Быстрый переход Лечение острого наружного отита
Острый наружный отит — воспалительное заболевание наружного слухового прохода.
Острый наружный отит могут вызывать инфекционные, аллергические и дерматологические заболевания, но самой частой его причиной является острая бактериальная инфекция.
Острый наружный отит может возникнуть в любом возрасте, но пик болезни приходится на детский и подростковый (5-14 лет).
Заболеваемость чаще отмечается в летний период и, по всей видимости, связана с повышенной влажностью окружающей среды, жарой и купанием.
Сера является одним из основных защитных механизмов, предупреждающих развитие острого наружного отита (ОНО)
При ее уменьшении среда в наружном слуховом проходе (НСП) вместо кислой становится щелочной, в ухе накапливается влага и, как следствие, ушной канал становится идеальной почвой для размножения микроорганизмов, что приводит к воспалительному процессу.
Факторы риска
- Плавание или другое воздействие воды. Избыток влаги приводит к раздражению кожи и разрушению кожно-серного барьера защиты.
- Травма. В том числе чрезмерная или агрессивная чистка уха. Не только ведет к уменьшению серы, но и может приводить к травмированию кожи, позволяя микроорганизмам получить доступ к более глубоким ее слоям.
- Обструкция НСП. Серная пробка, инородное тело, реже — устройства, которые закрывают ушной канал: слуховые аппараты, наушники-вкладыши.
- Аллергический контактный дерматит. Воздействие шампуня, косметических средств, аллергическая реакция на металл серег.
- Дерматологические заболевания. Псориаз, атопический дерматит.
- Лучевая терапия. Может приводить к ишемии (местному снижению кровоснабжения) НСП, изменять выработку серы и ее нормальное выведение.
В норме НСП заселен аэробными и анаэробными бактериями. Стафилококки являются наиболее распространенными бактериями (63%), обитающими в ушном канале, чаще всего это Staphylococcus auricularis и Staphylococcus epidermidis.
Наиболее распространенными патогенными организмами, вызывающими воспаление наружного уха, являются Pseudomonas aeruginosa (38%). Реже -Staphylococcus epidermidis (9%) и Staphylococcus aureus (8%). Анаэробные бактерии выявляются в 4-25% случаев. На долю грибковой инфекции приходится 2-10% случаев ОНО.
Меры предосторожности при терапии
При использовании антибиотиков с целью лечения заболеваний ЛОР органов требуется соблюдать ряд правил. Они позволят максимально оградить свой организм от негативного воздействия лекарства. Если их проигнорировать, то в дальнейшем потребуется лечение побочных эффектов, которое является достаточно длительным и сложным.
Основная опасность при использовании антибиотиков – это развитие дисбактериоза, который может оказаться очень сильным. Для предотвращения такого явления параллельно с лекарственным препаратом назначается употребление пробиотиков. Они позволят восстановить правильный баланс полезных бактерий и сохранить здоровье кишечника.
Диагностика
Распространенными симптомами ОНО являются оталгия (боль в ушах), которая может возникать или усиливаться при прикосновении к ушной раковине; зуд; выделения из уха и снижение слуха (в том числе из-за отека НСП).
Различают легкое, среднетяжелое и тяжелое течение заболевания, когда симптомы варьируются от легкого дискомфорта и зуда в ухе, оталгии, до лимфаденопатии и лихорадки.
При отоскопии (осмотре уха) отмечается отек и гиперемия (покраснение) НСП, отделяемое в просвете — желтого, коричневого, белого или серого цвета, барабанная перепонка может быть обозрима только частично, иногда гиперемирована.
При отомикозе отоскопическая картина может различаться в зависимости от вида грибка — темный, черный точечный налет при аспергиллезе (Aspergillus niger); белый, творожистый при кандидозе (Candida albicans).
Диагноз ОНО должен всегда ставиться под сомнение, если у пациента имеется перфорация барабанной перепонки, в этом случае воспаление наружного уха может быть вторично.
Для постановки диагноза и назначения лечения в подавляющем большинстве случаев достаточно оценки симптомов, сбора анамнеза и результатов отоскопии.
Посев из уха выполняется в случаях тяжелого течения заболевания, при частых рецидивах, неэффективности эмпирической терапии. Также микробиологическое исследование показано пациентам с хроническим наружным отитом, после хирургических операций на ухе, при иммунодефицитных состояниях (после трансплантации, пациентам с ВИЧ, пациентам, проходящим химио- или лучевую терапию).
Дифференциальная диагностика
- Контактный дерматит — может быть вызван лекарственными препаратами (в том числе ушными каплями), косметикой или шампунями. Зуд в данном случае является доминирующим симптомом.
- Хронический гнойный средний отит — симптомы включают выделения из уха, возможно, оталгию, снижение слуха, звон в ушах или головокружение.
- Карцинома — рак НСП. Встречается редко, но на ранних стадиях часто неотличим от ОНО. Окончательный диагноз ставится с помощью биопсии пораженного участка.
- Псориаз — отмечается покраснение и шелушение кожи НСП, процесс часто распространяется на ушную раковину.
Особенности использования
Есть несколько принципов использования лекарств из группы антибиотиков, которые требуют обязательного соблюдения. Нарушения их могут приводить к тяжелым последствиям. Препарат всегда должен назначаться врачом отоларингологом, а если его нет, то терапевтом.
1. При первичном обращении, если нет возможности дождаться результатов мазка, для лечения назначается препарат широкого спектра действия, эффективный против основных возбудителей выявленной патологии. После того как результаты исследования будут получены, схема лечения при необходимости будет отредактирована.
2. При отсутствии результата требуется замена лекарственного средства. В такой ситуации может понадобиться повторное взятие мазка, так как неуспех лечения, скорее всего, означает, что при выборе лекарства совершена ошибка. Если же больной не соблюдал схему приема, то отсутствие эффекта от антибиотика связано с развитием стойкой к препарату формы возбудителя.
3. Минимальная продолжительность курса 7 дней. Обязательно пройти лечение полностью. Даже если кажется, что в лекарстве уже нет необходимости, обязательно нужно продолжить его прием. В противном случае не оконченный больным курс станет причиной появления особенно стойкого возбудителя, против которого в дальнейшем антибиотики из данной категории будут бесполезны.
4. При выборе лекарственного препарата требуется изучение карты больного с целью определения того, какие антибиотические лекарства уже были пропиты в недавнем времени. Выбирать при этом надо иное средство, так как предыдущее может оказаться уже недостаточно действенным. В один год использовать несколько раз одинаковый препарат крайне не желательно. Это допускается только в том случае, если нет иного выхода;
Также пациент в обязательном порядке должен сообщить лечащему врачу о том, какие препараты он принимает, так как далеко не со всеми средствами можно сочетать прием антибиотиков. В этом случае терапия строится по особому плану, если нет возможности отменить лекарство.
Осложнения ОНО
- Периаурикулярный целлюлит проявляется гиперемией, отеком, локальной гипертермией кожи вокруг ушной раковины. Боль, как правило, слабая, системные проявления обычно отсутствуют, что помогает отличить целлюлит от злокачественного наружного отита.
- Злокачественный наружный отит (некротический) является тяжелым, потенциально смертельным осложнением бактериального ОНО. Наиболее часто встречается у пожилых пациентов с диабетом или людей с ослабленным иммунитетом. Инфекция в этом случае распространяется на основание черепа и окружающие мягкие ткани. Присутствует сильная оталгия, выделения из уха. В НСП — грануляции, отек, эритема, некроз (отмирание) НСП.
Лечение острого наружного отита
Для уменьшения болевого синдрома, в том числе до осмотра врачом, рекомендовано использовать системные обезболивающие препараты, например, ибупрофен или парацетамол.
При целостности барабанной перепонки допускается использование капель, в состав которых входят обезболивающие средства (например, лидокаин). Однако преимущество все равно остается за системным обезболиванием, а вопрос применения капель с анестетиками до сих пор остается спорным.
- При легком течении ОНО показаны местные средства, содержащие уксусную кислоту и/или глюкокортикоид. Лечение направлено на изменение среды в НСП на более кислую, а также уменьшение воспаления.
- При среднетяжелом течении назначаются местные средства, в составе которых присутствует антибиотик или антибиотик в комбинации с глюкокортикоидом. Антибиотик должен иметь активность в отношении наиболее частых возбудителей ОНО — препаратами выбора являются ципрофлоксацин, неомицин, полимиксин B. При подозрении на перфорацию барабанной перепонки следует избегать использования капель, содержащих аминогликозиды.
- При тяжелом течении, помимо местной терапии, рассматривается вариант дополнительной системной антибактериальной терапии — чаще пероральные формы хинолонов (ципрофлоксацин или офлоксацин).
Препараты для местного применения остаются терапией выбора при ОНО, так как позволяют создать высокую концентрацию лекарства в очаге воспаления.
Рандомизированных исследований, сравнивающих местную и пероральную антибиотикотерапию, нет. Но по имеющимся данным, добавление перорального антибиотика к местной антибактериальной терапии при неосложненном ОНО не оказывает выраженного влияния на течение заболевания и сроки выздоровления.
Основой терапии отомикоза является туалет НСП и местная противогрибковая терапия — препаратами выбора являются клотримазол и миконазол. Системные противогрибковые препараты предназначены для пациентов с подозрением на инвазивный грибковый процесс.
Общие рекомендации
- Во время лечения ОНО ухо следует беречь от воды — во время купания в НСП следует устанавливать ватный тампон, пропитанный вазелином или глицерином.
- Необходимо воздержаться от водных видов спорта на 7-10 дней.
- Следует максимально ограничить ношение слуховых аппаратов, наушников до полного стихания боли и отсутствия выделений из уха.
Как происходит лечение острого наружного отита в клинике Рассвет?
При ОНО мы отдаем предпочтение местной эмпирической терапии. Важным этапом лечения является туалет НСП, выполняемый оториноларингологом. В клинике мы выполняем его под микроскопом, что делает процедуру менее травматичной и более эффективной. Во время процедуры удаляется патологическое отделяемое, грануляции из ушного канала, что в свою очередь повышает эффективность местного лечения.
Препараты для местного лечения наши оториноларингологи подбирают с учетом отоскопии и анамнеза. Учитывается не только эффективность антибиотика в отношении наиболее частых возбудителей, но и их побочные эффекты, возможная лекарственная устойчивость.
Системные антибиотики мы назначаем только по показаниям. Во-первых, по сравнению с местной терапией системные антибиотики могут увеличивать вероятность лекарственной устойчивости. Во-вторых, применение только пероральных средств без местной антибактериальной терапии может приводить к рецидиву заболевания, что, вероятно, связано с более низкими концентрациями антимикробных препаратов в очаге воспаления.
Острый наружный отит проходит в течение 7-14 дней. При более длительном течении или неоднократной смене тактики в период лечения, частых рецидивах мы всегда исключаем другие заболевания — в том числе иммунодефицитные состояния и онкологию.
Антибиотикотерапия при отитах
Данная тема может быть представлена несколькими разделами, поскольку речь должна идти не только о наружном и среднем отите, но и об остром и хроническом процессах в этих отделах уха, так как каждое из этих заболеваний требует самостоятельного врачебного подхода.
К сожалению, в настоящее время наряду с успехами фармакотерапии в обществе произошли такие социальные изменения, которые во многом снижают эффективность применения новейших препаратов, способных не только сократить длительность острого заболевания уха, но и предупредить переход его в подострый и хронический процесс. Имеется в виду прежде всего отсутствие прежней возможности проведения всеобщей диспансеризации больных с заболеваниями уха.
Снижение уровня благосостояния населения, качества жизни, рост инфекционных заболеваний существенно затрудняют оказание соответствующей помощи больным с воспалением среднего уха, особенно хроническим.
Проблемы оказания действенной помощи пациентам с заболеваниями уха не могут быть сведены лишь к выбору препарата, обладающего хорошо выраженным противовоспалительным эффектом, и нельзя надеяться лишь на “могущество” новейшего антибиотика. Поэтому использование антибиотиков должно проходить под контролем отоскопии с анализом эффективности проводимого лечения, в противном случае можно добиться обратного – позволить перейти острому процессу в хронический или безуспешно влиять на хронический гнойный средний отит, который, возможно, требует хирургического вмешательства. Отмечено, что одной из причин, косвенно способствующих возникновению, стойкому и длительному течению так называемого экссудативного среднего отита, заболеваемость которым растет, являются острые респираторно-вирусные заболевания, чаще на фоне увеличенной глоточной миндалины и аллергии. Нерациональное использование антибиотиков, например, при первых признаках катара верхних дыхательных путей, среднего отита, приводит к приглушению активного гнойного процесса в среднем ухе, когда исчезают некоторые его симптомы (например, боль) и процесс переходит в вялотекущее воспаление. Это в итоге приводит к нарушению основной функции уха – стойкому снижению слуха. Устранение боли в ухе – наиболее беспокоящего пациента симптома – не означает ликвидацию воспаления, а лишь способствует снижению мотивации больного к дальнейшему лечению.
Как показывает практика, спустя 1–2 сут после назначения сильнодействующих антибиотиков боль в ухе исчезает, и пациент редко продолжает принимать их по полному курсу (50% прекращают прием на 3-й день, 70% – на 6-й день). Поэтому доверять только антибактериальной терапии при остром среднем отите и обострении хронического заболевания не следует, так как помимо борьбы с активной инфекцией, необходимо создать все условия для эвакуации воспалительного экссудата, в том числе и гнойного, из полостей среднего уха, иначе воспалительный процесс затягивается. К тому же, мнение о том, что флора играет решающую роль в развитии воспаления в закрытой полости, например, в среднем ухе, и особенно в хронизации воспаления, в настоящее время дискутабельно, поскольку состояние иммунитета, как общего, так и местного, оказывает несомненное влияние на характер течения воспалительного процесса. Микроорганизм дает толчок к возникновению острого процесса в ухе, а дальше комплекс противоборствующих сил организма определяет переход процесса в хронический или наступает выздоровление. Поэтому антибактериальную терапию при различных воспалительных заболеваниях среднего уха нужно проводить, представляя характер воспалительного процесса (катаральный, гнойный, деструктивный, аллергический), с учетом данных отоскопии и обязательно после получения сведений о характере микробной флоры в отделяемом из уха, ее чувствительности к тому или иному антибиотику. Одно можно сказать определенно, что больному с воспалительным процессом в среднем и тем более во внутреннем ухе противопоказано применение “ототоксичных” антибиотиков аминогликозидной группы
, так как это может, даже после однократного закапывания раствора в ухо, не говоря о парентеральном введении, привести к тяжелейшему исходу – необратимой тугоухости и даже глухоте вследствие поражения рецепторного отдела улитки. Исходя из сказанного, прежде всего нужно подчеркнуть, что
антибиотикотерапия не может быть панацеей, а лишь входит в комплекс лечебных мероприятий, обеспечивающих купирование острого и обострения хронического процесса в полостях наружного и среднего уха
. Методы использования антибиотикотерапии при заболеваниях уха могут быть разнообразны – от местного применения в виде капель, вводимых в ухо через наружный слуховой проход, до приема антибиотика внутрь и парентерально.
Параллельно можно отметить, что поскольку инфекция проникает в среднее ухо, главным образом, через слуховую трубу из носоглотки, ее санация, в том числе и с помощью антибиотиков, применяемых местно, целиком оправдана. К примеру, фузафунжин, применяемый в виде спрея, обеспечивает санацию полости носа, носоглотки, носоглоточного устья слуховой трубы, оказывает действие на грамположительные и грамотрицательные кокки и палочки, анаэробы, грибы.
Острый средний отит
Принято считать, что пока не произошло естественного прободения барабанной перепонки и не появился экссудат, который можно охарактеризовать как гнойный, острый отит может быть отнесен к “катаральному”, и лечение не требует подключения антибиотикотерапии, за исключением упомянутого ранее фузафунжина для орошения слизистой оболочки полости носа, носоглотки. Это предотвращает дальнейшее инфицирование среднего уха и подавляет флору в полости носа, глотки, трахеи. Антибиотики при остром среднем отите необходимо назначать в случаях, когда принимаемые меры (анемизация слизистой оболочки полости носа, носоглотки; согревающий компресс на область сосцевидного отростка; анальгетики и пр.) не купируют процесса
– продолжается боль в ухе, снижается слух, держится повышенная температура тела, ухудшается общее состояние больного. Обычно острый средний катаральный отит при благоприятном течении заканчивается к 4–5-му дню. После возникновения перфорации или создания ее искусственным путем (тимпанопункция, парацентез) появляется возможность выявить флору и определить ее чувствительность к антибиотикам. Но и до прободения барабанной перепонки иногда приходится назначать антибиотики широкого спектра действия с учетом наиболее часто встречающейся флоры при остром среднем отите:
• Амоксициллин
по 1 капсуле 3 раза в день с обильным питьем через 2 ч после еды, курс 7–10 дней.
• Ампициллина тригидрат
внутрь по 1 таблетке или капсуле (взрослым 250–1000 мг, детям 125–500 мг) 4 раза в день в течение 5 дней.
• Феноксиметилпенициллин
внутрь по 3 таблетки в день, детям до 14 лет 50–60 тыс. ЕД на 1 кг массы тела в день.
• Спирамицин
6–9 млн МЕ, т.е. 2–3 таблетки.
• Азитромицин
внутрь за 1 ч до еды 1 раз в день по 500 мг в течение 3 дней. Детям по 1 таблетке 125 мг 1 раз в день.
• Цефазолин
в инъекциях внутримышечно в растворе прокаина. Флакон содержит 0,25–0,5 или 1 г порошка для разведения. В течение 7 дней по 1–4 раза в сутки.
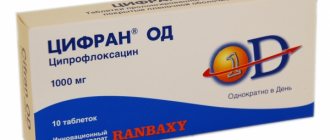
• Ципрофлоксацин
по 1 таблетке 2 раза в день в течение 7 дней.
Таким образом, арсенал антибиотиков, которые оказывают весьма эффективное действие при лечении больных острым средним гнойным отитом, достаточен, и к концу недели после начала лечения наступает почти полная ремиссия – прекращается боль в ухе, отсутствуют выделения из слухового прохода. Однако критерием полного выздоровления считается восстановление слуха, для чего следует использовать широкий спектр мер, не связанных с борьбой с воспалением в ухе.
Хронический средний отит
Лечение больных хроническим гнойным средним отитом обязательно подразумевает применение различных антибиотиков
, так как при хроническом воспалении среднего уха может быть выделена полифлора или даже меняющаяся в ходе длительного лечения флора. Особые трудности врач встречает при наличии в гнойном отделяемом протея, синегнойной палочки
. В этих случаях лечение может длиться месяцами и даже годами. При хроническом отите применение антибиотиков перорально или парентерально показано только в случаях обострения процесса в среднем ухе или в послеоперационной полости, если пациенту была выполнена санирующая операция на ухе. В основном антибиотики при хроническом среднем отите приходится применять в виде капель, промывных жидкостей, мазей. Необходимо не только ликвидировать выявленную флору, но и добиться репарации нарушенной воспалением слизистой оболочки, что бывает связано с необходимостью иммунокоррекции. Доказано, что наряду с противовоспалительной терапией необходимо проведение дезинтоксикационной терапии, поскольку уровень средних молекулярных пептидов плазмы крови коррелирует со степенью выраженности интоксикации.
Из арсенала антибиотиков, применяемых при хроническом гнойном среднем отите, его обострениях, можно использовать препараты из списка, приведенного выше. Добавлением к нему может быть перечень антибиотиков, которые оказывают влияние на протей, синегнойную и кишечную палочки:
• Ципрофлоксацин
внутрь 125–500 мг по 1 таблетке 2 раза в день.
• Хлорамфеникол
(спиртовой раствор: в 100 мл содержится 0,25 левомицетина) для закапывания в ухо при выявленном протее, кишечной палочке, сальмонелле, бактериях, устойчивых к пенициллину, стрептомицину.
• Нетилмицин
используется для инъекций при процессе в ухе, поддерживаемом грамотрицательными микроорганизмами. Применяется по 4 мг в день равными порциями 2 раза в сутки.
Наружный отит
Заболевания кожи наружного слухового прохода также могут иметь острое и хроническое течение с обострениями, сопровождаться болью в ухе, заложенностью его, зудом и гнойными выделениями. В зависимости от характера возбудителя клиническая картина может свидетельствовать о грибковой или о бактериально-кокковой флоре
. Ориентируясь на клинические проявления, врач может предположить характер возбудителя, однако только микробиологическое обследование позволяет безошибочно выбрать тип медикаментов, целесообразных в каждом случае.
Как правило, местное лечение при грибковых наружных отитах
бывает достаточно успешным. В случаях затяжного течения наружного отита, обусловленного грибом типа кандида, используется антибиотик нистатин (взрослым внутрь по 500 тыс. ЕД 3–4 раза в день в течение 10–14 дней). Из мазевых средств, содержащих антибиотики, многие врачи по прежнему предпочитают назначать хорошо зарекомендовавшую себя мазь “Оксикорт” (в ее составе – гидрокортизон и окситетрациклин).
При фурункуле наружного слухового прохода и при разлитом воспалении кожи наружного слухового прохода рационально применение грамицидина
в виде спиртовых капель (2% спиртовой раствор по 2–3 капли). Содержащим грамицидин является и весьма активно действующий софрадекс (флакон содержит 5–8 мл раствора, применяется по 2–3 капли 3 раза в день в течение 1 нед). Нужно помнить, что местное применение некоторых антибиотиков может оказать ототоксическое действие при наличии перфорации в барабанной перепонке. Необходимо еще раз подчеркнуть, что антибиотики при воспалении кожи наружного слухового прохода не могут быть монотерапией и в подавляющем большинстве случаев должны использоваться в сочетании с мероприятиями по активизации защитных сил организма и дополнительными воздействиями на ткани (физиотерапевтическое воздействие, вскрытие фурункула и пр.).
| Приложения к статье |
| Антибактериальную терапию при отите среднего уха нужно проводить после получения сведений о чувствительности микробной флоры к антибиотикам. |
Профилактика
Профилактика ОНО проводится при часто повторяющихся эпизодах заболевания, сопутствующих дерматологических заболеваниях, а также при регулярном контакте с водой — у спортсменов.
При занятиях водными видами спорта, частом посещении бассейна, рекомендуется использовать шапочки для плавания или специальные беруши, а также высушивать ухо после купания. Наружное ухо можно аккуратно протереть полотенцем. Для удаления остатков воды — энергично потрясти головой в разные стороны.
Автор:
Чекалдина Елена Владимировна оториноларинголог, к.м.н.