Многоформная экссудативная эритема (МЭЭ) — симптомы и лечение
Для инфекционно-аллергической МЭЭ, включая герпес-ассоциированную[13], характерно острое начало заболевания. Оно может проявляться повышением температуры, общей слабостью, ломотой в теле, головной болью, болезненными ощущениями в горле и другими симптомами.
Нередко за несколько дней до обострения МЭЭ у пациентов активируется герпетическая инфекция — проявляется герпес на губах или возникает рецидив генитального герпеса[8].
Высыпания, характерные для МЭЭ, обычно начинают появляться через 1-2 дня после начала продромальных явлений. При этом общие симптомы обычно идут на спад.
Локализация сыпи весьма разнообразна. Она может появиться как на коже, так и на слизистых оболочках.
Кожные проявления
На коже обычно отмечаются чётко очерченные округлые красно-розовые пятна и плоские отёчные папулы, которые увеличиваются в размерах от 2-3 мм до 3 см в диаметре. При инфекционно-аллергической форме пятна обычно несколько мельче и не склонны к слиянию. Они могут доставлять зуд и жжение.
Преимущественная локализация высыпаний — на разгибательной стороне рук и ног, тыльной стороне стоп и кистей, на лице и в области гениталий. В основном они располагаются на теле симметрично, часто группами в виде дуг, гирлянд.
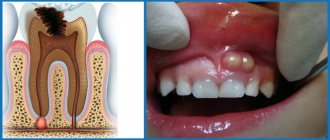
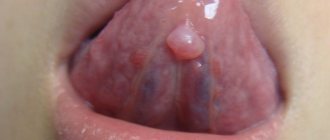
По мере роста папулы её центр начинает западать и менять окраску на более синюшную, по периферии остаётся красно-розовый ободок — таким образом элементы сыпи приобретают характерный вид «мишени» (иногда их сравнивают с «бычьим глазом» или «кокардой»)[4].
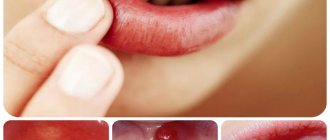
После в их центре образуются пузыри — везикулы и буллёзные элементы. Они содержат серозный или кровянистый экссудат. Лопаясь, пузыри формируют желтоватые или коричнево-бурые корочки, эрозированные поверхности.
В итоге на теле пациента одновременно присутствуют элементы разной степени развития — пятна, папулы и пузыри, переходящие в корочки и эрозии. Именно поэтому эритема именуется многоформной.
С интервалами в несколько дней могут образовываться новые группы высыпаний. Это может затянуть процесс. Но обычно окончательный регресс наступает приблизительно в течение двух недель.
Частота обострений может варьировать от 1-2 до 5-12 раз в год. В редких тяжёлых случаях одно обострение может переходить в другое, практически без светлого промежутка. За это время предыдущие высыпания полностью не разрешаются.
Высыпания на слизистых оболочках
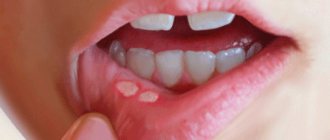
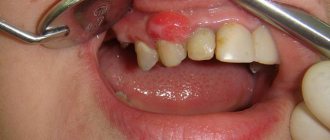
Могут появляться единичные элементы на слизистой полости рта, который не причиняют особого беспокойства. В более тяжёлых случаях поражения бывают настолько обширными и болезненными. Они затрудняют речь и приём даже однородной и жидкой пищи[12][13].
Образующиеся пузыри лопаются довольно быстро, поэтому пациент не успевает их заметить — обычно обнаруживаются уже эрозии, на которых иногда можно увидеть плёнчатые фибринозные налёты светлого или бурого оттенка.
В области красной каймы губ могут возникнуть весьма болезненные, растрескивающиеся кровянистые корки, которые не позволяют больному полноценно открывать рот.
Реже высыпания обнаруживаются на слизистых глаз и половых органов. В осложнённых случаях возможно присоединение вторичной инфекции, образование рубцов и синехий (спаек).
Публикации в СМИ
Многоформная экссудативная эритема (мультиформная эритема) — остро развивающееся заболевание, характеризующееся появлением эритематозных пятен, буллёзным поражением кожи, слизистых оболочек, циклическим рецидивирующим течением.
Статистические данные. Заболеваемость — 0,3–0,5:100 000 населения, тяжёлые формы отмечают в 2–3 раза чаще у мужчин.
Классификация • Инфекционно-аллергическая (идиопатическая) форма связана с гиперреактивностью к аллергенам и инфекционным агентам • Токсико-аллергическая (симптоматическая) форма связана с гиперчувствительностью к ЛС • Экссудативная злокачественная форма (см. Синдром Стивенса–Джонсона) • Ревматическая эритема — округлые или дугообразные очаги эритемы на туловище и конечностях, наблюдаемые иногда при ревматической атаке.
Клинические проявления • Местные симптомы •• На коже разгибательных поверхностей предплечий, голеней, тыла кистей и стоп, лице, половых органах, на слизистых оболочках остро возникают симметричные высыпания. Появляются отёчные, чётко отграниченные, уплощённые папулы розово-красного цвета округлой формы, диаметром от нескольких миллиметров до 2–5 см, имеющие две зоны: внутреннюю (серовато-синюшного цвета, иногда с пузырём в центре, наполненным серозным или геморрагическим содержимым) и наружную (красного цвета [кокардообразные высыпания]) •• На губах, щеках, нёбе возникают разлитая эритема, пузыри, эрозивные участки, покрытые желтовато-серым налётом • Общие симптомы •• Жжение и зуд в области высыпаний, болезненность и гиперемия слизистых оболочек, прежде всего рта и половых органов •• Лихорадка •• Головная боль и боль в суставах • Наиболее тяжёлое проявление — синдром Стивенса–Джонсона • При токсико-аллергической форме, в отличие от идиопатической, нет сезонности рецидивов высыпаний.
Методы исследования • Проводят лабораторные исследования для исключения сифилиса — серологические реакции, исследования на бледную трепонему • Симптомы Никольского, Асбо–Хансена отрицательны, в мазках-отпечатках нет акантолитических клеток • При гистопатологическом исследовании в эпидермисе отмечают внутри- и межклеточный отёк, гидропическую дегенерацию базальных клеток, в дерме — отёк сосочкового слоя, периваскулярные инфильтраты.
Дифференциальная диагностика • Ветряная оспа • Буллёзный пемфигоид • Герпетиформный дерматит Дюринга • Опоясывающий герпес • Сифилитические папулёзные высыпания.
Лечение • При лёгком течении — антигистаминные и десенсибилизирующие средства • При пузырях и эрозиях на коже — мази с ГК и антибиотиками (например, окситетрациклин+гидрокортизон) • При поражении слизистой оболочки рта — тёплые полоскания 10% р-ром натрия гидрокарбоната, местными анестетиками (2% р-р лидокаина), а также ГК: дексаметазон (эликсир, 0,5 мг на 5 мл воды) 4 р/сут с последующим проглатыванием • В более тяжёлых случаях и при распространённых буллёзных формах — антибиотики (внутрь или парентерально), ГК (например, преднизолон 1–2 мг/кг/сут с последующим снижением дозы), ингибиторы протеолитических ферментов (апротинин). При синдроме Стивенса–Джонсона — см. Синдром Стивенса–Джонсона.
Прогноз. Исход заболевания в неосложнённых случаях благоприятный. При синдроме Стивенса–Джонсона летальность — 10–30%.
МКБ-10 • L51 Эритема многоформная
Клинические проявления
Характерно острое начало, как у инфекционного заболевания: температура тела повышается до 39-40ºС, развиваются симптомы интоксикации организма.
Типичные жалобы: боль, жжение, першение во рту, невозможность приема пищи, ухудшение общего состояния, наличие высыпаний в полости рта и на коже и др.
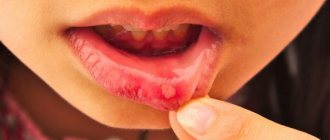
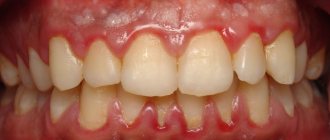
При осмотре на СОПР определяются обширные эрозивные поверхности, покрытые фибринозным белесым или серовато-желтым налетом. По краю эрозий наблюдаются обрывки пузырей, при потягивании которых отслоения здорового эпителия не происходит (отрицательный симптом Никольского). Имеет место первичный полиморфизм высыпаний: папулы, эритема, пузыри и пузырьки, после вскрытия которых образуются эрозии и афты).
В полости рта высыпания могут отличаться вариабельностью: геморрагические проявления (пузыри с геморрагич. экссудатом, кровоизлияния, петехии и кровоточивость СОПР); язвенно-некротические (данные поражения обусловлены аллергической альтерацией СОПР, присоединением вторичной инфекции, усугубляются ухудшением гигиены и самоочищения полости рта из-за боли, что приводит к значительной интоксикации и появлению гнилостного запаха); катаральные (эритема и отек СОПР).
На коже характерны пятнисто-папулезные элементы высыпаний, которые слегка возвышаются над окружающей поверхностью. Центральная часть элемента впоследствии, после вскрытия папулы немного западает и приобретает синюшный оттенок, в то же время периферическая сохраняет розово-красный цвет, образуя «кокарду».
Излюбленные места локализации высыпаний при многоформной экссудативной эритеме: тыльные поверхности кистей, стоп, разгибательные поверхности предплечий, голеней, локтевые и коленные суставы, ладони и подошвы. Отличительной особенностью токсико-аллергической формы многоформной экссудативной эритемы является отсутствие сезонных рецидивов, в анамнезе прослеживается связь с приемом лекарственных препаратов, после чего возникает рецидив.
Синдром Стивенса-Джонсона — тяжелая форма МЭЭ. При этомодномоментно поражаются СО полости рта, носа, глаз, мочеполовых органов, ж.к.т. и кожные покровы.
Синдром Лайелла или токсический эпидермальный некролиз – наиболее тяжелая форма МЭЭ. При этом происходит вовлечение в процесс практически всех СО, в том числе внутренних органов, происходит поражение обширной кожной поверхности с отслоением эпидермиса, образованием геморрагических пузырей и последующим эрозированием.
Симптом Никольского положителен только в области образования пузырей. Течение заболевания непрерывное, рецидивирующее, сопровождается дегидратацией, шоком, присоединением вторичной инфекции и септицемией.
Узловатая эритема
Гепатит
Артрит
Колит
Аллергия
18988 08 Февраля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Узловатая эритема: причины появления, симптомы, диагностика и способы лечения.
Определение
Кожа человека состоит из эпидермиса и дермы. Эпидермис служит защитой подлежащих тканей от механических, химических, термических повреждений, а также от проникновения инфекционных агентов. Дерма представляет собой слой кожи, который включает сеть сосудов, подкожную жировую клетчатку (ПЖК), соединительно-тканные волокна, волосяные фолликулы, потовые и сальные железы.
Узловатая эритема — это воспалительное поражение мелких сосудов кожи и подкожной жировой клетчатки, являющееся разновидностью панникулита (воспаления жировой клетчатки, которое развивается на фоне других заболеваний или носит идиопатический характер).
Причины появления узловатой эритемы
К сожалению, не всегда удается доподлинно установить, что же привело к появлению узловатой эритемы. Это сопряжено с трудностями в определении тактики лечения подобного состояния. Чаще всего узловатая эритема обнаруживается у взрослых людей репродуктивного возраста. У детей и подростков она может развиться на фоне предшествующей стрептококковой инфекции.
Причиной воспалительного процесса, следствием которого становится узловатая эритема, могут быть инфекционные агенты, аутоиммунные заболевания, аллергические реакции, прием лекарственных препаратов (сульфаниламидов, антибиотиков пенициллинового ряда, оральных контрацептивов, бромидов и др.). Провоцировать появление узловатой эритемы также может беременность.
Под действием этих факторов происходит активация лимфоцитов, иммунная система начинает вырабатывать специфические антитела и развивается воспаление. Однако такой ответ организма выявляется далеко не у каждого человека, что позволяет говорить об особой предрасположенности к подобному иммунному ответу, причем предрасположенность может носить как наследственный характер, так и приобретенный.
Узловатая эритема, как правило, развивается при наличии двух условий: особой аномальной активности иммунной системы и провоцирующего фактора (триггера).
Среди инфекционных заболеваний такими триггерами часто становятся стрептококковая инфекция, туберкулез, хламидиоз, гепатиты В и С и др.
Высока встречаемость узловатой эритемы при аутоиммунных заболеваниях. Это группа заболеваний, в основе которых лежит нарушение распознавания иммунной системой «своих» и «чужих» клеток. В результате иммунные клетки начинают проявлять агрессию против клеток собственного организма подобно тому, как они активировались бы при встрече с инфекционными агентами или раковыми клетками.
Узловатая эритема часто встречается при саркоидозе. Одна из форм саркоидоза (синдром Лефгрена) представляет собой сочетание двустороннего поражения лимфатических узлов, расположенных в корнях легких, суставов, лихорадки и узловатой эритемы.
К другим аутоиммунным заболеваниям, ассоциированным с развитием узловатой эритемы, относятся:
- cистемная красная волчанка;
- ревматоидный артрит;
- болезнь Бехчета (заболевание, в основе которого лежит воспаление сосудов);
- болезнь Шегрена (заболевание, протекающее с преимущественным поражением слюнных и слезных желез);
- неспецифический язвенный колит (тяжелое воспалительное поражение толстой кишки) и др.
Подчас узловатая эритема развивается на фоне различных злокачественных новообразований, к которым относятся лейкозы, лимфомы, рак поджелудочной железы и т.д.
Классификация узловатой эритемы
Узловатая эритема может быть как самостоятельным заболеванием неизвестной этиологии (
первичная, или идиопатическая узловатая эритема
), так и развиться в рамках других заболеваний (
вторичная узловатая эритема
). Эта классификация крайне важна для определения тактики лечения пациента, ведь в основе терапии вторичной узловатой эритемы лежит воздействие на основное заболевание.
Узловатая эритема может иметь острое
,
мигрирующее
или
хроническое течение
.
Симптомы узловатой эритемы
Клинические особенности узловатой эритемы зависят от этиологических факторов и характера течения процесса.
Первичная (идиопатическая) узловатая эритема проявляется остро — на голенях формируются ярко-красные болезненные узлы сливного характера на фоне отека голеней и стоп.
При остром течении узлы развиваются стремительно. Характерно сопутствующее повышение температуры до 38-39°С, слабость, головная боль, артралгии. Заболеванию предшествуют вирусные инфекции или ангина. Узлы обычно бесследно исчезают через 3-4 недели без изъязвлений, рецидивы наблюдаются редко.
Мигрирующей узловатой эритеме присуще острое течение с асимметричным воспалительным компонентом. Основной узел плотный, синюшно-красного цвета, отграниченный от окружающих тканей. В результате периферического роста за счет миграции воспалительного инфильтрата образуется кольцевидная бляшка с запавшим бледным центром и широкой более насыщенной периферической зоной. Возможно появление единичных мелких узелков, в том числе и на противоположной голени. Продолжительность заболевания составляет до нескольких месяцев. Во время формирования узлов могут наблюдаться сопутствующие общие нарушения в виде озноба, слабости, артралгий, субфебрилитета.
Хроническая узловатая эритема обычно встречается у женщин среднего и пожилого возраста, нередко на фоне сосудистых, аллергических, воспалительных, инфекционных или опухолевых заболеваний. Обострение возникает чаще весной и осенью. Узлы с умеренной болезненностью и величиной с грецкий орех локализуются на голенях (на переднебоковой поверхности), наблюдаются отеки голеней и стоп. Рецидивы могут длиться месяцами.
Диагностика узловатой эритемы
Диагноз узловатой эритемы ставится по клинической картине. Это говорит о том, что данных, полученных во время беседы с пациентом и осмотра, достаточно. Однако для выбора лечения необходимо установить причинно-значимые и сопутствующие заболевания. С этой целью пациенту могут быть назначены следующие исследования:
- Клинический анализ крови с подсчетом лейкоцитарной формулы, который позволит оценить интенсивность воспалительных процессов в организме, заподозрить причину, выявить изменения, характерные для лейкозов и лимфом.
Этиология
Этиологические факторы: при инфекционно-аллергической форме многоформной экссудативной эритемы у больных выявляется сенсибилизация к бактериальным и вирусным аллергенам. Источником сенсибилизации являются очаги хронической инфекции (тонзиллиты, отиты, гаймориты, холециститы). Факторами, провоцирующими начало заболевания, и его рецидивы являются переохлаждение, переутомление, обострение хронических соматических заболеваний (тонзиллит, бронхит, отит и др.).
Причиной токсикоаллергической формы чаще являются медикаментозные препараты (антибиотики, НПВС, синтетические витамины и др.), а также пищевые и бытовые аллергены.
Клиническая картина характеризуется острым началом. Заболевание часто начинается с продромальных явлений (повышение температуры тела, недомогание, боли в мышцах и суставах, боль в горле).
После продромального периода толчкообразно (в течение 10-15 суток и более) появляются полиморфные высыпания на коже — эритемы, папулы,пузырьки. В зависимости от выраженности клинических проявлений выделяют следующие формы болезни:
Легкая простая (папулезная) форма
Первичными морфологическими элементами являются гиперемические пятна (эритемы), папулы и пузырьки. Папулы округлой формы с четкими границами, величиной от 0,3 до 1,5 см, красно-синюшного цвета, плоские, плотные при пальпации, склонные к центробежному ростус западением центральной части.
По периферии папул образуется отечный валик, а центр элемента, постепенно западая, приобретает цианотичный оттенок (симптом «мишени», или «радужной оболочки», или «бычьего глаза».Характерны мишеневидные очаги менее 3 см в диаметре с четко очерченными краями, в структуре которых выделяют три различные зоны:
- центральный диск темной эритемы или пурпуры, который может стать некротическим или трансформироваться в плотную везикулу
- кольцо пальпируемого бледного отечного участка
- наружное кольцо эритемы.
Субъективно высыпания сопровождаются зудом. Патологические элементы склонны к слиянию с образованием гирлянд и дуг. Пузырьки округлой формы, небольшие, плоские, имеют толстую покрышку, наполнены опалесцирующей жидкостью, расположены, как правило, в центре папул.
Вторичными морфологическими элементами являются эрозии, корки, чешуйки, гиперпигментные пятна, не имеющие клинических особенностей.
Высыпания обычно появляются внезапно, располагаются чаще по периферии, симметрично на коже тыльной поверхности стоп и кистей, ладонях,разгибательных поверхностях предплечий и голеней, красной кайме губ с образованием корочек, слизистой оболочке полости рта, реже — на шее и туловище. Нередко избирательно поражаются только кисти.Поражение глаз и гениталий наблюдается реже.На слизистых оболочках могут образовываться пузыри, которые вскрываются с образованием болезненных эрозий.Разрешение высыпаний продолжается в течение 2-3 недель, не оставляя рубцов. Пигментные пятна, появляющиеся на месте бывших папул, отличаются желтовато-коричневой окраской.
Везикулобуллезная форма
Везикулобуллезная форма занимает промежуточное положение между папулезной и тяжелой буллезной формой. Очаги представлены эритематозными бляшками с пузырем в центре и кольцом пузырьков по периферии. Часто в процесс вовлечены слизистые оболочки.
Тяжелая буллезная форма
При тяжелой буллезной форме (синдроме Стивенса–Джонсона) начало острое, иногда с продромальными явлениями. Поражаются кожа, глаза, слизистые оболочки полости рта, половых органов, перианальная область; развиваются бронхиты, пневмонии. На слизистой оболочке полости рта возникают обширные пузыри с образованием эрозий, которые покрываются массивными геморрагическими корками. Характерно развитие катарального или гнойного конъюнктивита, на фоне которого иногда могут появляться пузырьки.
Нередко развиваются изъязвление роговицы, увеиты и панофтальмиты с потерей зрения. Поражение слизистых оболочек гениталий у мужчин приводит к нарушению мочеиспускания с возможным вовлечением в процесс мочевого пузыря. Отмечают пятнисто-папулезные высыпания или пузыри на коже, реже — пустулы, значительные по размерам и количеству. Период высыпаний составляет 2–4 нед. Кожный синдром сопровождается лихорадкой, пневмонией, нефритом, диареей, полиартритом и др. Иногда присоединяются паронихии и отит. Без лечения летальность при синдроме Стивенса–Джонсона достигает 5–15%. При всех вариантах многоформной экссудативной эритемы отмечается тенденция к рецидивам