Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
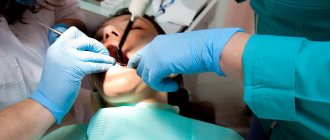
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами. В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения. Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза. Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Возможные осложнения
Некоторые осложнения возникают уже во время проведения остеотомии, другие — в реабилитационном периоде.
- Неправильное сращение костей. Происходит по причине неправильной фиксации фрагментов костной ткани во время операции. При таком осложнении нужно повторное вмешательство.
- Несращение костей. Может возникнуть из-за тяжелых сопутствующих патологий, курения, нарушенного кровоснабжения прооперированного участка, остеопороза. Для лечения проводится повторная операция и назначается специальная реабилитация.
- Компартмент-синдром. Возникает, если во время хирургической манипуляции мышцы сильно сдавливались жгутом. Для лечения назначают определенные препараты, если случай тяжелый, проводят фасциотомию.
- Неправильная работа суставов, расположенных рядом с операционным полем. Такое осложнение характерно для отсутствия или нарушения правил реабилитации. Назначается ЛФК.
- Инфекции. Их могут заносить во время оперативного вмешательства или при неправильном уходе за раной. Для лечения назначают антибиотик, в тяжелых случаях потребуется ревизионная операция.
- Повреждение нервов — ошибка хирурга или особенность расположения нервных окончаний у пациента. Восстановить функцию поврежденного нерва нельзя.
- Тромбоэмболия. Происходит при неправильном назначении антикоагулянтов, позднем вставании с кровати, невозможности ношения компрессионного трикотажа. Чтобы устранить такое осложнение, нужно высокие дозы антиагрегантов и антикоагулянтов.
Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
Артроз мыщелка.
Другие показания:
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
Суть операции и результат
Основной целью вмешательства является равномерное распределение давления и трения по коленному суставу, с уменьшением этого воздействия на наиболее пораженные области за счет загрузки более сохранившихся и работоспособных.
В результате происходит смещение оси нагрузки на конечность, придание ей более физиологического положения, и, как следствие, – более сбалансированное распределение нагрузки (а она, напомним, составляет при ходьбе – около четырех масс тела на одно колено, при беге – порядка восьми), и уменьшение давления на «больную» область поверхности сустава.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Операции на мягких тканях
Операция Сильвера (Silver)
Суть методики — отсечение сухожилия приводящей мышцы большого пальца стопы. Как правило является одним их этапов комбинированных методик.
Операция Мак-Брайда (Mc.Bride)
Сухожилие приводящей мышцы не просто отсекается, а переносится. Довольно часто сочетается с операцией Шеде.
На рисунке изображено создание «тоннеля» через головку плюсневой кости и проведение сухожилия приводящей мышцы через него. В разных модификациях Мак Брайда сухожилие может подшиваться к капсуле и головке плюсневой кости, либо фиксироваться на тыльной стороне головки. У модификаций та же цель: уменьшить угол между плюсневыми костями.
Операция Манна (R.A. Mann)
Операция дистального высвобождения мягких тканей (Distal soft tissue procedure). Является на настоящее время неотъемлемой частью многих комбинированных операций. Цель процедуры — восстановление положения сесамовидных костей в области большого пальца.
Сесамовидные кости при вальгусной деформации смещаются латерально. Возврат их в прежнее анатомическое положение осуществляется путем отсечения сухожилия приводящей мышцы большого пальца от латеральной сесамовидной кости, иссечение латеральной коллатеральной связки, выполнение послабляющих разрезов на наружной поверхности капсулы сустава и пересечение плюснесесамовидной связки. Возможно выполнение ее через артроскоп. В таком случае значительно уменьшается травматичность операции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости. Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой. Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
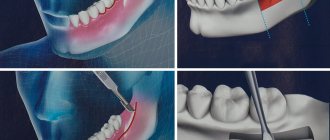
Последовательность проведения челюстной остеотомии
Первым любым неправильным прикусом занимается стоматолог-ортодонт. Затем — стоматологи-хирурги.
- Врач-ортодонт устанавливает на верхнюю и нижнюю челюсти брекет-системы, чтобы выровнять зубные ряды. На какой-то промежуток времени (~9-10 мес.) из-за этого зубы перестают смыкаться.
- Пациенту дают общий наркоз. Разрез выполняется с небной стороны (изнутри рта), чтобы не оставалось рубцов. На челюстях делаются пропилы, фрагменты кости приводятся в движение и ставятся так, чтобы форма лица получилась наиболее привлекательной. Новое положение челюстей закрепляется маленькими титановыми пластинами, отлично приживающимися, не звенящими в металлоискателях в аэропорту и позволяющими проводить МРТ без затруднений. Чаще всего пластины остаются в организме навсегда и никак им не ощущаются. Мышцы, слизистые и другие ткани зашиваются так, чтобы не было нарушений в ближайшей нервной ветви, на рану накладывается антисептическая повязка, и человека отвозят в палату, чтобы он проснулся после наркоза.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
Методы реабилитации:
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Достоинства метода
- Относительно малая инвазивность вмешательства. Операционный доступ осуществляется путем надреза всего около одного сантиметра;
- следует из предыдущего. Данная манипуляция далеко не всегда требует наркоза, и в подавляющем большинстве случаев проводится с применением регионарной, – спинальной или эпидуральной (реже) анестезии;
- в результате проводимой манипуляции пациент выписывается из клиники с полностью своим, сохраненным коленом, и, при соблюдении ряда условий, возможно полное восстановление его функций;
- продолжительность операции – около полутора часов, она хорошо изучена, с наработанным многолетним опытом;
- длительность пребывания в стационаре – около трех суток;
- время на возвращение полного объема активности конечности – около двух месяцев.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
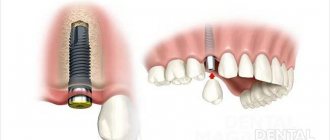
Среди методик хирургического расширения атрофированного альвеолярного гребня (АГ) особое место занимает межкортикальная остеотомия, основанная на вестибулярном перемещении наружной кортикальной пластинки в участке адентии [1, 4, 5, 11, 15, 16].
Ее преимущества в достижении долгосрочных результатов дентальной имплантации представлены в ряде публикаций [2, 3, 8, 10] и др. Вместе с тем сообщается о проблематичности обеспечения первичной стабильности дентального имплантата (ДИ) и оптимальной толщины покрывающих его мягких тканей, или так называемой биологической ширины прилегающей десны, под которой понимают зону соединительнотканных и эпителиальных прикреплений к корональной части костного гребня [9, 13, 14]. Разноречивы и мнения о структуре выкраиваемого лоскута, способствующей в послеоперационном периоде лучшему кровоснабжению остеотомированного фрагмента [14, 17], рациональности одномоментного устранения мягкотканного дефицита [6, 7, 12].
В данном сообщении приведены основные хирургические этапы методики альвеолярной межкортикальной остеотомии АМКО, критерии отбора пациентов и некоторые аспекты профилактики послеоперационных осложнений.
Хирургическое вмешательство начинают с выкраивания комбинированного (в каудальной части — полнослойного, в краниальной — расщепленного) лоскута на наружной стороне корригируемого участка АГ, где планируется дентальная имплантация; затем посредством межкортикальной остеотомии выполняют вестибулярное перемещение наружной костной стенки для увеличения ширины гребня.
Рассечение и отслойка мягких тканей
Рис. 1. Разрез вдоль гребня и скелетирование вестибулярной поверхности коронарной части альвеолярного отростка.
Линейный горизонтальный разрез проводят:
— в пределах кератинизированной прикрепленной десны;
— по верхушке или небному краниальному краю гребня, в промежутке между 2 соседними зубами или предполагаемыми вертикальными разрезами (при отсутствии зубов);
— с рассечением надкостницы, т. е. до кости;
— в виде внутрибороздкового и маргинального разрезов в области десневых сосочков прилегающих зубов, при этом десневой край шейки зуба остается интактным.
Важным условием при рассечении тканей является по возможности предотвращение совпадения линий распила кости и ушивания краев раны, чтобы уменьшить вероятность развития послеоперационных осложнений в виде расхождения ее краев и инфицирования.
Отслаивание комбинированного лоскута начинают со скелетирования верхушки костного АГ примерно по 3—4 мм с вестибулярной (переходя при этом слизисто-десневую границу) и небной сторон, в том числе — в проекции прилегающих зубов. Фактически на этом этапе операции выкраивается коронарная часть вестибулярного лоскута, включающая надкостницу (рис. 2).
Рис. 2. Формирование комбинированного лоскута; в коронарной части лоскут включает слизисто-надкостничный слой, а в апикальной — расщепленный.
Далее по всей длине лоскута проводят рассечение надкостницы (рис. 3), проникая острием скальпеля вглубь раны на 1—2 мм параллельно поверхности кости (чтобы предупредить перфорацию обычно тонкой в данном участке слизистой оболочки — СО) с пересечением имеющихся мышечных прикреплений. Дальнейшую отслойку лоскута выполняют: а) острым путем; б) поверх надкостницы, т. е. в подслизистом слое; в) до проекции верхнего свода преддверия полости рта, держа скальпель параллельно поверхности подвижной С.О. Таким образом, большая или апикальная часть комбинированного лоскута шириной примерно 6—7 мм является расщепленной, так как надкостница не отслаивается. Это позволяет сохранить кровоснабжение кости и увеличить мобильность перемещаемого лоскута, избегая при этом дополнительного проведения вертикальных послабляющих разрезов, что благоприятно сказывается на трофике местных мягких тканей.
Рис. 3. Мобилизация лоскута за счет линейного надсечения надкостницы.
В тех клинических наблюдениях, когда с целью улучшения долгосрочных функциональных и эстетических результатов АМКО требуется увеличить объем прикрепленной десны (при ее толщине менее 2 мм) и (или) устранить рецессию у прилегающих к зоне имплантации зубов, используется так называемая биламинарная методика по G. Zucchelli (2013), суть которой состоит в коронарном перемещении вестибулярного лоскута в сочетании со свободной пересадкой соединительнотканного трансплантата (СТТ).
При расширении беззубого узкого АГ во фронтальном отделе верхней челюсти (ВЧ) необходимо учитывать, что контур наружной поверхности ее гребня обычно имеет вогнутую форму, что неблагоприятно для достижения эстетических результатов дентальной имплантации. Воссоздание выпуклой формы наружного контура гребня достигается следующим образом: непосредственно после горизонтального распила на глубину 8—10 мм устанавливают долото клиновидной формы в образовавшийся внутрикостный просвет и расширяют его до 2 мм, затем в проекции планируемой дентальной имплантации используют сверло диаметром 2,0 мм для формирования остеотомического отверстия, которое постепенно увеличивают в щечно-язычном направлении с помощью специального набора эспандеров1 . Применяя последовательно эспандеры все больших диаметров, уплотняют губчатое вещество, перемещают и «выпрямляют» наружную костную стенку, толщина которой, как неоднократно отмечалось, должна составить не менее 2 мм. Далее проводят вертикальные распилы через внутрикостный доступ способом, аналогичным описанному. Помимо этого, особенностью хирургического вмешательства в переднем отделе ВЧ является расположение шейки ДИ глубже цементно-эмалевого соединения на 3 мм, что соответствует биологической ширине. Последняя, как известно, слагается из 3 анатомических структур десны: десневой борозды, зон эпителиального и соединительнотканного прикреплений.
Межкортикальную остеотомию
осуществляют с помощью 2 распилов, начиная с горизонтального посередине верхушки костного АГ (рис. 4); далее с его медиального и латерального концов проводят по 1 вертикальному распилу. Расщепление гребня в пределах выполненных распилов осуществляют путем вестибулярного перемещения наружной кортикальной пластинки по типу поднадкостничного перелома у ее основания.
Рис. 4. Горизонтальный распил посередине верхушки АГ с помощью пьезоскальпеля.
Успешность горизонтального распила обеспечивается следующими техническими приемами: а) минимизируют утрату кости при расщеплении, используя тонкие инструменты (пьезоскальпель, алмазный диск, фрезы, острое долото и др.); б) остеотомию гребня выполняют до губчатой кости и несколько в наружном направлении, сохраняя толщину вестибулярной костной пластинки (ВКП) в пределах 2,0—2,5 мм; в) все распилы кости ведутся на расстоянии не менее 2 мм от корней прилегающих зубов.
Вертикальные послабляющие рассечения компактного слоя кости (рис. 5) выполняют: а) пьезоинструментом или фиссурным твердосплавным бором, установленным внутрикостно, с последующим продвижением в вестибулярную сторону; б) перпендикулярно горизонтальному распилу, начиная от верхушки гребня (соответственно от его медиального и латерального концов) на протяжении примерно 8—10 мм; в) на расстоянии не менее 2 мм от проекции периодонтальной связки зуба, прилегающей к зоне вмешательства; г) стараясь не травмировать надлежащую надкостницу.
Рис. 5. Выполнены вертикальные распилы компактного слоя кости.
Остеотомию завершают тонким остроконечным долотом, которое через горизонтальное рассечение кости устанавливают в образовавшуюся щель между наружной и внутренней кортикальными пластинками на глубину проведенных вертикальных распилов (рис. 6). В таком внутрикостном положении долото наклоняют вестибулярно от базальной части гребня, и у основания остеотомированного костного фрагмента достигается его надлом (перелом по типу «зеленой ветки») на надкостничной ножке и перемещение. Для контроля за смещением фрагмента указательный палец помещают на наружную поверхность ВКП. Небная костная пластинка при этом должна оставаться интактной.
Рис. 6. Тонкое долото введено в распил для проведения завершающего этапа остеотомии.
На данном этапе оценивают образовавшийся раневой дефект для определения целесообразности одномоментной или отсроченной имплантации по стандартному протоколу. В зависимости от стабильности смещенной ВКП на надкостничной ножке имплантацию можно проводить в 1 или 2 этапа. Весьма важно, чтобы после завершения расщепления минимальная толщина костных стенок составляла не менее 2 мм; в противном случае рекомендуется использовать отсроченную установку Д.И. При двухэтапном протоколе сначала заполняют внутрикостное пространство остеопластическим материалом (ОПМ) и имплантацию проводят в отсроченном периоде после достижения регенерации кости. Применение ОПМ позволяет также предупредить возвращение расщепленных кортикальных пластинок в первоначальное положение. Небольшие просветы (шириной от 1 до 3 мм) зачастую восстанавливаются без дополнительной костной пластики. При проведении дентальной имплантации образовавшееся внутрикостное пространство дополнительно заполняют аутокостной стружкой, полученной с помощью боров или скребка. Для улучшения стабилизации трансплантата используют барьерную мембрану.
Формирование костного ложа и установка ДИ
После завершения межкортикальной остеотомии на уровне основания АГ препарируют направляющие отверстия с помощью фрез диаметром не более 2—2,5 мм соответствующей системы имплантатов, которые устанавливают в ходе того же хирургического вмешательства при условии достижения достаточной первичной стабильности отведенной наружу ВКП (рис. 7). При этом необходимо минимизировать ее травму путем: а) сохранения на ней губчатой кости; б) небного положения остеотомического отверстия (с учетом зубоальвеолярной дуги и окклюзии); в) аккуратного вкручивания в сформированное ложе ДИ (рис. 8).
Рис. 7. Вестибулярная костная стенка отведена при помощи экспандера.
Рис. 8. Костный экспандер вкручен в подготовленное ложе имплантата.
В боковом участке ВЧ обязательным условием успешности первичной стабильности ДИ является погружение его на 2/3 его длины в костную ткань и на 0,5—1 мм ниже свободного коронарного края гребня. С этой же целью подвижная ВКП может быть дополнительно прикреплена к небной костной стенке с помощью микровинтов. Для предотвращения врастания окружающих тканей во внутренний резьбовый канал ДИ устанавливают заглушку (рис. 9).
Рис. 9. Установка внутрикостного ДИ.
При решении проведения отсроченной имплантации хирургически сформированный просвет между кортикальными пластинками необходимо заполнить остеоиндуктивным и (или) остеокондуктивным материалом (рис. 10), который оставляют на 4—6 мес. В качестве ОПМ используется смесь аутогенной костной стружки, полученной с близлежащих участков с помощью костного скребка и ксеногенного материала (Bio GEN, Gen Os, Easy Graft и др.). При необходимости обеспечивают покрытие ОПМ барьерной мембраной, которая устанавливается под внутренней поверхностью отслоенного слизисто-надкостничного лоскута таким образом, чтобы закрывала всю наружную поверхность введенного материала.
Рис. 10. Дефицит кости восполнен костнозамещающим материалом, уложена биорезорбируемая барьерная мембрана.
Ушивание краев операционной раны
Рис. 11. Ушивание раны.
После завершения регенеративного вмешательства или установки ДИ выкроенный лоскут перемещают каудально и без натяжения фиксируют отдельными узловыми и горизонтальными матрасными швами (диаметром 5/0 или 6/0) к первоначальному месту прикрепления. Одновременно проводится перебазировка имеющегося съемного или мостовидного протеза, чтобы предупредить контакт с операционной раной.
Пациентам со съемными протезами не рекомендуется ими пользоваться до снятия швов (т.е. в течение 10—14 дней после операции). В последующем съемные протезы перебазируются таким образом, чтобы они не оказывали чрезмерного давления на область имплантации.
Следует понимать, что в ряде случаев АМКО является наиболее реалистичным вариантом лечения, позволяющим получить оптимальный результат. Глубокое знание топики анатомических костных и мягкотканных структур, анализ этих и клинико-рентгенологических данных перед предстоящим хирургическим вмешательством позволяют снизить риск возникновения связанных с ним непредвиденных технических проблем и нежелательных побочных эффектов в послеоперационном периоде.
Набор Split help Кit южнокорейской содержит 5 эспандеров диаметром от 2,5 до 4,5 мм, что дает возможность установить ДИ оптимального размера.
Операция остеотомия челюсти
Исторически первые операции выполнялись на нижней челюсти. И задачей хирурга было именно восстановление нормальных соотношений челюстей. Но сегодня операций на одной нижней челюсти – не больше 10% от выполняемых операций. Потому что задачи хирурга изменились: теперь это не только коррекция прикуса, но и улучшение эстетики лица.
Двучелюстная остеотомия – операция одновременно на нижней и верхней челюсти, позволяет добиться эстетически выгодных пропорций лица как спереди, так и в профиль, устранить асимметрию, сделать улыбку ярче за счет устранения темных коридоров – затенения боковых зубов верхней челюсти. Можно сказать, что операция на одной челюсти – это только исправление функционала, на двух – функционала и эстетики.
Показания к проведению операции:
- нарушение смыкания зубных рядов, которое не может быть исправлено ортодонтически;
- выраженные диспропорции лица, имеющие эстетическое значение.
Противопоказания:
- неготовность зубных рядов к проведению операции (недостаточная ортопедическая или ортодонтическая) подготовка;
- заболевания внутренних органов, препятствующие проведению операции или наркоза.
Чем опасны нарушения прикуса?
- Нарушение контактов зубов затрудняет пережевывание пищи, провоцирует развитие заболеваний желудочно-кишечного тракта.
- Тяжелые нарушения прикуса настолько ограничивают возможности нормального питания, что являются поводом для отсрочки от армии.
- Изменение углов наклона зубов влияет на распределение нагрузки при жевании, приводит к перегрузке пародонта, развитию воспаления десен и, в конечном счете, более ранней потере зубов.
- Скученность зубов в сочетании с нарушением положения влияет на естественную очистку зубов, приводя, в дальнейшем, к развитию заболеваний десен и увеличению вероятности разрушения эмали зуба. Если потеря зуба уже произошла, то нарушения соотношений челюстей может создать сложности в протезировании.
- Нарушение прикуса приводит к изменению траектории движения челюстей в процессе жевания: перегружаются височно-челюстные суставы, развивается дисфункция височно-челюстных суставов.
- Некоторые варианты нарушения прикуса являются анатомическими предпосылками для сужения воздухопроводящих путей, для появления храпа и такого серьезного состояния как сонное апноэ.