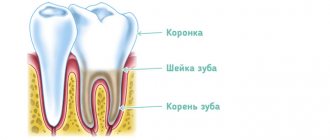
Зубную боль хоть раз испытывал практически каждый человек на земле. Терпеть ее бывает очень сложно, а иногда просто невыносимо. Во избежание осложнений, одним из которых может быть периодонтит, следует сразу же обратиться к врачу.
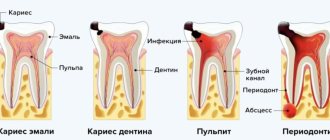
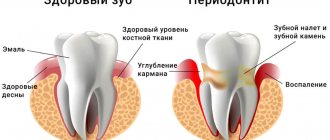
Периодонтит – это воспалительный процесс верхушки зубного корня, а также в прилегающих к нему тканях. Это достаточно опасное заболевание, которое может повлечь за собой еще более серьезные проблемы, поэтому с лечением затягивать не стоит. Периодонтит может возникнуть вследствие запущенного пульпита или некачественного пломбирования каналов.
Также причинами возникновения этого заболевания могут быть инфекционное поражение, травма, последствия медикаментозного воздействия. По статистике это заболевание занимает 45-50% всех стоматологических заболеваний. Наиболее подвержены быстрому развитию заболевания люди с ослабленным иммунитетом.
Показания к лечению периодонтита
Существуют два основных пути лечения периодонтита: консервативный и хирургический. Для каждого из них есть свои показания и противопоказания.
По современным стандартам стоматологии врач должен отдавать предпочтение консервативным методам. Они показаны как при остром, так и при хроническом периодонтите, в том числе и при появлении кист и гранулем, расшатанности зубов, нарастании воспаления.
Однако использовать ортоградное лечение можно далеко не во всех случаях. Показаниями к хирургическому вмешательству считаются:
- непроходимость каналов корней зуба;
- наличие культевой вкладки или штифта, которые нельзя снять, не повредив корни;
- множественные околокорневые кисты или кисты, прорастающие в гайморову пазуху;
- широкая область поражения (свыше 10 миллиметров);
- перфорация полости зуба или стенки корня;
- неэффективность консервативных методов лечения.
Важно!
Когда идет речь о периодонтите, зачастую имеется в виду апикальный (он же периапикальный или верхушечный) периодонтит — то есть воспаление у верхушки корня зуба. Причиной этого заболевания являются эндодонтические проблемы. Другой вид периодонтита, маргинальный, поражает десны в пришеечной области зуба, но он относится уже к области пародонтологии. Этот материал посвящен лечению только апикального периодонтита.
Применение антибиотиков в современной стоматологической практике сегодня необходимо, т.к. несмотря на развитие стоматологии, число пациентов, имеющих очаги острых и хронических воспалительных процессов в челюстно-лицевой области и полости рта, не уменьшается, поэтому назначение антибиотиков в стоматологической практике сегодня совершенно неизбежно. Ежедневно врач-стоматолог сталкивается с ситуациями, когда следует решать вопрос об антибактериальной терапии: это обострение хронического периодонтита, абсцедирование воспалительных заболеваний пародонта и эндодонто-пародонтальных поражений. Кроме того, необходимость применения антибактериальных препаратов в стоматологии продиктована еще и тем, что любая стоматологическая манипуляция сопровождается риском бактериемии, не имеющей большого значения для соматически здоровых пациентов, но опасной для лиц, ослабленных интеркуррентными заболеваниями и наличием условий для локальной колонизации патогенных микроорганизмов. Так, при выходе эндодонтического инструмента за верхушку на 2 мм во время обработки канала бактериемия определяется у 54% пациентов. Если обработку канала проводят с отступом от апекса на 1 мм, бактериемию обнаруживают у 31% пациентов, причем в подавляющим большинстве случаев выявлена анаэробная микрофлора. Бактерии, попавшие в кровь здоровых людей, уничтожаются в течение 10 минут благодаря факторам иммунной защиты, и бактериемия носит транзиторный характер [6], тогда как для пациентов с соматическими заболеваниями, лиц, принимающих наркотики, алкоголь, стероиды, иммунный ответ которых снижен или отсутствует, бактериемия может представлять реальную опасность.
Таким образом, в стоматологической практике антибиотики применяют в следующих клинических ситуациях:
- При лечении острых и обострении хронических гнойно-воспалительных процессов челюстно-лицевой области: одонтогенных воспалительных процессах, в т.ч. периостите, остеомиелите, перикоронарите, синусите, абсцессах и флегмонах, тяжелых инфекционных заболеваниях полости рта; при воспалительных заболеваниях пародонта.
- Для профилактики послеоперационных инфекционных осложнений.
Таким образом, назначение антибиотиков в стоматологической практике может быть направлено на предотвращение инфекционных осложнений (антибиотикопрофилактика) и на устранение существующего воспалительного процесса (антибиотикотерапия). Необходимость антибиотикопрофилактики связана с существующей статистикой инфекционных осложнений стоматологических операций: так, по результатам исследований, частота развития таких осложнений составляет 3,3% для «чистых» ран, 10,8% – для условно «чистых», 16,3% – для контаминированных, 28,6% – для «грязных» ран [14]. Под антибиотикопрофилактикой подразумевают применение антибиотиков для предотвращения микробной колонизации и снижения риска послеоперационных осложнений. Введение противомикробного препарата необходимо осуществлять не раньше чем за час и не позже чем за 30 минут до операции, т.е. до бактериальной контаминации тканей. Цель антибиотикопрофилактики – создание эффективной концентрации препарата в тканях на протяжении всей операции и в течение первых 3–4 часов после оперативного вмешательства. Эффективная концентрация антибиотика в операционной ране должна сохраняться на протяжении всей операции и, что особенно важно, поддерживаться к моменту наложения швов, когда микробная контаминация достигает максимума. В рамках антибиотикопрофилактики продолжение введения антибиотика после операции дольше, чем в течение 24-х часов нежелательно, так как отрицательно влияет на динамику воспалительной реакции, ведет к росту резистентных штаммов, нежелательных лекарственных реакций, дополнительным расходам и часто не приводит к повышению эффективности профилактики инфекционных осложнений. С другой стороны, введение антибиотика после операции неэффективно. Антибиотикопрофилактика, начатая после «критического периода», считается запоздалой, а по некоторым данным [11], вообще не оказывает эффекта.
Принципы антибиотикопрофилактики:
Польза профилактического применения антибиотика превышает риск побочных эффектов, возникновения суперинфекции и развития резистентных штаммов.
Выбор препарата для антибиотикопрофилактики необходимо проводить с учетом наиболее вероятного возбудителя.
Противомикробный препарат должен поступить в место действия до попадания туда микроорганизмов.
Концентрацию антибиотика необходимо поддерживать в течение всего периода возможного загрязнения операционной зоны.
Показания к назначению антибиотикотерапии [2, 4, 5]:
- Повышение температуры, нарушение общего состояния.
- Наличие в анамнезе таких заболеваний, как ревматизм, эндокардит, увеит, иридоциклит.
- Наличие у пациента трансплантированных органов и инородных тел (стентов, протезов клапанов и суставов).
Эти показания необходимо учитывать при выборе химиотерапевтических препаратов при проведении эндодонтического лечения и лечения воспалительных заболеваний пародонта.
В современной стоматологической практике наиболее распространены следующие группы антибиотиков [1, 7, 8]:
- пенициллины (амоксициллин, ко-амоксиклав) – препараты первого ряда;
- линкомицин – антибиотик, применяющийся при абсцедировании;
- фторхинолоны: ципрофлоксацин, офлоксацин. Эти препараты эффективны в наиболее тяжелых случаях при проведении пародонтологического лечения при выявлении Aggregatibacter аctinomycetemcomitans-ассоциированного пародонтита, особенно у пациентов с сопутствующим сахарном диабетом [3].
В последние годы наряду с достоверным увеличением числа пациентов с гнойно-воспалительными процессами отмечается все более широкое распространение микроорганизмов с естественной и приобретенной устойчивостью к антибиотикам, причем ситуацию нередко осложняет то, что в развитии воспалительного процесса участвуют несколько патогенных микроорганизмов. Трудность выбора препарата для антибиотикотерапии при лечении гнойно-воспалительных процессов обусловлена наличием в очаге инфекции различных групп аэробных и анаэробных возбудителей, значительно различающихся по чувствительности к антибиотикам. Поэтому целью рациональной антибиотикотерапии служит выбор эффективного антибактериального препарата и его дозы, позволяющей создавать в тканях необходимую концентрацию действующего вещества для подавления роста патогенных бактерий. Для эффективного лечения пациентов с гнойно-воспалительными процессами возникает необходимость комбинированного использования антибиотиков или лекарственных средств, в состав которых входят антибактериальные вещества, действующие на разные группы возбудителей. Этим требованиям соответствует комбинированный препарат Ципролет А (А – означает эффективность против анаэробов), действие которого обусловлено компонентами, входящими в его состав: ципрофлоксацин 500 мг и тинидазол 600 мг.
Ципрофлоксацин – противомикробное средство широкого спектра действия, производное фторхинолона, влияющее на грамположительные и грамотрицательные палочки и кокки, золотистый стафилококк, зеленящий стрептококк, гемофильную палочку, кишечную палочку, синегнойную палочку.
Тинидазол – противопротозойное и противомикробное средство, производное имидазола. Тинидазол по структуре и действию близок к метронидазолу. Активность тинидазола в 1,5 раза превосходит таковую метронидазола в отношении анаэробов, что с успехом используется при установленной резистентности возбудителей к метронидазолу.
Спектры действия ципрофлоксацина и тинидазола обеспечивают высокую эффективность Ципролета А в отношении широкого спектра возбудителей, грамположительных, грамотрицательных аэробов и анаэробов. Резистентность к нему развивается крайне медленно: у бактериальных клеток нет инактивирующих его ферментов, а персистирующих микроорганизмов практически не остается.
Безусловным преимуществом антибактериального препарата Ципролет А является кратность приема (2 раза в день), тогда как для ко-амоксиклава кратность приема составляет 2–3 раза, а для линкомицина и метронидазола – 3 раза в сутки. Очень неприятным побочным эффектом антибиотикотерапии является антибиотик-ассоциированная диарея [12, 13]. Для Ципролета А вероятность возникновения этого побочного эффекта составляет менее 1%, тогда как для линкомицина – 20–30, а для ко-амоксиклава – 10–25%. Это связано с активностью Ципролета А в отношении Clostridium difficile [10]. Важнейший показатель, определяющий эффективность антибиотика при воспалительных заболеваниях челюстно-лицевой области, –это способность к проникновению в костную ткань. Для Ципролета А этот показатель составляет 0,27–1,20, что вдвое превышает аналогичный показатель для ко-амоксиклава и втрое – для линкомицина [9].
Показания к применению препарата Ципролет А: инфекции ЛОР-органов (средний отит, синусит, тонзиллит, фарингит); инфекционно-воспалительные процессы полости рта; инфекции кожи и мягких тканей (инфицированные язвы, раны, ожоги, абсцессы, флегмона, язвенные поражения кожи); инфекции костей и суставов (остеомиелит, септический артрит); послеоперационные инфекции. Показания к применению связаны с тем, что его терапевтические концентрации создаются в т.ч. в слюне, миндалинах, легочной ткани, бронхиальном секрете, костной ткани, мышцах, синовиальной жидкости, суставных хрящах и коже, т.е. во всех органах и тканях, расположенных в полости рта, челюстно-лицевой и граничащих с ней областях.
Такая широкая область применения и высокая эффективность Ципролета А при лечении гнойных процессов челюстно-лицевой области обусловлены уникальным спектром противомикробной активности препарата: Ципролет А активен в отношении семейства Enterobacteriaceae spp., которое играет ключевую роль в развитии тяжелых гнойных поражений в стоматологии. Линкомицин, кларитромицин и метронидазол не действуют на эти микроорганизмы. Ципролет А эффективен в отношении микроорганизмов, на которые также не действует кларитромицин. Это Peptostreptococcus spp. и Fusobacterium spp. – анаэробные бактерии, способствующие прогрессированию и распространению одонтогенной инфекции [8, 9].
При назначении Ципролета А необходимо информировать пациента о том, что тинидазол, входящий в состав препарата, не совместим с алкоголем, т.к. вызывает дисульфирамоподобные реакции в виде гиперемии кожных покровов, тахикардии, тошноты, рвоты и др., поэтому в период лечения не рекомендуется принимать алкогольные напитки.
Широкий спектр противомикробной активности комбинированного препарата Ципролет А, быстрое создание терапевтической концентрации в органах и тканях полости рта и челюстно-лицевой области позволяют рекомендовать его к широкому применению в стоматологической практике.
Методы лечения периодонтита зуба
| Консервативное лечение | Хирургическое лечение |
Терапевтические:
Физиотерапевтические:
Консервативное лечение периодонтита сопровождается приемом антибиотиков. | Оперативное лечение:
|
Важно!
Вероятность успешного консервативного лечения периодонтита составляет 70 — 90 %
Этапы лечения периодонтита
Количество посещений клиники для лечения периодонтита зависит от стадии заболевания (острый периодонтит, хронический, хронический в стадии обострения) и выбранной методики. Зачастую терапия проводится в несколько этапов и требует не менее 2 — 3 визитов к лечащему врачу, так как до полного снятия воспаления ставить постоянную пломбу не рекомендуется.
- Подготовка к лечению: диагностика с помощью рентгеновского снимка, укол анестезии.
- Высверливание зуба для доступа к каналам, удаление нерва или снятие старой пломбы.
- При необходимости — расширение каналов.
- Антисептическая обработка каналов, наложение лекарственных препаратов, физиотерапевтические процедуры.
- Установка временной пломбы.
- Снятие временной пломбы, антисептическая обработка каналов (этот этап повторяется до тех пор, пока очаг воспаления не будет полностью устранен; иногда на это может потребоваться несколько месяцев).
- Установка постоянной пломбы, контрольный рентгеновский снимок.
Параллельно пациенту назначается антибактериальная и противовоспалительная терапия, а также домашние полоскания обеззараживающими растворами.
Первое посещение
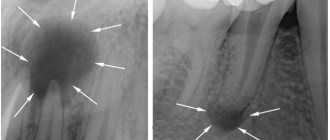
- Когда пациент приходит к стоматологу с жалобами, и врач подозревает периодонтит, первоначально выполняется рентгенографическое исследование челюсти – для выявления источника боли.
- Затем под анестезией врач избавляется при помощи бормашины от кариозных тканей, открывает доступ к устьям канальцев зуба. Одновременно извлекается поражённая пульпа и, если требуется, из каналов высверливается прежде размещенный там пломбировочный материал.
- Непременно измеряется протяженность корневых каналов – с помощью специального прибора либо сразу на рентгеновском снимке.
- Каналы механически расширяются и заполняются турундочками, пропитанными антисептиком. Без предварительной обработки доктору сложно будет качественно запломбировать канал до самой верхушки. В качестве обеззараживающего препарата врачи предпочитают использовать Крезофен либо его более дешёвые аналоги. Средство не содержит мышьяк, не раздражает местно, допущено к лечению беременных женщин.
- После всех манипуляций устанавливается временная пломба, и пациент уходит домой. Если стоматолог сочтет необходимым, пациенту прописываются противовоспалительные препараты и лекарства, предотвращающие развитие аллергических реакций. Если форма периодонтита относится к хронической, антибиотики не потребуются.
Особенности лечения периодонтита со свищем
Одонтогенный свищ — одно из осложнений периодонтита, преимущественно гранулирующего. Он представляет собой отверстия в слизистой оболочке, которые образуются из-за разрастания грануляций и разрушения тканей, окружающих зуб. В тяжелых случаях свищевой ход может появиться не только в десне, но и в щеке, и даже на коже лица. Через отверстие выделяется гнойное содержимое, которое появляется из-за воспалительного процесса в периодонте.
С одной стороны, образование свища облегчает протекание заболевания, поскольку через него выводятся продукты воспаления (а это значит, что пациент вероятнее всего не будет страдать от сильных болей). С другой стороны, невмешательство со временем может привести к потере зуба.
Избавиться от свища можно лишь устранив его причину — поражение тканей периодонта. Лечение проходит по стандартной схеме: механическая обработка каналов, обеззараживание и тщательная пломбировка. Благодаря оттоку гноя через свищевой ход лечение чаще всего оказывается успешным и занимает меньше времени. После создания подходящих условий свищ проходит самостоятельно, но в тяжелых случаях может понадобиться хирургическое удаление чересчур разросшихся грануляций.
Признаки
Клинические проявления воспаления периодонта зависят от формы заболевания.
При остром течении симптоматика ярко выражена, нередко сопровождается формированием болезненного абсцесса на десне, флюса (глубоко расположенного абсцесса с интенсивным отеком мягких тканей десны и лица), повышением температуры тела и т. д. Острое воспаление может протекать в двух формах:
- Серозный периодонтит протекает без образования гнойной полости. Сопровождается постоянными ноющими болями, которые не усиливаются при прикосновении к зубу или надкусывании пищи.
- Гнойный периодонтит сопровождается образованием абсцесса. Сопровождается острыми, распирающими или пульсирующими болевыми ощущениями, интенсивность которых может меняться. На десне возле больного зуба заметен флюс, опухают мягкие ткани лица на пораженной стороне. Подвижность зуба увеличена, боль усиливается при надкусывании и прикосновении к зубу.
При хронической форме периодонтит протекает не так ярко, как острый. Существует три формы заболевания:
- Фиброзный, симптомами которого становятся вялотекущее воспаление без формирования абсцесса и свищей. Боли при такой форме возникают редко. Внешний признак — изменение цвета эмали на серый, изменение ее прозрачности. Признаки воспаления видны только на рентгене.
- Гранулематозный, симптомами которого становится периодическое формирование абсцесса. По мере его «созревания» на десне открывается проток, из которого изливается гнойное содержимое. Такие протоки могут образовывать постоянные незаживающие свищи. На рентгеновских снимках такая форма периодонтита выглядит как очаг диаметром до 5 мм на верхушке корня.
- Гранулирующий, симптомами которого являются хроническая зубная боль, усиливающаяся при надкусывании твердой, горячей или холодной пищи больным зубом. Десны возле зуба постоянно отечные, гиперемированы. Отверстие свища может открываться как на слизистую полости рта, так и на коже лица.
Симптомы любой формы периодонтита склонны ослабевать при очищении гнойной полости от содержимого.
Важно знать! Основным отличием периодонтита от пульпита является характер боли. При пульпите она острая, мучительная, напоминающая разряды тока, усиливающаяся при контакте больного зуба с твердыми частицами пищи, горячим или холодным воздухом.
Лечение хронических форм периодонтита
Различают три разновидности хронического периодонтита: фиброзный, гранулирующий и гранулематозный.
- При фиброзном периодонтите ткани, окружающие верхушку зуба, замещаются фиброзной тканью. Пациент обычно не чувствует боли, а определить заболевание можно только по рентгеновскому снимку.
- Гранулирующий периодонтит характеризуется разрастанием грануляционной ткани: запускается процесс рассасывания (резорбции) кости, образовываются свищевые ходы, через которые отделяются продукты воспаления. По мере расширения грануляций пациент начинает испытывать периодическую ноющую боль.
- Гранулематозный периодонтит сопровождается появлением гранулемы — новообразования у верхушки корня. Оно представляет собой камеру из соединительной ткани, наполненную грануляциями. Если заболевание не лечить, рост гранулемы может привести даже к перелому челюсти.
Лечение хронического периодонтита зачастую проводится с использованием консервативных методик лечения. По современным стандартам врачи, как правило, не проводят отдельного лечения гранулем, кист и свищевых ходов: если каналы обеззаражены и качественно запломбированы, новообразования исчезнут сами. В запущенных случаях допустимо хирургическое вмешательство.
Как лечится острый периодонтит?
Как было сказано в начале статьи, для острой формы периодонтита характерны сильные боли, возникшие впервые, то есть, не связанные с хроническим процессом. В такой форме заболевание возникает обычно из-за отсутствия своевременного лечения пульпита или проведения лечебных мероприятий на низком профессиональном уровне.
Первое посещение
Главной задачей в первое посещение стоматолога является обеспечение оттока гноя из гнойного мешочка и устранение явления интоксикации в организме пациента. Необходимые мероприятия проводятся в такой последовательности:
- Делается рентгеновский снимок, для распознания острого воспалительного процесса или обострения хронического заболевания. Это имеет большое значение, так как, для лечения двух этих форм периодонтита нужно использовать разную тактику.
- Проводится анестезия.
- Высверливаются ткани, пораженные кариесом.
- Удаляется некротизированная пульпа. Это делается в случае, если причиной возникновения периодонтита является ранее невылеченный пульпит зуба. Если же заболевание возникло из-за низкого качества пломбирования корневых каналов, то, пломба зуба высверливается, и проводится распломбирование корневых каналов.
- Измеряется длина корневых каналов.
- Корневые каналы расширяются с помощью специальных медицинских инструментов, чтобы у стоматолога была возможность качественно запломбировать их. Параллельно они обрабатываются антисептическими растворами, для чего проводится струйное промывание. В завершение этого этапа лечения, увеличивают апикальное отверстие корневого канала, чтобы гной мог беспрепятственно отходить из периодонта.
- Временную пломбу в данном случае не накладывают, зуб остается «открытым» вплоть до следующего визита в стоматологический кабинет. Однако, пациент перед каждым приемом пищи должен обязательно закрывать ватным тампоном полость с кариозным поражением, чтобы предотвратить забивание корневых каналов пищевыми остатками и нарушение оттока гноя. При наличии на десне флюса, может возникнуть необходимость в разрезании десны.
Особенности лечения периодонтита в стадии обострения
Обострение периодонтита проходит две фазы: интоксикацию и экссудацию (появление выделений). По мере прогрессирования заболевания пациент испытывает сначала ноющие и эпизодические, а затем постоянные пульсирующие и рвущие боли, поэтому лечение нельзя откладывать.
Острый периодонтит может быть серозным или гнойным. Во втором случае в апикальной части корня зуба скапливается гнойный экссудат, и главной задачей для врача является его выведение. Иногда для этого достаточно очищения полости зуба и лечения каналов, но в тяжелых случаях может понадобиться рассечение надкостницы для дренажа.
Лечение периодонтита в домашних условиях
Вылечить периодонтит в домашних условиях нельзя, поскольку причиной заболевания являются бактерии, колонизирующие зубные каналы. Единственный способ от них избавиться — провести антисептическую обработку и герметизацию каналов, а это может сделать только врач, но, ожидая визита в клинику, можно облегчить симптомы и снизить болевые ощущения.
Обеззараживающие средства, не раздражающие слизистую, можно использовать для полосканий 4 — 5 раз в день. Также врачи рекомендуют полоскания раствором соли и соды, в том числе уже после лечения, чтобы снять отек и уменьшить воспаление. Для купирования боли подойдут нестероидные противовоспалительные препараты. Все это поможет снять симптомы, но не является лечением.
Вы можете испытывать болезненные ощущения после лечения периодонтита. В норме они длятся 3 — 5 дней и постепенно затухают. Если боль не ослабевает или возобновляется с новой силой, необходимо провести повторную терапию.
Почем у возникает заболевание периодонтит?
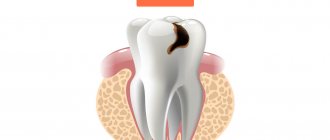
Наиболее распространенными причинами периодонтита являются следующие факторы:
- кариес в запущенной стадии, которые не был подвергнут своевременному лечению;
- пульпит в запущенной стадии, отсутствие современного лечения;
- падения или удары по челюсти;
- некачественное лечение каналов в прошлом;
- воспалительный процесс, который развивается под коронкой.
В зоне риска периодонтита – любой пациент, который вовремя не обратился за помощью в клинику при кариесе. Проблема часто «выскакивает» у пациентов, которые не придают значение болевым ощущениям, и обычный кариес со временем трансформируется в более глобальную патологию периодонта и каналов.