Перелом верхней челюсти — симптомы и лечение
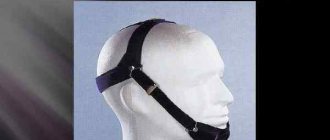
При оказании доврачебной помощи пациенту нужно остановить кровотечение, предупредить аспирацию (проникновение в дыхательные пути) крови и рвотных масс. Если нижняя челюсть не пострадала и имеется достаточное количество зубов на обеих челюстях, необходимо наложить пращевидную повязку, прижав нижнюю челюсть к верхней или выполнить иммобилизацию (обездвиживание) жёсткой подбородочной пращой [4].
При рисках нарушения дыхания требуется немедленное введение воздуховода для сохранения проводимости дыхательных путей [1]. Кроме того, необходимо провести обезболивание и быструю транспортировку больного в специализированные медучреждения. Самое важное на этом этапе — сохранить жизнь и здоровье пациента.
Существует множество методов нехирургического лечения переломов верхней челюсти, например, разного типа повязки и наружные фиксации, которые в настоящее время практически не применяются.
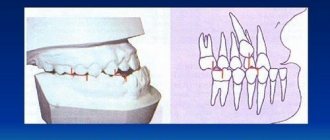
Самым частым методом ортопедического лечения переломов является двучелюстное шинирование — наложение на зубные ряды шин-скоб с репозицией отломков и фиксацией прикуса в привычном для больного положении. Этот метод консервативен и малотравматичен, но в ряде случаев не позволяет получить хорошей фиксации фрагментов верхней челюсти, особенно при высоких и сложных переломах. В среднем при переломах верхней челюсти требуется обездвиживание и ограничение жевательной нагрузки на срок 4-5 недель.
Самым современным и адекватным методом лечения на данный момент является остеосинтез (фиксация титановыми накостными конструкциями) переломов верхней челюсти. Это хирургическое вмешательство, выполняемое из внутриротовых разрезов. При таком варианте лечения можно точно сопоставить и зафиксировать фрагменты для создания условий их сращения [7].
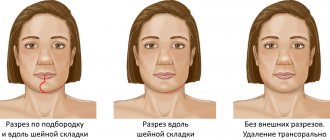
При лечении высоких переломов также используется коронарный доступ, который позволяет создать косметичный и широкий доступ к костям всей средней зоны лица и глазницам [5]. Своевременное выполнение остеосинтеза позволяет предотвратить поздние послеоперационные осложнения, облегчить реабилитацию пациента и ускорить сроки выздоровления.
Переломы с грубыми нарушениями целостности верхней челюсти и значительными смещениями отломков в сторону глотки рекомендуется лечить хирургическими методами. Однозначного мнения относительно других видов переломов нет — тактика диктуется состоянием больного и конкретной клинической ситуацией.
Стоит отметить, что очень важно постоянное ношение межчелюстной фиксации для плотного контакта фрагментов и исключения их подвижности, особенно под действием жевательной нагрузки [9]. Также необходимы качественная гигиена полости рта и наблюдение пациента у челюстно-лицевого хирурга
Восстановление после переломов занимает от четырёх до шести недель, в зависимости от характера перелома, особенностей организма пациента и метода лечения.
Пациенты с переломами верхней челюсти на ранних сроках должны питаться жидкой пищей, на самых поздних сроках — мягкой. Приём жёсткой пищи и активное жевание следует ограничить. Остальные рекомендации даются исходя из общесоматических и неврологических нарушений (постельный режим и т. д.).
Новости
Оказание первой помощи при травмах зубов или челюсти.
К наиболее частым травмам зубочелюстной системы причисляют различные травмы зубов, а также закрытые или открытые переломы, ушибы, вывихи челюсти. Все они требуют незамедлительного лечения, так как, в отличие от повреждений остальных костей человеческого тела, их заживление происходит довольно проблематично и в течение длительного периода и влечет за собой высокий уровень психологического дискомфорта и негативные последствия. Травма нижней челюсти относится к одной из самых неприятных повреждений костной системы.
Травма зуба
Физические повреждения зуба разделяются на трещины, ушибы, вывихи со смещением (частичным или полным) зуба вокруг своей оси или в сторону, переломы (коронковой части или корня), а также данные повреждения могут сочетаться. В основном подобные травмы происходят из-за сильного удара по челюсти, но иногда и слишком твердая пища (орехи, кости, карамель и пр.) может нарушить целостность зуба.
Признаки травмы зуба:
ощущение острой боли в районе поврежденного зуба;
положение и/или размер зуба изменились и это заметно «невооруженным» глазом;
в области поврежденного зуба, а также окружающих тканей, покраснела или опухла десна;
началось кровотечение (в случае сильной травмы);
зуб стал подвижным.
Конечно, микротрещина в корне зуба может не проявлять себя подобным образом, однако со временем через образовавшуюся щель внутрь зуба проникнут болезнетворные бактерии, что впоследствии приведет к пульпиту (воспалению нервных окончаний зуба).
Первая помощь при повреждении зуба
Услуги по лечению травм зубов оказывает врач-стоматолог в соответствии с каждым конкретным случаем. При вывихе может проводиться шинирование зубов, когда подвижный зуб посредством наложения медицинской резиновой шины фиксируют к соседним здоровым зубам; при переломе корня зуба проводится его частичное или полное удаление; при поломках коронковой части зуба проводится реставрация или микропротезирование.
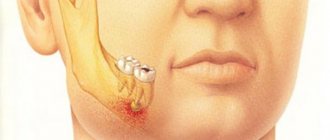
Перелом челюсти
Перелом челюсти – серьезное повреждение челюстного аппарата, которое может привести к тяжелым последствиям. К ним относятся: сотрясение мозга, нарушение жевательной и глотательной функций, менингит и т. д.
Перелом челюсти может выглядеть по-разному: с нарушением целостности щеки или иных близлежащих тканей, либо без него (соответственно, открытый или закрытый перелом); со смещением либо без него (соответственно, полный или неполный перелом).
Признаки перелома челюсти:
кровотечение из раны (при открытом переломе);
острая невыносимая боль, особенно в процессе движения челюстями;
общее недомогание, тошнота, обморочное состояние;
несвойственная подвижность челюсти;
гематомы на лице;
нарушение дыхательных, глотательных и речевых функций;
западание языка (при переломе нижней челюсти).
Первая помощь при переломе челюсти
Сразу после случившегося перелома челюсти пострадавшему необходимо оказать первую помощь, которая выражается в: фиксации сломанной челюсти в неподвижном состоянии с помощью повязки, удалении инородных тел изо рта (если есть), фиксации языка (если дыхание и глотание затруднено), путем прикладывании холодного компресса (например, пакета со льдом), обеспечении полного покоя больного, вызове бригады скорой помощи для транспортировки в клинику.
Первая помощь при травме зубов у детей
В случае обращения к стоматологу ребенка с травмой зуба врач, в первую очередь, оценивает общую клиническую картину, выясняет дату, время, причины травмы, и после этого приступает к тщательному обследованию поврежденного зуба и окружающих тканей. В любом случае необходимо рентгенологическое исследование. При травме молочного зуба важно при лечении не повредить зачаток постоянного зуба. При травме постоянного зуба основной задачей врача является его сохранение.
Лечение перелома челюсти
Терапия по поводу травмы должна проводиться только врачами и чем раньше будет оказана квалифицированная медицинская помощь, тем меньше риск развития осложнений. Лечение перелома челюсти может включать в себя следующие манипуляции:
- если имеется рана (разрыв мягких тканей, слизистых), то сначала останавливается кровотечение, проводятся дезинфекционные мероприятия;
- ручное сопоставление отломков костей, придание правильной формы поврежденной челюсти;
- обязательно накладывается шина – при переломе челюсти нужно добиться ее полного обездвижения минимум на один месяц.
Дополнительно назначаются обезболивающие препараты, противовоспалительная терапия. Если диагностирован перелом отростков челюсти, то, скорее всего, будет назначено хирургическое вмешательство, которое подразумевает вживление специфических металлических пластин. Более подробно об операции вам расскажет врач во время консультации. Запись на нашем сайте Добробут.ком.
Реабилитация после перелома челюсти включает в себя физиопроцедуры, массаж и гимнастику для лица. Пациентам часто приходится снова учиться жевать и разговаривать без искажения звуков.
Наружные средства
После снятия гипса пациента еще долго могут беспокоить болевые ощущения, отечность. Чтобы избавиться от этих неприятных проявлений травмы, врач может назначать мази и гели, которые снимают дискомфорт. Такие препараты обладают важными эффектами:
- обезболивающий – снимает боль, улучшает двигательные возможности;
- противовоспалительный – улучшает состояние тканей, снимает воспаление, покраснение, отек;
- миорелаксирующий – способствует расслаблению мышц, снимает чрезмерный тонус, улучшает действие обезболивающих препаратов;
- регенерирующий – стимулирует восстановительные процессы, активирует обмен веществ в поврежденных тканях.
Наружные препараты приносят гораздо меньший негативный эффект, чем лекарства для перорального приема. Поэтому многие врачи отдают предпочтение именно мазям и гелям с местным действием.
Восстановление в лежачем положении
При переломах конечностей восстановление нужно начинать еще когда пациент находится в лежачем положении и не может стоять. Только раннее начало реабилитации позволяет достичь максимального результата. В противном случае мышцы бездействуют и ослабевают, в результате чего кости срастаются неправильно.
Комплекс лечебной гимнастики для лежачего пациента включает:
- подъемы плечевого пояса;
- приподнимания на предплечьях;
- вращения руками;
- сгибания, разгибания, подтягивания к груди здоровой ноги;
- сокращение, расслабление мышц ног и рук;
- поднятие, отведение, приведение поврежденной конечности к туловищу.
На начальном этапе эти упражнения нужно выполнять под наблюдением специалиста и с его помощью. Со временем пациент сможет самостоятельно выполнять гимнастику.
Массаж
Лечебный массаж после переломов предусматривает использование специфических техник:
- растирания – активные движения улучшают кровообращение и снижают боли;
- разминания – восстанавливают тонус мышц, улучшают подвижность сухожилий;
- поглаживания – легкие поглаживающие движения расслабляют мускулатуру, улучшают микроциркуляцию;
- поколачивания – улучшают приток крови, повышают сокращаемость мышц.
Массажист подбирает лечебный курс с учетом особенностей травмы и точного расположения перелома. Курс лечебного массажа помогает избежать атрофии и слабости мышц, улучшить подвижность, снять отеки и боли.
Перелом нижней челюсти – особенности
Подобная травма имеет некоторые особенности:
- перелом со смещением костных осколков или всей челюсти называется полным;
- если травма открытого типа, то происходит разрыв не только слизистой оболочки ротовой полости, но и мягких тканей лица;
- крайне редко диагностируется оскольчатый перелом, потому что для этого требуется приложения слишком большой силы.
Перелом нижней челюсти характеризуется следующими признаками:
- выраженной асимметрией лица, которая формируется по причине отечности и кровоизлияния в мягкие ткани в месте травмы;
- острой болью при прикосновении к любой части нижней челюсти, невозможностью разговаривать, жевать;
- подвижностью отломков, если таковые имеются;
- кардинальным изменением прикуса – нижняя челюсть может быть слишком выдвинута вперед или, наоборот, «ушедшая» вглубь.
Первую помощь при рассматриваемой травме может оказать каждый – нужно наложить повязку (между зубами проложить любой прямой предмет, например, линейку) таким образом, чтобы поврежденная часть челюсти была неподвижной. Если есть кровотечение, то его нужно остановить путем приложения чего-то холодного, обработки перекисью водорода и другими классическими методами. Дальше остается только ждать приезда бригады «Скорой помощи».
Работа с походкой
В рамках реабилитации после травмы ног необходимо работать над восстановлением походки. Один из самых эффективных вариантов – это занятия на велотренажере, к которым пациента должен допустить врач при отсутствии противопоказаний.
Помимо занятий на тренажере, важно также выполнять специальные упражнения:
- захватывать пальцами ног маленький предмет и удерживать его на весу;
- катать мячик стопой поврежденной конечности;
- перекатываться с носков на пятки и обратно;
- ходить назад, боком.
Занятия нужно продолжать до тех пор, пока у пациента полностью не восстановятся двигательные функции, уйдут отеки и боли.
Повреждения челюстно-лицевой области
Развитие хирургических методов лечения, особенно новообразований челюстно-лицевой области, потребовало широкое применение в операционном и послеоперационном периоде ортопедических вмешательств. Радикальное лечение злокачественных новообразований челюстно-лицевой области улучшает показатели выживаемости. После оперативных вмешательств остаются тяжелые последствия в виде обширных дефектов челюстей и лица. Резкие анатомо-функциональные расстройства, обезображивающие лицо, причиняют больным мучительные психологические страдания.
Очень часто один только способ восстановительной хирургии оказывается неэффективным. Задачи восстановления лица больного, функции жевания, глотания и возвращение его ктруду , а также к выполнению других важных социальных функций, как правило, требуют применения ортопедических методов лечения. Поэтому в комплекс реабилитационных мероприятий на передний план выступает совместная работа врачей-стоматологов — хирурга и ортопеда.
Существуют определенные противопоказания к применению хирургических методов лечения переломов челюстей и проведению операций на лице. Обычно это наличие у больных тяжелых заболеваний крови, сердечно-сосудистой системы, открытой формы туберкулеза легких, выраженных психоэмоциональных расстройств и других факторов. Кроме того, возникают такие повреждения, хирургическое лечение которых невозможно или неэффективно. Например, при дефектах альвеолярного отростка или части неба протезирование их более эффективно, чем оперативное восстановление. В этих случаях показало применение ортопедических мероприятий в качестве основного и постоянного метода лечения.
Сроки проведения восстановительных операций различны. Несмотря на склонность хирургов производить операцию как можно раньше, надо выдержать определенное время, когда больной остается с неустраненным дефектом или деформацией в ожидании хирургического лечения, пластической операции. Продолжительность этого периода может быть от нескольких месяцев до 1 года и более. Например, восстановительные операции при дефектах лица после туберкулезной волчанки рекомендуется проводить после стойкой ликвидации процесса, а это примерно 1 год. В такой ситуации показаны ортопедические методы в качестве основного лечения на данный период. При хирургическом лечении больных с повреждениями челюстно-лицевой области нередко возникают задачи вспомогательного характера: создание опоры для мягких тканей, закрытие послеоперационной раневой поверхности, кормление больных и др. В этих случаях показано применение ортопедического метода как одного из вспомогательных мероприятий в комплексном лечении.
Современные биомеханические исследования способов фиксации отломков нижней челюсти позволили установить, что на-зубные шины по сравнению с известными накостными и внутрикостными аппаратами относятся к фиксаторам, наиболее полно отвечающим условиям функциональной стабильности костных отломков. Назубные шины следует рассматривать как сложный фиксатор, состоящий из искусственного (шина) и естественного (зуб) фиксаторов. Высокие фиксирующие способности их объясняются максимальной площадью контакта фиксатора с костью за счет поверхности корней зубов, к которым крепится шина. Эти данные согласуются с успешными результатами широкого применения стоматологами назубных шин при лечении переломов челюстей. Все это является еще одним обоснованием показаний к использованию ортопедических аппаратов для лечения повреждений челюстно-лицевой области.
Ортопедические аппараты, их классификация, механизм действия
Лечение повреждений челюстно-лицевой области осуществляется консервативными, оперативными и комбинированными способами.
Основным методом консервативного лечения являются ортопедические аппараты. С их помощью решают задачи фиксации, репозиции отломков, формирования мягких тканей и замещения дефектов челюстно-лицевой области. В соответствии с этими задачами (функциями) аппараты делят на фиксирующие, репонирующие, формирующие, замещающие и комбинированные. В случаях, если одним аппаратом выполняется несколько функций, их называют комбинированными.
По месту прикрепления аппараты делят на внутриротовые (одночелюстные, двучелюстные и межчелюстные), внеротовые, внутри-внеротовые (верхнечелюстные, нижнечелюстные).
По конструкции и способу изготовления ортопедические аппараты могут быть разделены на стандартные и индивидуальные (вне лабораторного и лабораторного изготовления).
Фиксирующие аппараты
Существует много конструкций фиксирующих аппаратов. Они являются основным средством консервативного лечения повреждений челюстно-лицевой области. Большинство из них применяется при лечении переломов челюстей и лишь отдельные — при костной пластике.
Для первичного заживления переломов костей необходимо обеспечить функциональную стабильность отломков. Прочность фиксации зависит от конструкции аппарата, его фиксирующей способности. Рассматривая ортопедический аппарат как биотехни-ческую систему, в нем можно выделить две основные части: шинирующую и собственно фиксирующую. Последняя обеспечивает связь всей конструкции аппарата с костью. Например, шинирующую часть назубной проволочной шины представляют проволока, изогнутая по форме зубной дуги, и лигатурная проволока для крепления проволочной дуги к зубам. Собственно фиксирующей частью конструкции являются зубы, обеспечивающие связь шинирующей части с костью. Очевидно, фиксирующая способность данной конструкции будет зависеть от устойчивости соединений зуба с костью, отдаленности зубов по отношению к линии перелома, плотности присоединения проволочной дуги к зубам, расположения дуги на зубах (у режущего края или жевательной поверхности зубов, у экватора, у шейки зубов).
При подвижности зубов, резкой атрофии альвеолярной кости обеспечить надежную стабильность отломков назубными шинами не представляется возможным вследствие несовершенства собственно фиксирующей части конструкции аппарата.
В таких случаях показано применение зубонадесневых шин , в которых фиксирующая способность конструкции усиливается за счет увеличения области прилегания шинирующей части в виде охвата десны и альвеолярного отростка. При полной потере зубов внутриальвеолярная часть (фиксатор) у аппарата отсутствует, шина располагается на альвеолярных отростках в виде базисной пластинки. Соединив базисные пластинки верхней и нижней челюстей, получают моноблок. Однако фиксирующая способность таких аппаратов крайне низка.
С точки зрения биомеханики наиболее оптимальной конструкцией является назубная проволочная паяная шина. Она крепится на кольцах или на полных искусственных металлических коронках. Хорошая фиксирующая способность этой шины объясняется надежным, практически неподвижным соединением всех элементов конструкции. Шинирующая дуга припаяна к кольцу или к металлической коронке, которая с помощью фосфат-цемента фиксируется на опорных зубах. При лигатурном связывании алюминиевой проволочной дугой зубов такого надежного соединения добиться невозможно. По мере пользования шиной натяжение лигатуры ослабевает, прочность соединения шинирующей дуги уменьшается. Лигатура раздражает десневой сосочек. Кроме того, происходит скопление пищевых остатков и их гниение, что нарушает гигиену полости рта и приводит к заболеваниям пародонта. Эти изменения могут быть одной из причин осложнений, возникающих при ортопедическом лечении переломов челюстей. Паяные шины лишены указанных недостатков.
С внедрением быстротвердеющих пластмасс появилось много различных конструкций назубных шин. Однако по своим фиксирующим способностям они уступают паяным шинам по очень важному параметру — качеству соединения шинирующей части аппарата с опорными зубами. Между поверхностью зуба и пластмассы остается промежуток, который является вместилищем для пищевых остатков и микробов. Длительное пользование такими шинами противопоказано.
Конструкции назубных шин постоянно усовершенствуются. Вводя исполнительные петли в шинирующую проволочную алюминиевую дугу, пытаются создать компрессию отломков при лечении переломов нижней челюсти.
Реальная возможность иммобилизации с созданием компрессии отломков назубной шиной появилась с внедрением сплавов с эффектом «памяти» формы. Назубная шина на кольцах или коронках из проволоки, обладающей термомеханической «памятью», позволяет не только укреплять отломки, но и поддерживать постоянное давление между концами отломков.
Фиксирующие аппараты, применяемые при костно-пластических операциях, представляют собой назубную конструкцию, состоящую из системы спаянных коронок, соединительных замковых втулок, стержней.
Внеротовые аппараты состоят из подбородочной пращи (гипсовой, пластмассовой, стандартной или индивидуальной) и головной шапочки (марлевой, гипсовой, стандартной из полосок ремня или тесемки). Подбородочная праща соединяется с головной шапочкой с помощью бинта или эластической тяги.
Внутри-внеротовые аппараты состоят из внутриротовой части с внеротовыми рычагами и головной шапочки, которые соединены между собой эластической тягой или жесткими фиксирующими приспособлениями.
AST. Репетирующие аппараты
Различают одномоментную и постепенную репозицию. Одно-моментная репозиция проводится ручным способом, а постепенная — аппаратным.
В случаях, если ручным способом сопоставить отломки не удается, применяют репонирующие аппараты. Механизм их действия основан на принципах вытяжения, давления на смещенные отломки. Репонирующие аппараты могут быть механического и функционального действия. Механически действующие репонирующие аппараты состоят из 2 частей — опорной и действующей. Опорной частью служат коронки, каппы, кольца, базисные пластинки, головная шапка.
Действующей частью аппарата являются приспособления, развивающие определенные усилия: резиновые кольца, упругая скоба, винты. В функционально действующем репонирующем аппарате для репозиции отломков используется сила сокращения мышц, которая через направляющие плоскости передается на отломки, смещая их в нужном направлении. Классическим примером такого аппарата является шина Ванкевич. При сомкнутых челюстях она служит и фиксирующим устройством при переломах нижних челюстей с беззубыми отломками.
Формирующие аппараты
Эти аппараты предназначены для временного поддержания формы лица, создания жесткой опоры, предупреждения рубцовых изменений мягких тканей и их последствий (смещение фрагментов за счет стягивающих сил, деформация протезного ложа и др.). Формирующие аппараты применяются до восстановительных хирургических вмешательств и в процессе их.
По конструкции аппараты могут быть очень разнообразными в зависимости от области повреждения и ее анатомо-физиологических особенностей. В конструкции формирующего аппарата можно выделить формирующую часть фиксирующие приспособления.
Замещающие аппараты (протезы)
Протезы, используемые в челюстно-лицевой ортопедии, можно разделить на зубоальвеолярные, челюстные, лицевые, комбинированные. При резекции челюстей применяют протезы, которые называют пострезекционными. Различают непосредственное, ближайшее и отдаленное протезирование. Правомерно деление протезов на операционные и постоперационные.
Зубное протезирование неразрывно связано с челюстно-лицевым протезированием. Достижения клиники, материаловедения, технологии изготовления зубных протезов оказывают положительное влияние на развитие челюстно-лицевого протезирования. Например, методы восстановления дефектов зубного ряда цельнолитыми бюгельными протезами нашли применение в конструкциях резекционных протезов, протезах, восстанавливающих зубоальвеолярные дефекты.
К замещающим аппаратам относятся также ортопедические приспособления, применяемые при дефектах неба. Это прежде всего защитная пластинка — используется при пластике неба, обтураторы — применяются при врожденных и приобретенных дефектах неба.
Комбинированные аппараты
Для репозиции, фиксации, формирования и замещения целесообразна единая конструкция, способная надежно решать все задачи. Примером такой конструкции является аппарат, состоящий из спаянных коронок с рычагами, фиксирующими замковыми устройствами и формирующей пластинкой.
Зубные, зубоальвеолярные и челюстные протезы, кроме замещающей функции, нередко служат формирующим аппаратом.
Результаты ортопедического лечения челюстно-лицевых повреждений во многом зависят от надежности фиксации аппаратов.
При решении этой задачи следует придерживаться следующих правил:
- максимально использовать в качестве опоры сохранившие ся естественные зубы, соединяя их в блоки, используя из вестные приемы шинирования зубов;
- максимально использовать ретенционные свойства альвео лярных отростков, костных отломков, мягких тканей, кожи, хряща, ограничивающих дефект (например, сохранившие ся даже при тотальных резекциях верхней челюсти кожно- хрящевая часть нижнего носового хода и часть мягкого неба служат неплохой опорой для укрепления протеза);
- применять оперативные способы укрепления протезов и аппаратов при отсутствии условий для их фиксации консервативным способом;
- использовать в качестве опоры для ортопедических аппаратов голову и верхнюю часть туловища, если исчерпаны возможности внутриротовой фиксации;
- использовать внешние опоры (например, система вытяже ния верхней челюсти через блоки при горизонтальном по ложении больного на кровати).
В качестве фиксирующих приспособлений челюстно-лицевых аппаратов могут быть использованы кламмеры, кольца, коронки, телескопические коронки, каппы, лигатурное связывание, пружины, магниты, очковая оправа, пращевидная повязка, корсеты. Правильные выбор и применение этих приспособлений адекватно клиническим ситуациям позволяют добиться успеха в ортопедическом лечении повреждений челюстно-лицевой области.
Ортопедические методы лечения при травмах челюстно-лицевой области
Вывихи и переломы зубов
- Вывихи зуба
Лечение полного вывиха комбинированное (реплантация зуба с последующей фик-сацией), а неполного вывиха консервативное. При свежих случаях неполного вывиха зуб вправляют пальцами и укрепляют его в альвеоле, фиксируя при помощи назубной шины. В результате несвоевременного вправления вывиха или подвывиха зуб остается в неправильном положении (поворот вокруг оси, небно-язычное, вестибулярное положение). В таких случаях требуется ортодонтическое вмешательство.
- Переломы зубов
Указанные ранее факторы могут быть причиной и переломов зубов. Кроме того, гипоплазия эмали, кариес зубов нередко создают условия для перелома зубов. Переломы корней могут возникать от коррозии металлических штифтов.
Клиническая диагностика включает: анамнез, осмотр мягких тканей губ и щек, зубов, ручное исследование зубов, альвеолярных отростков. Для уточнения диагноза и составления плана лечения необходимо проводить рентгенологические исследования альвеолярного отростка, электроодонтодиагностику.
Переломы зубов бывают в области коронки, корня, коронки и корня, выделяют микропереломы цемента, когда участки цемента с прикрепленными прободающими (шарпеевыми) волокнами отслаиваются от дентина корня. Наиболее часто встречаются переломы коронки зуба в пределах эмали, эмали и дентина со вскрытием пульпы. Линия перелома может быть поперечной, косой и продольной. Если линия перелома поперечная или косая, проходящая ближе к режущей или жевательной поверхности, отломок, как правило, теряется. В этих случаях показано восстановление зуба путем протезирования вкладками, искусственными коронками. При вскрытии пульпы ортопедические мероприятия проводят после соответствующей терапевтической подготовки зуба.
При переломах у шейки зуба, часто возникающих в результате пришеечного кариеса, нередко связанных с неплотно охватывающей шейку зуба искусственной коронкой, показано удаление отломанной части и восстановление с помощью культевой штифтовой вкладки и искусственной коронки.
Перелом корня клинически проявляется подвижностью зуба, болью при накусывании. На рентгенограммах зубов отчетливо видна линия перелома. Иногда, для того чтобы проследить линию перелома по всей протяженности, нужно иметь рентгеновские снимки, полученные в различных проекциях.
Основным способом лечения переломов корня является укрепление зуба при помощи назубной шины. Заживление переломов зубов происходит через 1 1/2-2 мес. Выделяют 4 типа заживления переломов.
Тип А: фрагменты тесно сопоставлены друг с другом, заживление завершается минерализацией тканей корня зуба.
Тип В: заживление происходит с образованием псевдоартроза. Щель по линии перелома заполняется соединительной тканью. На рентгенограмме видна необызвествленная полоса между фрагментами.
Тип С: между фрагментами врастают соединительная ткань и костная ткань. На рентгенограмме видна кость между фрагментами.
Тип D: промежуток между фрагментами заполняется гра-нуляционной тканью: либо из воспаленной пульпы, либо из ткани десен. Тип заживления зависит от положения фрагментов, иммобилизации зубов, жизнеспособности пульпы.
- Переломы альвеолярного отростка
Лечение переломов альвеолярного отростка в основном консервативное. Оно включает репозицию отломка, фиксацию его и лечение повреждений мягких тканей и зубов.
Репозиция отломка при свежих переломах может быть осуществлена ручным способом, при застарелых переломах — методом кровавой репозиции или при помощи ортопедических аппаратов. При смещении отломленного альвеолярного отростка с зубами в небную сторону репозицию можно произвести с помощью разобщающей небной пластинки с винтом. Механизм действия аппарата заключается в постепенном перемещении фрагмента за счет давящей силы винта. Эту же задачу можно решить, применяя ортодонтический аппарат за счет вытяжения фрагмента к проволочной дуге. Аналогичным способом удается провести репозицию вертикально смещенного фрагмента.
При смещении отломка в вестибулярную сторону репозицию можно провести при помощи ортодонтического аппарата, в частности вестибулярной скользящей дуги, укрепленной на коренных зубах.
Фиксация фрагмента может быть осуществлена любой назубной шиной: гнутой, проволочной, паяной проволочной на коронках или кольцах, из быстротвердеющей пластмассы.
- Переломы тела верхней челюсти
Неогнестрельные переломы верхней челюсти описаны в учебниках по хирургической стоматологии. Клинические особенности и принципы лечения даны в соответствии с классификацией Ле Фора, основанной на локализации переломов по линиям, соответствующим слабым местам. Ортопедическое лечение переломов верхней челюсти заключается в репозиции верхней челюсти и иммобилизации ее внутри-внеротовыми аппаратами.
При первом типе (Ле Фор I), когда ручным способом удается установить верхнюю челюсть в правильное положение, для иммобилизации отломков могут быть использованы внутри-внеротовые аппараты с опорой на голове: цельногнутая проволочная шина (по Я. М. Збаржу), зубонадесневая шина с внеротовыми рычагами, паяная шина с внеротовыми рычагами. Выбор конструкции внутриротовои части аппарата зависит от наличия зубов и состояния пародонта. При наличии большого количества устойчивых зубов внутриротовая часть аппарата может быть изготовлена в виде проволочной назубной шины, а при множественном отсутствии зубов или подвижности имеющихся зубов — в виде зубонадесневой шины. В беззубых участках зубного ряда зубонадесневая шина полностью будет состоять из пластмассового базиса с отпечатками зубов-антагонистов. При множественном или полном отсутствии зубов показаны оперативные методы лечения.
Аналогичным образом осуществляется ортопедическое лечение перелома по типу Ле Фор II, если перелом был без смещения.
При лечении переломов верхней челюсти со смещением кза-| ди возникает необходимость вытяжения ее кпереди. В таких слчаях конструкция аппарата состоит из внутриротовой части, головной гипсовой повязки с металлическим стержнем, располагающимся впереди лица больного. Свободный конец стержня изогнут в виде крючка на уровне передних зубов. Внутриротовая часть аппарата может быть или в виде назубной (гнутой, паяной) проволочной шины, или в виде зубонадесневой шины, но независимо от конструкции в переднем участке шины, в области резцов, создают зацепную петлю для соединения внутриротовой шины со стержнем, идущим от головной повязки.
Экстраоральная опорная часть аппарата может быть расположена не только на голове, но и на туловище.
Ортопедическое лечение переломов верхней челюсти типа Ле Фор II, особенно Ле Фор III, следует проводить очень осторожно, с учетом общего состояния больного. При этом необходимо помнить о первоочередности лечебных мероприятий по жизненным показаниям.
- Переломы нижней челюсти
Основной задачей лечения переломов нижней челюсти является восстановление ее анатомической целости и функции. Известно, что наилучший терапевтический эффект наблюдается при раннем подключении к функции поврежденного органа. Этот подход предусматривает проведение лечения переломов в условиях функции нижней челюсти, что достигается путем надежной (жесткой) фиксации отломков одночелюстной шиной, своевременным переходом от межчелюстной фиксации к одночелюстной и ранним проведением лечебной гимнастики.
При межчелюстной фиксации вследствие длительной неподвижности нижней челюсти возникают функциональные расстройства в височно-нижнечелюстном суставе. В зависимости от сроков межчелюстной фиксации после снятия шин наблюдается частичное или полное ограничение движений нижней челюсти (контрактура). Одночелюстная фиксация отломков лишена этих недостатков. Более того, функция нижней челюсти оказывает благоприятное действие на заживление переломов, сокращая тем самым сроки лечения больных.
Описание преимущества одночелюстной фиксации не делают их единственным способом фиксации отломков нижней челюсти. Существуют определенные противопоказания к ним: например, при переломах нижней челюсти в области угла, когда линия перелома проходит в местах прикрепления жевательных мышц. В таких случаях показана межчелюстная фиксация, а иначе может возникнуть контрактура на почве рефлекторно-болевого сокращения жевательной мускулатуры.
Вместе с тем при использовании межчелюстной фиксации отломков нижней челюсти важен своевременный переход на одночелюстную шину. Сроки перехода зависят от вида перелома, характера смещения отломков и интенсивности репаративных процессов и колеблется в пределах от 10-12 до 20-30 дней.
Выбор конструкции ортопедического аппарата в каждом кон-кретном случае зависит от вида перелома, его клинических особенностей или же определяется последовательностью лечебных вмешательств. Например, при срединном переломе тела нижней челюсти с достаточным количеством устойчивых зубов на отломках проводят ручную репозицию и фиксируют фрагменты при помощи одночелюстной назубной шины. Наиболее простой конструкцией является гнутая проволочная шина в виде гладкой скобы, укрепленной на зубах лигатурной проволокой.
При одностороннем боковом переломе тела нижней челюсти, когда происходит типичное смещение фрагментов: вверх малого под влиянием жевательной, медиальной крыловидной, височной мышц и вниз большого в результате тяги двубрюшных, подбородочно-подъязычных мышц, конструкция фиксирующего аппарата должна быть прочной. Она должна противостоять тяге указанных мышц, обеспечивая при функции нижней челюсти неподвижность отломков.
Эту задачу вполне удовлетворительно решает применение одночелюстной назубной проволочной паяной шины на коронках или кольцах.
При двустороннем боковом переломе, когда образуется три фрагмента, возникает опасность асфиксии вследствие западения языка, который смещается назад, вниз вместе со средним фрагментом, требуется срочная репозиция и фиксация отломков.
Во время оказания первой помощи следует помнить о необходимости вытяжения языка и фиксации его в переднем положении обыкновенной булавкой.
Из возможных вариантов иммобилизации отломков при этом виде переломов нижней челюсти оптимальной является межчелюстная фиксация при помощи назубных шин: проволочные паяные шины с зацепными петлями, гнутые алюминиевые шины с зацепными петлями, ленточные стандартные шины Васильева, шины с зацепными выступами из быстротвердеющей пластмассы. Выбор их зависит от конкретных условий, наличия материала, технологических возможностей и других факторов.
Переломы в области угла, ветвей челюсти и мыщелкового отростка с незначительным смещением отломков также могут быть вылечены перечисленными аппаратами, обеспечивающими межчелюстную фиксацию. Кроме них, для лечения переломов указанной локализации применяют другие аппараты — с шарнирным межчелюстным соединением. Такая конструкция устраняет горизонтальное смещение большого фрагмента при вертикальных движениях нижней челюсти.
Лечение множественных переломов нижней челюсти осуществляется комбинированным методом (оперативным и консервативным). Сущность ортопедических мероприятий заключается в репозиции фрагментов, удержании отдельных фрагментов в соответствии с окклюзионными соотношениями зубных рядов. Репозиция каждого фрагмента проводится по отдельности и лишь после этого осуществляется фиксация фрагментов единой шиной. Пофрагментарная репозиция может быть произведена при помощи назубных шин. Для этого изготавливают шины с зацепными петлями на каждый отломок и шину на верхний зубной ряд. Затем с помощью резиновой тяги перемещают отломки в правильное положение. После сопоставления их связывают единой проволочной шиной и фиксируют весь блок к шине верхнего зубного ряда по типу межчелюстной фиксации.
Ортопедическое лечение переломов нижней челюсти с дефектом кости проводится с использованием всех основных методов лечения челюстно-лицевой ортопедии: репозиции, фиксации, формирования и замещения. Последовательное применение их у одного и того же больного может быть осуществлено разными аппаратами или одним аппаратом — комбинированного множественного действия.
При использовании ортопедических аппаратов, выполняющих одну или две функции (репозиция, репозиция и фиксация), возникает необходимость замены одного аппарата на другой, что значительно усложняет процесс лечения. Поэтому целесообразно применение аппаратов комбинированного действия. При переломах нижней челюсти с дефектом кости, когда имеется достаточное количество устойчивых зубов на отломках, применяют капповоштанговый аппарат. Он позволяет провести последовательную репозицию отломков, их фиксацию, формирование мягких тканей. Известна конструкция аппарата (И. М. Оксмана), с помощью которой можно осуществить и репозицию, и фиксацию отломков, и замещение дефекта костной ткани. Вместе с тем это вовсе не значит, что аппараты одно- или двухфункционального действия полностью утратили свое значение.
При боковом переломе тела нижней челюсти с дефектом кости и при наличии опорных зубов на отломках задачи репозиции и фиксации успешно могут быть решены с помощью аппарата Курляндского.
Лечение переломов нижней челюсти с дефектом костной ткани при отсутствии возможностей конструирования аппаратов с опорой на зубах осуществляется оперативным или комбинированным способом. Из ортопедических аппаратов широкое признание получила шина Ванкевич.
В большинстве случаев исходы лечения переломов бывают благоприятными. При неогнестрельных переломах через 4-5 нед. отломки срастаются, хотя рентгенологически щель перелома можно определить и через 2 мес.
Для получения такого благоприятного исхода необходимо обеспечить три основных условия:
- аккуратное анатомическое сопоставление отломков;
- механическую стабильность соединения отломков;
- сохранение кровоснабжения фиксированных отломков и функции нижней челюсти.
При нарушении даже одного из указанных условий исход лечения может быть неблагоприятный в виде срастания отломков в неправильном положении или полного несрастания с образованием ложного сустава нижней челюсти.
Длительная межчелюстная фиксация отломков и другие причины могут привести к контрактуре нижней челюсти.
- Неправильно сросшиеся переломы челюстей
Основной причиной неправильного срастания переломов челюстей является нарушение принципов лечения, в частности неправильное сопоставление отломков или неудовлетворительная их фиксация, в результате которой происходит вторичное смещение отломков и срастание их в неправильном положении.
Морфологическая картина заживления неправильно сопоставленных и плохо фиксированных отломков имеет свои особенности. При таком состоянии перелома клеточная активность значительно выше, соединение достигается благодаря большому наплыву фибробластов, появляющихся в окружающих перелом тканях. Образующаяся фиброзная ткань затем медленно оссифицируется, а фибробласты трансформируются в остеобласты. В связи со смещением отломков нарушается взаимное расположение кортикального слоя. Восстановление его как единого слоя замедляется, так как значительная часть тканей рассасывается и большая часть переформировывается из кости.
При неправильно сросшихся переломах правомерно ожидать более глубокую и длительную перестройку в зубочелюстной системе, так как происходит изменение направления нагрузки на челюстные кости, давление и тяга распределяются по-другому. В первую очередь перестройке подвергается губчатая кость. Происходит атрофия недогруженных и гипертрофия нагруженных вновь костных перекладин. В результате такой перестройки костная ткань приобретает новую архитектонику, приспособленную к новым функциональным условиям. Перестройка происходит и в области пародонтальных тканей. Нередко изменяющаяся по направлению и величине функциональная нагрузка может привести к деструктивным процессам в пародонте.
При неправильно сросшихся переломах челюстей возникает опасность развития патологии ВНЧС за счет функциональной перегрузки его элементов.
Неправильно сросшиеся переломы клинически проявляются деформацией челюстей и нарушением окклюзионных взаимоотношений зубных рядов.
При неправильно сросшихся переломах с вертикальным смещением отломков наблюдаются признаки переднего или бокового открытого прикуса. Отломки, смещенные в горизонтальной плоскости в трансверсальном направлении, обусловливают смыкание зубных рядов по типу перекрестного прикуса или картину небного (язычного) смещения группы зубов.
Сравнительно небольшие окклюзионные нарушения могут быть исправлены путем протезирования. Вертикальные несоответствия можно выровнять как несъемными, так и съемными протезами: металлическими коронками, каппами, съемным протезом с литой окклюзионной накладкой. При трансверсальных нарушениях окклюзии и малом количестве оставшихся зубов применяют съемный протез с дублированным зубным рядом. Смыкание зубов обеспечивают искусственные зубы, а естественные служат лишь опорой для протеза.
Для устранения окклюзионных нарушений могут быть использованы и ортодонтические методы. Аппаратурный, аппаратурно-хирургический способы исправления деформаций прикуса могут дать высокий положительный эффект при лечении неправильно сросшихся переломов челюстей.
- Ложные суставы
Морфологическая картина заживления перелома, заканчивающегося образованием ложного сустава, резко отличается от той, которая наблюдается при полном заживлении переломов. При ложных суставах отчетливо выявляются признаки, свидетельствующие о низкой репаративной регенерации костной ткани: отсутствие в области перелома достаточного количества остеогенных элементов, состояние ишемии, разрастание рубцовой ткани и др.
Ортопедические мероприятия при ложных суставах как основной метод лечения применяются в случаях, если имеются противопоказания к костной пластике или она откладывается на значительное время. Противопоказания к костно-пластическим операциям в основном связаны с общим состоянием организма (слабость и истощение) и отказом больного от хирургического вмешательства.
Выбор конструкции протеза зависит от наличия и состояния оставшихся зубов, величины и топографии дефекта. Однако существует общий принцип конструирования зубных протезов при ложных суставах: изготовление протезов из двух половин соот-ветственно двум фрагментам и подвижное соединение их между собой. Такая конструкция обусловлена тем, что единый базис приводит к перегрузке опорных тканей и зубов вследствие разнонаправленной смещаемости каждого фрагмента. При подвижном соединении двух половин протеза функциональная перегрузка уменьшается.
Разработано много способов подвижного соединения базисов протеза. Оригинальные конструкции протезов предложены И. М. Оксманом. Это протез с односуставным соединением и с двусуставным соединением. Первая конструкция применяется при малой подвижности, вторая — при большой смещаемости отломков челюсти.
Протезирование зубов является обязательным при лечении ложного сустава оперативным способом. В данном случае ортопедическое лечение является неотъемлемой частью комплексной восстановительной терапии.
- Контрактура нижней челюсти
Лечение контрактур консервативное, оперативное и комбинированное. Консервативное лечение состоит из медикаментозных, физиотерапевтических методов, лечебной гимнастики и механотерапии.
Питание
Восстановительный этап обязательно должен сопровождаться правильной диетой. Организму в этот период необходимо большее количество витаминов и питательных веществ, которые нужно получать не только из пищи, но и с дополнительных витаминных добавок.
В период активного восстановления нужно насытить рацион:
- белком (содержится в птице, рыбе, мясе);
- кальцием и кремнием (можно получать из творога, овсянки, свеклы, сыра, петрушки, кунжута);
- витаминами B, C и D (в максимальном количестве содержатся в рыбьем жире, печени, бананах, бобовых, цитрусовых).
На время восстановления после перелома нужно отказаться от алкоголя, сладких газированных напитков, кофе, шоколада, жирной и соленой пищи.