Гнойные выделения из носа могут появляться по многим причинам и в обязательном порядке требуют лечения. Самостоятельно проводить терапию не следует из-за риска появления тяжелых осложнений при неправильном лечении. Как только замечены гнойные выделения из носа, надо сразу же обратиться за медицинской помощью к отоларингологу, или при его отсутствии к терапевту. То, что из носа начал выделяться гной, а не обычные сопли, понять можно по особому крайне неприятному запаху, которого при простом насморке не бывает. Также отличается от обыкновенного и желто-зеленый цвет выделений.
Появление выделений гноя из носа может быть связано с целым рядом заболеваний. Для того чтобы эффективно провести лечение проблемы, необходимо точно установить причину, по которой она имеет место. Если своевременно обратиться за врачебной помощью, то терапии быстро дает положительные результаты и выделения из носа проходят. Если же по какой-то причине заболевание оказалось запущенным, то лечение может затянуться на длительное время, а иногда и потребовать хирургического вмешательства. Появление гноя из носа в равной степени встречается у взрослых и детей и требует схожей терапии. Не редко гнойные выделения и носа появляются после вирусных инфекций как осложнение болезни. Для того чтобы предупредить такое явление, необходимо полноценно лечить первичное заболевание, не перенося его на ногах.
Когда гной жидкий белого цвета – это показатель начальной стадии болезни. Он в этом случае выделяется в большом количестве, а также не редко стекает по задней стенке глотки. Если же частицы гноя вязкие и больше напоминают комочки, то это показатель сильной запущенности гнойного процесса. Чаще всего при длительном нарушении имеют место зеленые выделения из носа. Образование гноя всегда связано с проникновением в полость носа болезнетворных бактерий. Если они отсутствуют, то и гнойного процесса возникнуть не может. Из-за этого при вирусной форме ринита, появление гноя всегда указывает на вторичное бактериальное инфицирование.
Состав
Гной содержит:
- гнойную «сыворотку» (лат. liquor puris) — жидкость с высоким содержанием альбуминов, глобулинов, протеолитических, гликолитических и липолитических ферментов микробного или лейкоцитарного происхождения, холестерина, лецитина, жиров, мыла, примесей ДНК, продуктов гистолиз, иногда (при гнойно катаральном воспалении) — слизи; фибрин, обычно отсутствует, в результате чего гной никогда не сворачивается (фибрин может появляться вследствие смешивания гноя с кровью или при отсутствии в гное протеолитических ферментов).
- тканевый детрит;
- клетки, главным образом, живых или дегенерированных микроорганизмов или нейтрофильных лейкоцитов («гнойные тельца», шарики, клетки). В отдельных случаях в составе гноя преобладают эозинофилы или мононуклеары, могут присутствовать также лимфоциты или эпителиальные клетки (при катаральном воспалении).
В спокойном состоянии (в полостях тела, in vitro) гной делится на два слоя: нижнему — мутную, густую, богатую клининни элементы и детрит, и верхнюю — жидкую и прозрачную. Иногда это отстаивание бывает настолько значительным, что верхняя жидкостная слой ничем не отличается от серозного экссудата или даже транссудата (это может привести к диагностическим ошибкам, например. — При пункции).
Почему десна гноится: причины
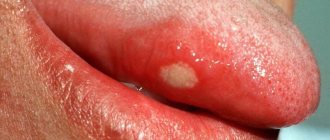
1) При обострении хронического периодонтита – инфекция в корневых каналах приводит к тому, что у верхушки корня зуба образуется очаг гнойного воспаления. В зависимости от типа и размера таких очагов – стоматологи называют их терминами: гранулема, киста или гранулирующий периодонтит. О наличии таких очагов можно не догадываться годами, но рано или поздно происходит обострение хронического воспаления, и тогда в проекции этих очагов на десне формируются заполненные гноем абсцессы (рис.1-2).
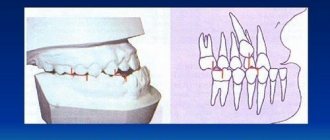
2) На фоне воспаления десен (при пародонтите) – чуть в меньшей половине всех случаев когда у пациента гноится десна около зуба – причиной является локальная или генерализованная форма пародонтита. Не смотря на то, что причины этих двух форм пародонтита разные – общим является то, что формирование гнойного абсцесса происходит в глубоком пародонтальном кармане, образовавшемся между десной и поверхностью корня зуба. Ниже вы можете увидеть как выглядит гнойничок на десне при пародонтите (рис.3).
Причины и лечение гнойника на десне будут всегда взаимосвязаны, и поэтому в зависимости от того на фоне какого заболевания (периодонтита или пародонтита) возникло нагноение – будет показано либо лечение корневых каналов и очага воспаления у верхушки корня зуба, либо лечение пародонтального кармана при помощи противовоспалительной терапии, кюретажа и др. методов. Ниже мы подробно разберем лечение нагноения десны в обоих случаях.
Свойства
Гной имеет щелочную реакцию; при образовании в нем жирных и других кислот реакция может стать нейтральной или кислой. Удельный вес гноя колеблется от 1.020 до 1.040. Сыворотка состоит из 913,7 частей воды, 78,57 частей органических и 7,73 частей неорганических соединений, то есть близкой к сыворотки крови.
Гноя в полости тела, долго не «находя себе выхода», подвергается значительным изменениям: гнойные тельца и другие клетки распадаются на мелкозернистый детрит (частично белковый, частично жировой), жидкая же часть лишь незначительно всасывается, что объясняется наличием вокруг скоплений гноя пиогенной мембраны, а отчасти и сжатием отводящих лимфатических путей .. Белки, распадаются, могут стать основной образования кристаллов холестерина. Бактерии в старом гноя также подвергаются растворению, вероятно объясняется замкнутостью гнойных скоплений и слабой возможностью обновления питательных субстратов, иногда в старых гнойниках наблюдают изменения культуральных и биологических свойств бактерий, например. — Снижение их вирулентности.
Гнойные тельца содержат гликоген, при длительных нагноениях и капельки жира, что придает часто гноя и стенкам гнойников ясно желтый оттенок. В гнойных тельцах доказано также существование протеидов («гиалиновая» субстанция Rovida), обусловливающие свойство гноя в растворе поваренной соли иногда превращаться в слизеподобное массу: вот почему (напр., В мочевом пузыре при цистите) гной может подвергаться превращению в слизь.
Консистенция гноя жидкой или большей или меньшей степени густой, иногда сметанообразной или слизистой. В начале нагноения, как правило, гной является редким и достаточно прозрачным (серозно-гнойное утечки). Позже он становится мутным и густым. Густой гной, как правило, формируется в конце нагноение, откуда и происходит старинный афоризм «pus bonum et laudabile», который указывает на успешное выделение из организма т.н. materia peccans и подчеркивает благоприятный прогноз процесса. Сгущения гноя является свидетельством уменьшения экссудативных явлений и начала восстановительных (например. — Грануляционных) процессов.
Цвет гноя зачастую является желтым, желто-зеленым, бело-желтым, но может быть голубым, ярко-зеленым или грязно-серым. Окраска гноя, обусловлено специфичнимы характеристиками микроорганизмов, которые приводят к его образованию. Так, зеленый цвет гноя обусловливается наличием миелопероксидазы — интенсивно зеленого цвета противомикробного белка, вырабатываемого некоторыми видами лейкоцитов. Синий цвет гноя, как правило, вызывается синегнойной палочкой за счет пигмента пиоцианин, который она производит. Коричневый цвет гноя присущ для амебных нагноений. Красноватый оттенок гноя образуется при его смешивания с кровью или при стрептококковых инфекциях.
Запах гноя, как правило, сильный, специфический, но при гнилостном (ихорозным) воспалении он приобретает характер «они. Цвет, консистенция и запах гноя очень изменчивы, они зависят от локализации воспаления, типа пораженных тканей, сочетание полости гнойника с полыми органами, характера возбудителя .
Обострение периодонтита
Причина и механизм развития
Периодонтит – это воспалительное заболевание, связанное с попаданием инфекции в кость в области верхушки корня зуба. Инфекция может попадать в кость разными путями: через канал корня зуба или через зубодесневой карман.
- В первом случае развитие заболевания начинается с кариеса. Если вовремя кариес не вылечен, то инфекция распространяется вглубь зуба и вызывает пульпит, а при дальнейшем отсутствии лечения микроорганизмы распространяются вглубь по ходу сосудисто-нервного пучка внутри зуба и достигает кости.
- Во втором случае причиной попадания инфекции в кость является проблема в межзубном промежутке (глубокий карман). Воспаление десны может начинаться из-за скопления зубного камня, из-за хронической травмы острым краем коронки или пломбы, из-за неправильного положения зуба в дуге и по многим другим причинам. Постепенно воспаление с десны переходит на круговую связку зуба, связка разрушается, открывая доступ микробам к пространству между корнем зуба и альвеолярной костью.
В обоих случаях попадание микробов в кость сопровождается выделением большого количества токсинов, кость начинает разрушаться, а на ее месте образуется полость, заполненная гноем. Процесс может идти относительно незаметно, доставляя неудобства пациенту только в периоды обострения на фоне ОРЗ или других состояний, сопровождающихся общим снижением иммунитета.
Постепенно скапливаясь, гной продолжает растворять кость, из-за чего очаг воспаления становится больше. В момент, когда количество гноя достигает критической отметки (или на фоне снижения иммунитета его становится больше), гной начинает искать выход. Постепенно растворяется кость, формируются ходы, по которым гной выходит под надкостницу и в какой-то точке происходит прорыв. Через этот свищ гной выходит наружу, а первоначальный процесс возвращается к хроническому течению.
Симптомы
Вне периодов обострений проявления периодонтита минимальны. Это может быть дискомфорт при накусывании на зуб, при надавливании на десну в области причинного зуба, но никаких других проявлений нет.
В период обострения присоединяются такие симптомы:
- острая боль при накусывании на зуб (до появления гнойника на десне), а после того, как свищ откроется, и гной вытечет наружу, боль проходит;
- ощущение выросшего зуба (тоже проходит после вскрытия свища);
- боль и припухлость десны в области причинного зуба;
- на десне появляется белесый пузырек, наполненный жидким содержимым, при вскрытии которого гной вытекает наружу.
Могут присоединяться симптомы общей интоксикации: температура, общая слабость, вялость, головная боль.
Диагностика и лечение
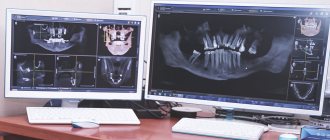
Для постановки точного диагноза собирают анамнез, осматривают полость рта и возможный причинный зуб, обязательно делают рентген.
На рентгене будут видны темные участки в кости, которые располагаются в области корня зуба. Размер этих очагов может быть разным от нескольких миллиметров до сантиметра в диаметре и более. Чаще всего по рентгену можно точно сказать, где располагается очаг инфекции, на каком корне (или между корнями зубов). По снимку определяют состояния кости, состояние причинного зуба и возможный прогноз дальнейшей жизни зуба. На основе этих данных принимают решение о методе лечения.
Возможные варианты лечения периодонтита в стадии обострения
- Терапевтическое лечение. Этот метод подразумевает удаление остатков нерва из каналов (или их распломбировку, если зуб ранее был пролечен), антисептическую обработку корневых каналов, введение лечебных препаратов в канал, а через какое-то время (от недели до нескольких месяцев) каналы в зубе пломбируют на постоянно. Предполагается, что при таком лечении будет удален источник инфекции (более 90% микроорганизмов, повинных в развитии периодонтита живут не в самой кости, а в системе корневых каналов, поэтому качественное лечение каналов часто приводит к полной победе над инфекцией и восстановлению кости). Через время (полгода — год) кость полностью восстанавливается, а десна заживает с образованием незаметного рубца. Для скорейшего заживления свищевого хода иногда его промывают слабым раствором антисептика или чистят ультразвуком.
- Хирургическое лечение с сохранением зуба. Есть несколько вариантов такой операции. Если воспаление на верхушке корня, то производится удаление верхушки корня (операция называется «резекция верхушки корня зуба») и чистка полости в кости. Этот метод предполагает, что каналы запломбированы хорошо, хотя бы на 2/3 длинны. Второй вариант – удаление половины зуба (операция «гемисекция»). Этот вид операции проводится на многокрневых зубах в том случае, если наблюдается воспаление на одном корне, а второй корень таких проблем не имеет. Третий вариант (когда воспаление между корнями в многокорневом зубе) – зуб оставляют без изменений, а вычищают только кость между корнями зуба. Все эти методики предполагают, что воспаление пришло именно из зуба, а не через зубодесневой карман (так как если инфекция пришла через карман, то после вмешательства в скором времени полость снова заселится микробами, и воспаление будет прогрессировать дальше). Для каждой из этих операций имеются определенные условия, соблюдение которых обязательно для благоприятного прогноза. Так, резекция проводится только при условии хорошо запломбированного канала, хотя бы на 2/3 длинны, гемисекция тоже подразумевает, что корень, который останется в кости, будет хорошо пролечен, а чистка между корнями проводится только при условии, что все каналы запломбированы хорошо.
- Сочетание терапевтического и хирургического лечения. Если зуб ранее не лечен (или лечен, но каналы плохо запломбированы), то перед тем, как идти на какую-то из выше приведенных операций, зуб необходимо подготовить. Поэтому сначала лечат каналы, а только потом проводят хирургическое вмешательство.
- Удаление зуба. Если очаг разрушения в кости большой (для каждого пациента и для разных зубов понятие «большой» тоже будет разным), если инфекция пришла через зубодесневой карман, если зуб не представляет ценности для дальнейшего протезирования, в нем непроходимы каналы, имеются трещины и есть еще какие-то условия, из-за которых зуб нельзя (или нецелесообразно) спасти, такой зуб удаляется. Нужно понимать, что иногда врачи оставляют то, что, по большому счету, нужно было бы удалить, а иногда, наоборот, удаляют зуб, за который еще можно было бы побороться. Как пример: оставляют подвижные зубы у пожилых людей, так как только за них и держится съемный протез, или удаляют зуб с воспалением между корнями у молодого пациента, чтобы сохранить объем кости для будущей имплантации. В любом сомнительном случае (когда можно и попробовать пролечить, а можно и сразу удалить) ориентируются на дальнейший план протезирования. Если предполагается имплантация – лучше убрать все сомнительные зубы, а если мостовидные протезы или съемные – стараются бороться за каждый зуб.
Подробнее о лечении и проведении операций можно почитать в статье о кистах челюстей.
Микроорганизмы
В гное почти всегда обнаруживают микроорганизмы, которые и являются причиной его образования. Образование гноя зачастую вызывают гноеродные бактерии (стафилококки, стрептококки, гонококки, менингококки, кишечная палочка, протей, клебсиеллы, псевдомонады, а также гнилостные анаэробные клостридии (Cl. Perfringens, Cl. Sporogenes, Cl. Putrificum и др.). Также образование гноя наблюдается при развитии воспаления, вызванного другими микробами (сальмонеллы, шигеллы, бруцеллы, пневмококки, микобактерии) или грибками (кандиды, актиномицеты и др.). Иногда в гное микроорганизмов не удается виявлявиты, что может быть связано с лизисом бактерий или немикробного причиной воспаления (такое нагноение могут дать скипидар, кротонов масло, дигитоксин, каломель, керосин и другие вещества).
Какие диагнозы могут попадать в категорию «гнойник на десне»?
- Обострение хронического периодонтита;
- Обострение хронического гингивита (пародонтита).
Нагноения так же случаются после удаления зуба (альвеолит), при онкологических заболеваниях, при переломах (остеомиелит) – эти состояния так же сопровождаются выделением гноя, но здесь пациент (в большинстве случаев) знает о причине (недавно удален зуб, был перелом и т.д.). Иногда с гнойниками путают проявления заболеваний слизистых оболочек – афтозный стоматит, герпетический стоматит и другие, которые так же проявляются в виде белого (бело-желтого/серого) цвета участка слизистой с красным венчиком вокруг, но как такового гноя там нет, и причины этих состояний тоже отличаются. Поэтому говорить будем больше о периодонтите и пародонтите.
исследование
Гной, как и все экссудаты, подлежит обязательному микробиологическому исследованию. При закрытых (от внешней среды) нагноениях его надо забирать пункцией, к раскрытию очага, при открытых процессах — с глубины очага. Исследование гноя следует проводить сразу же после забора, чтобы избежать лизиса бактерий. Препараты из гноя исследуют микроскопически после окрашивания их по Граму или другими специальными методами. Посев проводят количественным способом на простой и кровяной агар, реже — на специальные среды (ЖСА, Левина, с фурагином и др.)
Диагностика
Гнойные выделения из влагалища с неприятным запахом — серьезное основание для обращения к акушеру-гинекологу с целью выяснения причин гноетечения. Обследование пациенток предполагает физикальный и инструментальный осмотр гениталий, различные лабораторные методы, направленные на уточнение этиологического фактора. Наибольшей диагностической ценностью обладают:
- Гинекологический осмотр
. Для получения полной картины заболевания обследование больных с гнойными белями проводится без предварительной подготовки и туалета наружных половых органов. При осмотре в зеркалах на стенках влагалища можно обнаружить скопления густого гноя, типична гиперемия и отечность слизистой. - Ультразвуковое исследование
. УЗИ органов малого таза позволяет выяснить причины, с которыми связаны гнойные выделения из влагалища. Во время стандартной или трансвагинальной сонографии оценивается состояние половых органов, выявляется скопление гипоэхогенной жидкости в полости матки, обнаруживаются признаки воспалительного процесса. - Эндоскопические методы
. Для установления причины скудных гнойных выделений с прожилками крови необходима кольпоскопия для прицельного осмотра шейки матки и цервикального канала. Метод помогает выявить эрозивные изменения, участки тканевой атипии. - Бактериологический метод
. С целью идентификации возбудителя гинекологической инфекции выполняется микроскопия мазка из влагалища после окрашивания, затем производится посев выделений на питательные среды. Современные методы — ИФА, РСК, ПЦР — предназначены для экспресс-диагностики причины гноетечения.
Для выявления лабораторных признаков воспаления делают общий и биохимический анализы крови. Серологические реакции помогают подтвердить этиологический фактор влагалищных белей с резким гнилостным запахом. Для исключения поражений других тазовых органов применяют КТ или МРТ тазовой полости. Диагностическая лапароскопия назначается при невозможности установить причины, спровоцировавшие гнойные выделения, с помощью других методов.
Исследование влагалищного мазка проводится с целью идентификации возбудителя инфекции
Образование
Гной образуется в результате накопления большого количества лейкоцитов в определенном участке тела человека в ответ на проникновение в ткани возбудителей бактериальной инфекции. Главную роль в его образовании играют нейтрофильные лейкоциты — самый распространенный тип лейкоцитов в крови человека (40% — 75% всех лейкоцитов), которые образуются в костном мозге и постоянно попадают в кровь. В ответ на попадание в стерильные (в норме) тканей организма микробов нейтрофилы начинают активно двигаться к месту инфекционного процесса. Эта активная миграция лейкоцитов к месту воспаления носит название «хемотаксис» и вызывается специфическими белками цитокинами, которые высвобождаются макрофагами — лейкоцитами, которые фагоцитируют (охватывают и переваривают) обломков клеток и патогенов, а также стимулируют лимфоциты и другие иммунные клетки ответить на проникновение патогена. Следовательно, нейтрофилы разрушаясь убивают бактерии, в результате чего освобождаются химические вещества, которые уничтожают бактерии (медиаторы воспаления, а также вызывают расширение кровеносных сосудов (воспаление) и привлекают еще больше лейкоцитов к «борьбе» с инфекцией. В свою очередь, нейтрофилы погибают, фагоцитируются макрофагами, стимулирующего образование новых активных нейтрофилов для борьбы с инфекцией. Собственно мертвые нейтрофилы («гнойные тельца») формируют вязкую часть гноя.
Воспаление и образование гноя является нормальной защитной реакцией организма на вторжение в него инфекции. Еще Клавдий Гален (греч. Γαληνός, лат. Claudius Galenus), античный медик и хирург в школе гладиаторов (130-200 н. Э.) Утверждал, что появление гноя в ране, нанесенной гладиаторами, является предвестником исцеления (Pus bonum et laudabile) .Однако, всегда образование гноя свидетельствует угрожающего течения заболевания или запущенности заполнения и несет в себе угрозу для жизни и здоровья человека.
Примером болезней, сопровождающихся образованием гноя является абсцесс, флегмона, фурункул, эмпиема и др. Сегодня известны более 54 заболевания, сопровождающиеся образованием гноя
Гингивит и пародонтит
Причина
Гингивит представляет собой воспаление десны, а пародонтит – это более тяжелая форма заболевания, когда в воспалительный процесс вовлечена не только десна, но и кость челюсти. Оба заболевания часто носят хронический характер, не доставляют пациенту особого дискомфорта, но в периоды обострений появляется более выраженная симптоматика и пациент обращается к врачу.
Причин воспаления десен множество:
- твердые и мягкие зубные отложения;
- острые края коронок, пломб, которые постоянно травмируют слизистую;
- неправильно восстановленные контактные пункты между зубами (из-за чего в промежутке скапливается пища, давит на десну и является прекрасным местом для поселения микроорганизмов);
- неправильный прикус (скученность зубов, неправильное их положение в дуге);
- общие заболевания (диабет, проблемы с сосудами, инфекционные заболевания и другие) могут быть причиной воспаления десен;
- изменения в гормональном фоне (при беременности, например).
Это далеко не все возможные причины заболеваний десен, но большинство обращений пациентов имеют один (или сразу несколько) из этих факторов, предрасполагающих к воспалению в десне.
Постоянная травма (пищей, краем коронки, зубным камнем), микробные токсины, нарушения кровотока в десне приводят к развитию воспалительного процесса. Обычно гноя как такового не видно, но в периоды обострения часто возникает заметное гноетечение из зубодесневых карманов или его скопление в толще слизистой (такое образование называют пародонтальным абсцессом).
Симптомы гингивита (пародонтита) в стадии обострения
Пациенты с этим диагнозом жалуются на:
- боль в десне возле группы зубов;
- покраснение десны, отек, болезненность при касании;
- больно чистить зубы, принимать пищу;
- из зубодесневого кармана или из свищевого хода (свищ может сформироваться, если карманы очень глубокие) выделяется гной (иногда с кровянистыми жилками);
- при гингивите зубы обычно не страдают, а при пародонтите может наблюдаться подвижность зубов, оголение корней, боль от холодного и сладкого (так как корень более чувствителен к раздражителям, чем коронковая часть зуба);
- иногда бывает ухудшение общего состояния здоровья: температура, слабость, головная боль.
Обострения чаще всего случаются на фоне общего снижения иммунитета (при ОРЗ или других заболеваниях). Кроме того, для пародонтита характерна сезонность (весной и осенью обострения случаются чаще).
Диагностика
Как отличить периодонтит от пародонтита? Внешне оба случая могут выглядеть одинаково: отечная десна, покраснение, свищевой ход, из которого выделяется гной. В обоих случаях больно кусать на зубы. Кроме того, одно заболевание не исключает другое (бывают случаи, когда зуб окружен воспаленной костью со всех сторон и сказать с точностью, что первично: периодонтит или пародонтит практически невозможно).
Для правильной постановки диагноза и выбора тактики лечения необходим рентген. На снимке при гингивите мы не увидим вообще никаких изменений, а при пародонтите будут видны участки, где отсутствует костная ткань, при этом зубы будут либо здоровы, либо хорошо пролечены.
Лечение
Сразу нужно сказать, что гингивит – это обратимый процесс, а пародонтит полностью вылечить в большинстве случаев невозможно (его можно приостановить, перевести в стадию ремиссии, но наростить обратно высоту кости очень проблематично, а во многих случаях и вовсе невозможно).
Если в случае с периодонтитом мы имели дело с микробами внутри корневого канала, то здесь у нас тоже есть микробное заражение, только локализуется оно в десне и кости. Лечение должно быть направлено на борьбу с причиной, поэтому могут предприниматься такие меры:
- обязательная профессиональная гигиена – снятие мягких и твердых зубных отложений, полировка поверхности зубов, удаление грануляций из пародонтальных карманов;
- коррекция пломб и ортопедических конструкций, создание нормальных контактных пунктов между зубами;
- если имеется подвижность зубов, их нужно шинировать (ограничить движение);
- активная противовоспалительная терапия (полоскания, повязки, мази с антимикробным действием, в тяжелых случаях – антибиотики);
- общая терапия (по усмотрению врача и в зависимости от степени тяжести процесса могут добавляться антигистаминные препараты, обезболивающие, иммуностимуляторы, витамины и др.).
Обычно этого хватает, чтобы прекратить гноетечение и снять острый процесс. Для профилактики обострений в будущем обязательно нужно поддерживать гигиену (снимать зубной камень хотя бы раз в полгода), восстановить зубной ряд (если нет каких-то зубов), исправить прикус (если есть с этим проблемы) и поддерживать общее здоровье (если причина пародонтита в каких-то общих заболеваниях).
Медицинские цитаты
- Гвидо Имущество (англ. Guido Majno), автор знаменитой книги «Healing Hand; Man and Wound in the Ancient World »:
«Поэтому гной является благородной веществом: он сделан из храбрых клеток, которые никогда не вернутся назад в кровеносные сосуды, чтобы снова бегать, все они умерли при исполнении служебных обязанностей. Отметим также двойной смысл нагноения: оно означает, что есть инфекция, но также, что организм борется ее хорошо. Исход битвы можно предположить, в некоторой степени, по характеру гноя, как это наблюдалось еще в древние времена. Беловатый, кремообразный характера (и, следовательно, богатый полинуклеары) он является «лучшим», потому что это означает, что инфекция поборюеться эффективно. Отсюда, его древняя латинское название «pus bonum et litudabile» (гной добрый и достойный похвалы). Жидкий или вонючий гной свидетельствует о плохой защите или об особой злобность бактерий. »
«Pus is therefore a noble substance: it is made of brave cells that never sneak back into the blood vessels to escape; they all die in the line of duty. Note also the double meaning of suppuration: it indicates that there is an infection, but also that the body is fighting it well. The outcome of the battle can be predicted, to some extent, from the aspect of the pus, as was observed even in ancient times. The whitish, creamy kind (and therefore rich in polys) is «preferable,« because it indicates that an infection is being fought effectively. Hence its ancient Latin name of pus bonum et litudabile. «Good and laudable pus.» Thin or malodorous pus suggests a poor defense or especially vicious bacteria. »
- Сергей Юдин (рус. Юдин Сергей), автор книги «Размышления хирурга»
«… Вижу, как ординатор, будто какой-то мучитель, подходит к больному с зондом и« онкотомом »в руках; слышу эти крики, разрывающие душу, когда, заметив заплыв, он начинает обследовать зондом» направление хода «и тут же между грязными простынями делает разрез и радуется, что течет «pus bonum et laudabile». Закончили перевязку на одной кровати, переходят к другому, и здесь так же: зонд, крики, гной, вонь … »
«… Вижу, как ординатор, точно какой-то мучитель, подходит к больному с зондом и« онкотомом »в руках; слышу эти раздирающие душу крики, когда, заметив затека, он начинает обследовать зондом «направление хода» и тут же между грязным простыни делает разрез и радуется, что течет «pus bonum et laudabile». Кончили перевязку на одной кровати, переходят к другой, и здесь то же: зонд, крики, гной, зловоние … »
Как лечить гнойник на десне народными средствами?
В обоих случаях, причиной развития процесса является инфекция, которая сидит глубоко в десне или кости. Это значит, что воздействовать на нее прямо мы все равно не сможем. Народные методы (полоскания с травами, прикладывание прополиса и т.д.) обычно приносят свой результат: свищ на какое-то время действительно проходит. НО! Все эти методы убирают следствие, а не причину! Пока не будет удалено микробное заражение, воспаление будет прогрессировать. Оно не будет доставлять такого дискомфорта, но само точно не пройдет.
Поэтому, лечение нужно начинать с визита к стоматологу, установления причины. А уже потом, когда выявите причину и начнете совместно с доктором с ней бороться, можете подключать и народную терапию, так как полоскания с травами действительно дают хороший результат после снятия камня, а, например, облепиховое масло немного ускоряет заживление ран на слизистой.