Симптомы и клиническая картина лимфаденита у детей
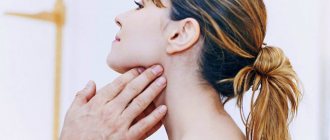
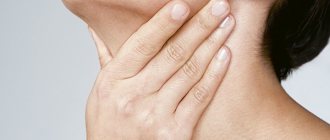
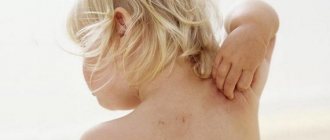
Признаки лимфаденита у детей выражаются в значительном увеличении лимфатических узлов (в основном шейных и подчелюстных), иногда настолько, что это видно невооруженным глазом. При пальпации ребенок ощущает острую боль, внешние кожные покровы гиперемированы.
Симптомы лимфаденита у детей разнятся в зависимости от его вида.
Общий — имеют место признаки интоксикации, повышение температуры, озноб, ухудшение общего самочувствия, сонливость, слабость, головокружение, потливость и др.
Гнойный — вышеописанная симптоматика еще более выраженная, кожа в местах припухлости заметно покрасневшая, наблюдается усиление отека и локальных болей.
Проявления лимфаденита могут приобретать разную степень тяжести, в зависимости от возраста пациента, сложности и времени протекания заболевания (острый период может длиться от 2 до 4 недель).
Причины увеличения лимфоузлов у ребенка
Если врач подозревает, что ваша лимфаденопатия не возникла в результате инфекции, первым делом необходимо провести медицинский осмотр и составить подробную историю болезни. Твердые плотные узлы, которые не двигаются под пальцами, станут основанием для направления ребенка на лабораторные анализы, возможно, также на визуализацию. Только если результаты анализов вызывают беспокойство, врач назначит гистопатологическое исследование.
В основном причин увеличения лимфоузлов у ребенка может быть две. Первая — это разрастание узловых клеток, в основном лимфоцитов. Вторая причина — это инфильтрация, вызванная чужеродными клетками — воспалительными и злокачественными. Неопластические заболевания, проявляющиеся лимфаденопатией, включают лимфоцитарную лимфому и лимфому Ходжкина. Однако рак не является основной причиной увеличения лимфатических узлов. Чаще лимфаденопатия вызывается: — вирусными инфекциями;
— аллергиями;— вакцинацией;— аутоиммунными заболеваниями.
Основные методы лечения и противопоказания
Лечение проводится с использованием комплексного подхода и консервативных методов терапии.
Из медпрепаратов назначаются:
- антибиотики узкого или широкого спектра действия;
- пробиотики — для сохранения микрофлоры кишечника;
- антигистаминные препараты — для предотвращения аллергических реакций и уменьшения отечности тканей.
Физиотерапевтические методы представлены УВЧ и КВЧ-терапией, оказывающей противовоспалительное и антисептическое действие.
При серьезных нагноениях может потребоваться хирургическое вмешательство.
Противопоказания:
- подозрение на наличие опухолевого образования;
- нельзя делать теплые компрессы и греть зоны припухлостей.
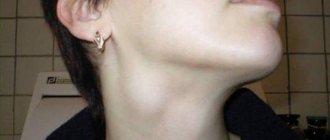
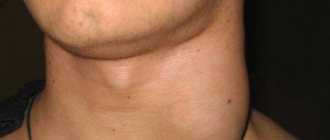
Увеличенные лимфатические узлы на шее ребенка
Увеличенные лимфатические узлы на шее ребенка вызывают наибольшее беспокойство у родителей и врачей, поскольку они могут быть признаком лимфомы Ходжкина. Заболевание чаще возникает у детей подросткового возраста, реже — у детей раннего возраста. В большинстве случаев причиной увеличения узлов на шее являются вирусные инфекции, в т.ч. мононуклеоз, то есть заболевание, вызываемое вирусом EBV, и бактериальные — воспаление миндалин и горла.
В случае лимфаденопатии, расположенной на шее, вы можете быть уверены, что педиатр назначит базовые диагностические исследования, в т.ч. анализ крови.
Однако стоит учитывать, что повышенный уровень лимфоцитов у ребенка до 6 лет воспринимается как норма. Медики называют это физиологическим лимфоцитозом. Кроме того, вы должны знать, что стандарты, установленные лабораторией, применимы ко взрослым, поэтому любые результаты анализов следует согласовывать с педиатром. Сравнение данных со стандартами, предоставленными лабораторией, недостаточно для правильной интерпретации результатов тестирования ребенка.
Общие сведения
Лимфаденитом называют воспаление лимфоузлов (далее ЛУ) по причине наличия инфекционного или неинфекционного воспаления. Таким образом это вторичное заболевание, вызванное основной болезнью.
В педиатрии подобное явление не является редкостью. Основная причина того, что подчелюстные лимфатические узлы (и в других частях тела) часто воспаляются, лежит в неполной сформированности иммунной системы молодого организма.
Обратите внимание. Заболевание чаще регистрируется у детей в возрасте от года до шести и, как правило, имеет довольно яркое течение.
Причины увеличения лимфатических узлов у детей
Лимфатические узлы относятся к органам иммунитета.
Роль лимфатических узлов:
Барьерная. Лимфоузлы (ЛУ) – это “первая линия обороны” на пути проникновения различных чужеродных агентов в организм ребенка. Закономерной реакцией на это “знакомство” является увеличение лимфатических узлов.
Фильтрационная. В ЛУ оседают различные вещества, микробные клетки, частички собственных тканей организма.
Родители очень часто увеличенные лимфоузлы называют “желёзками”.
Сам по себе лимфатический узел – это овальное образование небольшого размера (несколько миллиметров в диаметре). Снаружи он покрыт специальной капсулой из соединительной ткани, а внутри разделен перегородками на отдельные секции. Расположены эти элементы системы иммунитета группками по всему организму в местах слияния нескольких лимфатических сосудов. У новорожденных детей капсула лимфатических узлов еще очень нежная и тонкая, поэтому их трудно прощупать под кожей. К годовалому возрасту лимфоузлы уже можно прощупать почти у всех здоровых детей.
Максимальное число лимфатических узлов появляется к 10 летнему возрасту. У взрослого человека общее количество их составляет 420-460.
Оценку размеров и состояния лимфатических узлов проводится с помощью ощупывания. При этом необходимо прощупывать лимфоузлы во всех группах (а их 15) – от затылочных до подколенных. При значительном увеличении лимфатических узлов родители или ребенок могут сами обратить внимание на этот симптом. При воспалении лимфоузла (лимфадените) за счет появления боли дети четко указывают локализацию процесса.
В норме у здоровых детей обычно прощупывается не более трех групп ЛУ.
Не должны прощупываться:
- подбородочные;
- надключичные;
- подключичные;
- грудные;
- локтевые;
- подколенные лимфатические узлы.
Признаки нормального состояния лимфатических узлов:
- их размер не превышает диаметра мелкой горошины,
- они единичные,
- мягкой эластичной консистенции.
- подвижные,
- не соединены с кожей и между собой (врачи говорят “не спаяны”),
- безболезненные.
Увеличение размеров ЛУ с изменением их консистенции называют лимфаденопатией, количественное увеличение ЛУ – полиаденией (от aden- железа, так как ранее ЛУ ошибочно считали железами).
Причины увеличения лимфатических узлов у детей:
- инфекции;
- опухолевые процессы;
- особое нарушение обмена веществ, которое называют “болезнями накопления”.
Локальное (регионарное) изолированное увеличение лимфоузлов всегда обусловлено изменениями в соответствующей зоне (регионе) тела, от которой поступает лимфа.
Во всех случаях необычного локального увеличения лимфоузлов необходимо тщательное обследование ребенка для определения, насколько произошла генерализация (распространение) процесса.
Этапы диагностики при изолированном увеличении лимфоузлов:
Клиническая диагностика. Она заключается в том, что вначале врач ставит диагноз по жалобам ребенка или родителей, клиническим данным и результатам исследования крови, мочи, рентгена и т.д.
Туберкулинодиагностика. Необходима для исключения вероятности туберкулеза.
Специальные (серологические) исследования крови (проводят при подозрении на другую инфекцию).
Обычно при изолированном увеличении какой-либо группы ЛУ назначают антибактериальные средства на 8-10 дней. Улучшение состояния ребенка и уменьшение припухлости ЛУ расценивают как подтверждение бактериальной природы заболевания.
Биопсия лимфатического узла или его пункция с исследованием ткани лимфоузла под микроскопом. Проводится в самых сложных диагностических случаях.
Особенности поражения лимфоузлов в отдельных зонах:
Увеличение затылочных лимфатических узлов: обнаруживают при воспалительных процессах волосистой части головы (гнойная сыпь, фурункулы, остеомиелит костей свода черепа, грибковое поражение). При краснухе, помимо затылочных, увеличивают в меньшей степени и другие группы ЛУ.
Увеличение околоушных лимфатических узлов: характерно для воспаления среднего и наружного уха, гнойного воспаления волосистой части головы (пиодермия), вшивости, фурункулеза. Нередко эти группы ЛУ реагируют на инфицирование аллергической сыпи при атопическом дерматите и экземе, особенно при локализациии ее за ушами.
Увеличение лимфатических узлов за углом нижней челюсти и по ходу задних мышц шеи. Развивается при воспалительных процессах в носоглотке или после них: ангины, инфекционный мононуклеоз (как проявление генерализованного процесса), при хроническом тонзиллите и аденоидных разрастаниях, при туберкулезе миндалин.
Увеличение лимфатических узлов за углом нижней челюсти и в срединном треугольнике шеи: тяжелые формы ангины, скарлатина. При дифтерии миндалин происходит симметричное увеличение ЛУ до размеров яблока. При этом они эластичные, болезненные. Развивается отек окружающих тканей с увеличением размеров шеи. В случае тяжелого течения ангины может развиться острое воспаление ЛУ – лимфаденит и даже его гнойное поражение. При болезни кошачьей царапины (вызывает особый микроорганизм) может увеличиваться данная группа ЛУ. Сочетание ангины, лимфаденита и шелушения ладоней и стоп характерно для стрептококковой инфекции (стрептококковая ангина, скарлатина). Еще несколько причин реакции этой группы ЛУ: синдром Кавасаки (сочетается с поражением глаз, кожи, коронарных артерий, температурой, сыпью), токсоплазмоз, опухоли крови и лимфосистемы (болезнь Ходжкина – лимфогранулематоз, неходжкинская лимфома — лимфосаркома).
Увеличение лимфатических узлов в боковом треугольнике шеи может быть признаком инфекции в полости носоглотки, туберкулеза лимфатических узлов, опухолей.
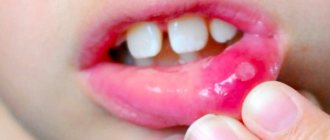
Увеличение лимфатических узлов в подбородочной зоне развивается при абсцессе в участках челюсти, при поражении передних зубов – резцов, стоматите, воспалении нижней губы.
Увеличение подчелюстных лимфатических узлов характерно для воспаления челюсти из-за поражения зубов, стоматита и гингивита (воспаления десен). После лечения антибиотиками ЛУ уменьшаются и восстанавливают свою подвижность при ощупывании.
Увеличение подмышечных лимфатических узлов наступает при инфекционных заболеваниях различной причины в области руки и плеча (гнойное поражение кожи, ветряная оспа). Одностороннее увеличение ЛУ может развиться после вакцинации или повреждения руки, при болезни кошачьей царапины.
Увеличение локтевых лимфатических узлов является признаком инфекции на кисти или предплечье.
Увеличение паховых лимфатических узлов указывает на инфекцию на нижних конечностях с локализацией ее в костях, мышцах или на коже. Данный симптом появляется при воспалении суставов, при тяжелом течении пеленочного дерматита, при фурункулезе в ягодичной области, воспалении половых органов, после вакцинации БЦЖ при введении вакцины в область бедра. Причем, изолированное увеличение ЛУ на протяжении 3 месяцев после БЦЖ является нормальным, а более длительное сохранение симптома расценивают как косвенный признак снижения активности иммунной системы или высокой вирулентности прививочного материала, либо как индивидуальную особенность реактивности ребенка. При биопсии таких ЛУ могут обнаруживать большое число клеток крови, которые называются макрофагами. После БЦЖ ЛУ могут пропитываться известью и прощупывать через тонкую кожу на протяжении многих лет. В случае проникновения инфекции через кожу ноги при болезни кошачьей царапины также реагирует группа паховых ЛУ.
Частые ранения кожи ног и стоп, инфицирование этих ранок у детей дошкольного и школьного возраста приводят к тому, что у большинства из них в паховой области четко прощупываются значительно увеличенные ЛУ. Таких детей не считают больными при отсутствии других признаков патологии.
Очень много заболеваний начинаются с увеличения ЛУ в какой-либо одной зоне, а затем ЛУ увеличиваются практически во всех группах. Такая картина наблюдается при гриппе, кори, краснухе, инфекционном мононуклеозе, вирусной пневмонии, вирусном гепатите, распространенной экземе, врожденном сифилисе, токсоплазмозе и т.д.
Кроме ЛУ, приподнимать кожу и прощупываться под кожей могут и другие образования. Одна из причин этого — лимфангиома (родителям более знакомо близкое образование из кровеносных сосудов — гемангиома), мягкая припухлость под кожей без четких границ. Локализуется лимфангиома преимущественно на шее и может вызывать затруднения при родах, при глотании и дыхании. Нередко требует оперативного лечения.
Необходимо помнить, что ЛУ расположены и в грудной клетке и в брюшной полости.
Признаки увеличения ЛУ в грудной клетке:
- нарушения дыхания;
- затрудненное глотание;
- длительная икота.
Реакция ЛУ в брюшной полости на вирусную или бактериальную инфекцию может проявляться очень сильными болями в животе, что иногда требует проведения дифференциального диагноза с аппендицитом.
Родители должны знать, что при обнаружении одного или нескольких увеличенных ЛУ в одной группе нужно тщательно осмотреть ребенка и прощупать ЛУ в других зонах. До консультации врача и анализа крови нельзя греть лимфатические узлы. Дети, у которых выявлены увеличенные “желёзки” в большинстве групп обязательно должны быть обследованы с применением УЗИ внутренних органов для оценки состояния печени, селезенки и лимфатических узлов брюшной полости.
Пусть наши детки будут здоровы!
Врач Т.А. Конон
Классификация
Часто вместе с подчелюстными лимфатическими узлами воспаляются и шейные
В зависимости от характера течения подчелюстной лимфаденит бывает:
- острый – до 14 дней;
- подострый – от двух недель до месяца;
- хронический – более одного месяца.
По генезису и происхождению заболевание бывает специфическим и неспецифическим.
По виду трансформаций патогенез классифицируют на:
- серозный или инфильтрационный;
- гнойный – формирование гноеродных процессов в ЛУ;
- некротический – разрушение лимфоузлов;
- аденофлегмоны.
По этиологическому признаку различают одонтогенные (ассоциированные со стоматологической патологией) и неодонтогенные.
Клиническая картина и диагностика
У детей чаще всего воспаляются ЛУ в области шеи и под нижней челюстью, как правило, симметрично и с обеих сторон.
Признаки зависят от стадии:
- На серозной (в первые дни) лимфоузлы увеличенные, болезненные, плотные на ощупь, подвижные, без гиперемии кожи над ними. Температура может быть слегка нормальной или несильно повышенной.
- В острую стадию (3-7 день) состояние юного больного заметно ухудшается: лихорадка, озноб, фебрилитет, слабость, плохой сон и аппетит, а также иные признаки, характерные для интоксикации. Болезненность ЛУ усиливается, ощущение резкие, простреливающие, появляется гиперемия и отечность кожного покрова над зоной воспаления. Существует угроза формирования аденофлегмоны в челюстно-лицевой области с распространением гноеродного процесса за пределы очага, при этом не редки вторичные осложнения в виде тромбоза синусов, сепсиса.
Хронический подчелюстной лимфаденит у детей чаще является частью общего лимфаденита, который может быть как первичным (при слабовирулентной патогенной микрофлоре), так и в качестве продолжения острой формы. При этом узлы становятся плохо подвижными, уплотняются.
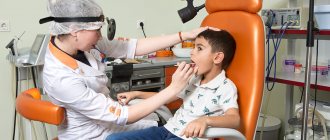
Боли, как правило, нет, а самочувствие ребенка на стадии ремиссии остается удовлетворительным. Диагностические процедуры указаны в таблице.
Таблица. Диагностика при подчелюстном лимфадените у детей:
| Метод | Комментарий |
| Врач осматривает ребенка, пальпирует шею и челюсти. У родителей выясняют подробности анамнеза и симптоматики. |
| Определяют наличие лейкоцитов периферической крови. |
| Исследуют структуру воспаленных лимфатических узлов. |
| Цитогистологический анализ отобранного материала проводят для исключения злокачественного процесса. |
Обратите внимание. Если в организме юного пациента есть слабый инфекционный очаг, который поддерживает лимфаденит, то со временем лимфатические узлы медленно поддаются деструкции, а вместо них образуется грануляционная ткань.
Кроме обозначенных диагностических обследований по решению врача могут быть назначены:
- туберкулиновые пробы;
- рентген;
- пункция;
- бак-посев полученного материала.
Лечение
Терапевтическая тактика обуславливается стадийностью патологии, характером патогенеза, состоянием ребенка и вида первичного воспаления. Важно не только устранить симптомы, но и побороть инфекционные элементы, приведшие к данному состоянию.
При гнойном лимфадените показано оперативное вмешательство с целью очищения и антисепции очага
Консервативное лечение возможно при серозном и хроническом неспецифическом лимфадените, для этого назначают:
- антибактериальные препараты: цефалоспорины, макролиды и прочие;
- десенсибилизирующие средства;
- физиотерапевтические процедуры: УВЧ, прогревание, компрессы и др.;
- минерально-витаминные комплексы;
- иммуномодуляторы;
- общеукрепляющие средства.
Если диагностируется гнойный процесс или консервативная терапия не помогает, то лечение продолжают в условиях стационара. Путем оперативного вмешательства больной лимфоузел вскрывают и чистят, при необходимости ЛУ удаляется полностью. Во время реабилитационного периода проводится назначение дезинтоксикационных и противовоспалительных препаратов.
Обратите внимание. При наличии подчелюстного лимфаденита у детей туберкулезной этиологии лечение проводится в специальных больницах.