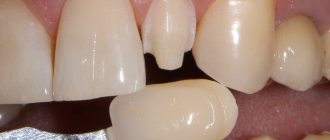
При обращении пациента с протяженными включенными дефектами зубочелюстной системы, перед стоматологом и зубным техником возникает задача подобрать такую конструкцию протеза, которая бы оптимально замещала отсутствующие зубы, восстанавливала жевательную функцию, была незаметна в полости рта и вызывала минимум дискомфорта. Как правило, в отсутствии концевых опор речь о несъемном протезировании не идет, поэтому рассматриваются варианты съемного протезирования.
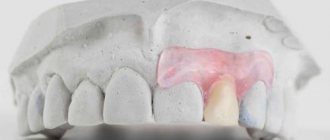
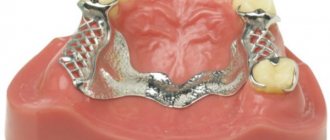
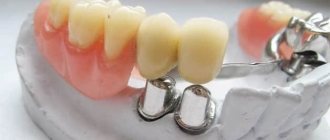
Во многих случаях таким пациентам можно предложить частично-съемный бюгель (дуговой протез), который максимально соответствует всем заявленным требованиям. Он состоит из металлического дугообразного каркаса, крепящегося с язычной или небной стороны, поэтому занимает очень мало места во рту и незаметен окружающим. Поверх каркаса выкладывается акриловый базис с искусственными зубами.
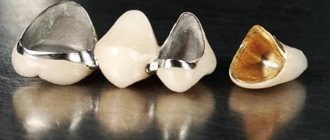
Существуют протезы с кламмерным (крючки) и замковым (аттачменты) креплением. Замки относятся к более совершенным и удобным вариантам, в связи с тем, что расположены на искусственных коронках зубов ближайших к протезу.
Описание устройства замковых протезов
Аттачменты состоят из патрицы и матрицы. Матрица находится на коронке опорного зуба, а патрица является концевой частью бюгеля и жестко соединена с ним. Замковый вид крепления более предпочтителен, т.к. он не травмирует окружающий пародонт, не расшатывает опорные зубы и в целом не виден даже при широком открытии рта. При введении протеза в полость рта микрозамок защелкивается, конструкция прочно закрепляется, оказывая давление на альвеолярные отростки, тело челюсти и десны.
Материалами для изготовления аттачментов служат металл и полимеры, однако в ряде случаев удобнее использовать комбинацию этих материалов, что дает более эластичное замковое крепление. По принципу соединения замки бывают ригельные, рельсовые, шаровидные. Какой материал и принцип соединения аттачмента подойдет данному пациенту, врач решает совместно с зубным техником исходя из клинической ситуации.
Эпитезы лица: фундаментальный подход и основы терапии
Челюстно-лицевое протезирование — дисциплина, охватывающая нехирургическое восстановление дефектов тканей в челюстно-лицевой области (ЧЛО), — сегодня является флагманом ортопедической стоматологии. Однако челюстно-лицевое протезирование (ЧЛП) остается медицинской дисциплиной, мало известной как пациентам, так и специалистам. Много неясностей присутствует в терминологии, клинической практике и результатах лечения.
Несмотря на огромный прогресс восстановительной хирургии, челюстно-лицевое протезирование сегодня остается актуальным методом реконструкции лица и становится незаменимым во многих клинических ситуациях. Изготовление индивидуальных лицевых масок, использование таких материалов, как силиконовые эластомеры, позволяет создавать лицевые эпитезы высокого эстетического и функционального уровня, отвечающие требованиям пациентов и способствующие их удовлетворительной социальной интергации. Авторы решили обратиться к обсуждению достижений в области лицевого протезирования за последние годы, особенно в сферах материаловедения и обработки изображений. Представленные методики широко применяются во всех лечебно-диагностических центрах и на клинических кафедрах медицинских вузов.
Введение
Основной целью изготовления эпитезов лица при врожденных пороках развития или приобретенных дефектах является функциональная, эстетическая и психологическая реабилитация пациентов. Ранее эпитезы, довольно примитивные, использовались лишь для более или менее приемлемой маскировки дефектов тканей в ЧЛО, чтобы не делать пациента объектом для любопытства или отторжения в обществе. Сегодня стараются заместить отсутствующий орган при помощи устройства, структура, окраска и контуры которого практически идеально имитируют кожные покровы, в том числе поверхностный венозный рисунок и различные рельефы. Таким образом, удается создать практически невидимые конструкции, помимо всего прочего, представляющие весомую функциональную ценность. Первостепенным является психологическое принятие протеза пациентом, так как это гарантирует его личную, семейную и социальную интеграцию.
Глава 1. Фундаментальный подход
Терминология
Две категории терминов используются для характеристики лицевых масок медицинского назначения: пластические лицевые протезы и эпитезы. Протез (от греческого «вместо» и tithêmi: «я помещаю») — «приспособление, используемое вместо утраченного естественного органа или части тела, воспроизводящее форму и, если это возможно, частично или полностью восстанавливающее функции» [1]. Термин «пластический» (от греческого plastein: формировать, моделировать) определяет свойство протеза восстанавливать форму лица. Хирургия, с другой стороны, делится на две категории, которые не могут существовать в челюстно-лицевом протезировании: эстетическую и пластическую. Первая касается здоровых людей, она «украшает» тело и ориентируется на социально-культурные нормы, основанные на общепринятых канонах красоты. Объектом второй, как и протезирования, становятся пациенты, имеющие повреждение тела. Пластический протез также необходим больным людям как в физическом, так и в психологическом аспекте. Сегодня чаще используется термин «эпитез» (сокращение от «эпипротез», «краевой протез», «epi»: на, сверху, на конце). Это изделие медицинского назначение для замещения отсутствующей части тела, повторяющее рельеф и прикрывающее имеющийся дефект.
Типология лицевых протезов
Типологическая классификация протезов основана на локализации дефекта тканей. Прежде всего, выделяют наружные протезы (или эктопротезы) и внутренние протезы (или эндопротезы): первые — наружные устройства, подвижные, в контакте с кожей, слизистой оболочкой или зубами; вторые — неподвижные, хирургически имплантированные в организм. Специалисты по челюстно-лицевому протезированию чаще используют наружные протезы, которые разделяют на внутриротовые, когда они находятся в ротовой полости, и внеротовые, расположенные вне полости рта. Ролью последних является замещение кожных дефектов (наружный нос, ушная раковина, область орбиты). Другой тип протезов, такой как челюстно-лицевые ортезы, сочетающие статическую и динамическую конструкции, способен замещать комплексные дефекты. Наиболее часто изготавливаются следующие типы эпитезов: протезы носа, ушной раковины, век и глаза, лицевые маски и комплексные «многоэтажные» протезы, которые могут сочетать лицевой и зубочелюстной протез (рис. 1—4) (органиграмма № 1).
Рис. 1. Эпитез носа (в процессе изготовления). Рис. 2. Эпитез век и глаза (на стадии макета). Рис. 3. Эпитез ушной раковины. Рис. 4. Эпитез носо-орбитальной области.
Органиграмма 1
Этиология лицевых дефектов
Можно выделить три основные причины потерь структур ЧЛО и возникновения дефектов, которые могут корректироваться с помощью эпитезов: агенезии, хирургия опухолевых образований и травмы лица. Можно добавить и четвертую причину, в настоящее время не встречающуюся в западных странах ввиду прогресса медикаментозных методов лечения, такую как воспалительные заболевания (нома, например).
Врожденная патология
Агенезии органов лица возникают очень редко. Их можно наблюдать в основном при синдроме множественных пороков развития [2]. По определению Дашелотта, порок (или дисгенезия) — это «необратимое врожденное повреждение морфологической структуры ткани, органа или части организма как результат внутренних нарушений развития» [3]. Врожденный характер предусматривает присутствие данной патологии с самого рождения. С другой стороны, не все врожденные аномалии являются пороками. Кроме истинных (или первичных) пороков, имеются повреждения, способные имитировать порок (фенокопии), которые называют вторичными. Термин «множественные пороки» применяется, когда у одного индивидуума имеется минимум две аномалии, для которых в зависимости от этиологии выделяют определенный синдром, ассоциацию или последовательность. Агенезии в основном затрагивают ушную раковину. Они наблюдаются при синдромах Тричера — Коллинза или Франческетти — Клейна. Речь идет о множественных пороках развития, включающих гипоплазию или аплазию ушных раковин, атрезию наружных слуховых проходов, аномалии в цепи слуховых косточек среднего уха, глухоту, гипоплазию верхне-челюстных и скуловых костей, разрежение ресниц нижних век и гипоплазию нижней челюсти [4]. Наконец, врожденный сифилис, как результат вертикального пути передачи инфекции от матери плоду, может быть причиной дисморфозов в области лица и шеи, в частности атрофии нижней челюсти, сопровождающейся птозом языка (в западных странах он сейчас не встречается) [5].
Последствия хирургического иссечения онкологических образований
Это является самой частой «причиной» консультаций, посвященных челюстно-лицевому протезированию. Меланомы, эпидермоидные, базальноклеточные или плоскоклеточные карциномы — злокачественные опухоли, наиболее часто подвергающиеся хирургическому иссечению. Доброкачественные новообразования (миксомы, кисты) в редких случаях также могут быть местноагрессивными. Их хирургическое лечение может приводить к значительным потерям структур ЧЛО. Несмотря на развитие терапевтических технологий в онкологии, хирургическое иссечение очень часто является дополнительным методом лечения пациентов при наличии новообразований. Возможности реконструктивной хирургии, к сожалению, очень лимитированы: ее успех сложно предсказать из-за последствий послеоперационной радиотерапии, которая также вызывает затруднение диспансерного наблюдения за тканями, окружающими первичный очаг [6]. Хирургическое вмешательство часто затрагивает не только определенный орган лица, но и покровные ткани, в основном, щечной и лобной областей. По причине наличия зон естественной резистентности тканей ЧЛО границы хирургического иссечения идентичны у многих пациентов. Например, ампутация наружного носа оставляет дефект треугольной формы и открытую полость носа. В области век и глаза выделяют два типа хирургического иссечения: энуклеацию и экзентерацию. Первая ограничивается удалением глазного яблока, тогда как вторая предусматривает удаление всего содержимого орбиты. Некоторые виды резекции челюстных костей предусматривают удаление кожи щек, что ведет к изготовлению комбинированных или многоуровневых протезов (сочетание эпитезов, челюстных обтураторов и зубных протезов) (рис. 5—8).
Рис. 5. Потеря структур век и глаза. Рис. 6. Потеря структур областей орбиты и носа. Рис. 7. Потеря структур ушной раковины. Рис. 8. Потеря структур левой половины черепно-лицевой области.
Травма лица и шеи
Травмы лица — причина полиморфных дефектов тканей. Реконструктивная хирургия — основной метод лечения данной патологии, однако ампутации органов или обширные потери структур ЧЛО часто требуют последующей протетической реабилитации. В травматологии повреждения могут быть следствием профессиональных, уличных, домашних или спортивных несчастных случаев: это так называемая гражданская травматология [7]. Военные и/или баллистические травмы чаще дают комплексные дефекты, напрямую связанные с малым калибром снарядов и высокой скоростью их движения, что приводит к массивным разрушениям тканей [8].
Нельзя забывать также о последствиях химических и термических ожогов.
Инфекционные заболевания
Некоторые заболевания: туберкулезная и красная волчанка, нома, лепра или третичный сифилис — ранее способствовали появлению дефектов в ЧЛО. В настоящий момент они не наблюдаются в западных странах (органиграмма № 2).
Органиграмма 2
Основы терапевтического лечения. Показания
Прогресс, достигнутый в реконструктивной хирургии (мышечно-кожные или костно-мышечно-кожные лоскуты на ножке, свободная пересадка), позволяет осуществлять эстетическое и функциональное восстановление обширных дефектов ЧЛО на качественно высоком уровне независимо от их происхождения: опухоли, травмы или хирургические вмешательства [9, 10]. Челюстно-лицевое протезирование перемежается с хирургией, в частности, при больших потерях тканевых структур. Протезы показаны для пожилых пациентов, если их общее состояние не является удовлетворительным, а также при наличии противопоказаний к хирургическому вмешательству или проведению общего обезболивания либо в ожидании восстановительной операции.
Радиотерапия является неблагоприятным фактором для проведения реконструктивной хирургической операции, и в этом случае предпочтение отдается эпитезам, как и при наличии некоторых злокачественных новообразований, когда подвижная конструкция протеза позволяет осуществлять визуальный контроль за состоянием тканей, окружающих прооперированную зону. Таким образом, протезирование особенно показано при обширных комплексных дефектах [11].Для достижения оптимального эстетического результата и стабилизации протеза хирурги иногда истончают лоскут во избежание чрезмерного контурирования или устанавливают системы ретенции, ранее туннельные, а в настоящее время — имплантаты (рис. 9).
Рис. 9. Опорная штанга на внеротовом имплантате (коллекция Ж. Дишана).
Преимущества протеза
Протетическая реабилитация позволяет:
- точно восстановить отсутствующий или дефектный орган с помощью техники муляжа;
- работать в условиях амбулатории;
- дать «практически немедленный» хороший эстетический результат, эффективно решая психологические проблемы пациентов;
- изготовить съемный протез и обеспечивать наблюдение за состоянием тканей по периферии дефекта;
- создавать «немедленный протез» в фазу предоперационной подготовки, в ожидании или в дополнение к лечению методом реконструктивной хирургии;
- найти удовлетворительное эстетическое решение при наличии обширных, сложных по структуре и объему дефектов;
- быстро дать положительный ответ практически во всех клинических ситуациях.
Ограничения при протезировании:
- функциональные проблемы: инертность протеза, зона перехода эпитез / кожный покров, плотность прилегания;
- механические проблемы: функциональная интеграция, фиксация и сцепление эпитеза, сложность его установки, если системы удержания не адаптированы для пациента;
- физиологические проблемы: феномен конденсации, отсутствие периферического сосудистого давления;
- проблемы ухода: сложность гигиены из-за пористости медицинских силиконов и общего состояния пациента (старость, астения, проблемы понимания и т. д.), его удаленное нахождение от центра протезирования;
- быстрое старение конструкции протеза;
- проблемы психологического характера: съемная структура предусматривает сохранение первоначального дефекта, результат — негативная психологическая реакция на свое отражение в зеркале и дискомфорт при визуальном контакте (приятие новой картины своего тела приходит со временем) [15].
Материаловедение
Силикон является основным материалом для изготовления эпитезов, так как по своим эластическим свойствам близок к естественной структуре кожи.
Датой рождения силиконов принято считать 1930 год, когда исследователи фирм DowChemical и CorningGlass, которые пытались разработать новые изоляторы электрического тока, смогли соединить свойства стекла и органических пластиков [16].
В 1942 г. фирма DowCorning запускает промышленное производство эластомеров силикона в Соединенных Штатах.
В 1948 г. эта же фирма официально патентует марку Silastic.
В 1959 г. создается центр DowCorning для медицинских исследований, поиска и разработки показаний к использованию силиконов в медицине и хирургии.
Филиал производства медицинских силиконов DowCorning был создан немного позднее.
В 1962 г. эластомеры силикона Silastic Médical были предоставлены для медицинских работников.
Силикон — это общий термин для определения подгруппы большого семейства полимеров. Все силиконы независимо от их физического состояния имеют общие химические, физические и механические свойства, не меняющиеся со временем [14] (табл. № 1).
Таблица № 1. Физико-химические и механические свойства медицинских силиконов
Химические свойства | Физические свойства | Механические свойства |
| Химическая инертность Устойчивость к изменениям рН Устойчивость к окислению Устойчивость к воздействию других химических субстанций | Термостабильность (-50 °C, +260 °C) Электроизоляция Отсутствие модификаций в вакууме, при изменениях давления и воздействии излучений Газопроницаемость Гидрофобность Отсутствие вспенивания | Эластичность Сопротивление на разрыв Сопротивление трению |
Характеристики медицинских силиконов:
- химическая инертность;
- несмачиваемость;
- проницаемость для газов;
- радиоконтрастность;
- возможность стерилизации;
- разнообразность форм и консистенций;
- устойчивость к деформации;
- нерастворимость и отсутствие метаболизации;
- не затвердевают, не разрываются, выдерживают нагрузки;
- апирогенность;
- не провоцируют воспалительные реакции, отсутствие плотности прилегания;
- не являются аллергеном;
- не являются канцерогеном.
Основными характеристиками материалов для челюстно-лицевого протезирования являются биосовместимость, легкость использования, структура, схожая с натуральной кожей, возможность окраски и точность исполнения. Все эти критерии приводят к практически монопольному использованию силиконов по отношению к акрилатным пластмассам, которые все еще находят специфическое применение. Наиболее часто в челюстно-лицевом протезировании используют силиконы, которые состоят из полимеров диметилсилоксана, усиленных аморфным оксидом кремния и платиной в качестве катализатора. Физико-химические свойства зависят от их молекулярной структуры: веса, типа и концентрации полимерных цепей (длинные, короткие) и количества поперечных связей между группами силоксанов. Сильная связь Si-O и гибкость цепей силоксанов придают силиконам низкую вязкость, высокую химическую инертность, хорошую устойчивость к ультрафиолету, термостабильность и значительную продолжительность срока службы [20]. По механическим свойствам это мягкие, эластичные и устойчивые к разрыву материалы. Они обеспечивают точность при воспроизведении структур, простоту при работе и быстро полимеризуются без специального инструментария. Силиконы поддаются полному прокрашиванию благодаря первоначальной прозрачной структуре. Все перечисленные характеристики делают их материалами выбора, но не идеальными для изготовления эпитезов [21].
Главным недостатком эластомеров является их пористость, что способствует микробной колонизации (в частности, грибковой). Подобные микробные инвазии ответственны за изменение окраски и формы поверхностной структуры. Пористость и гетерогенный характер силиконов вызывают необходимость в частой замене эпитезов, в среднем один раз в течение года. Профилактика колонизации, например Candida albicans, осуществляется путем воздействия на сам материал и несет в себе риск разрушения его пространственной структуры. Чаще всего колонии грибка концентрируются в зонах контакта эпитеза с теплой и влажной средой верхних дыхательных путей [22].
Список литературы находится в редакции.
Преимущества
Помимо уже указанных плюсов бюгельного протеза можно назвать и другие его преимущества:
- Возможность одновременного замещения нескольких дефектов зубного ряда, расположенных на разных участках челюсти;
- Жевательная нагрузка распределяется на все зубы, десну и костные структуры, а это приближает функциональность протеза к физиологической и не влечет быструю убыль костной ткани, а значит, замена протеза новым требуется намного реже;
- Наличие дуги, а не пластмассового базиса, значительно уменьшает размеры конструкции, делает ее более компактной и дает больше свободы языку;
- За счет того, что дуга лишь частично перекрывает небо или десну нижней челюсти, снижается степень нарушения вкусовых, тактильных ощущений и логопедических нарушений;
- Металлический каркас обеспечивает прочность конструкции и длительный срок эксплуатации изделия.
Процесс изготовления
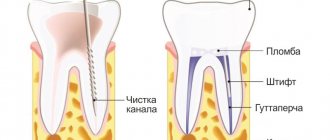
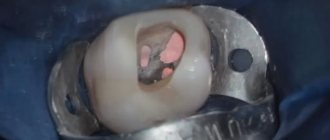
Изготовление протеза начинается после обследования пациента, постановки диагноза и изготовления диагностической модели обеих челюстей. Она необходимо для того, чтобы техник и стоматолог могли провести расчеты количества и места размещения аттачментов, а затем спроектировать модель будущего протеза. После этого приступают к санации полости рта и подготовки опорных зубов к покрытию их коронками (лечение кариеса, депульпирование, установка штифтов, обтачивание). Следующий этап – снятие силиконового оттиска, который отправляется в лабораторию. На пролеченные и подготовленные зубы фиксируют временные коронки.
Зубной техник по полученным оттискам зубов изготавливает каркас для опорных зубов с матрицей и отдает врачу для примерки и припасовки в полости рта у пациента. В это же посещение определяется цвет будущей керамической облицовки керамических коронок. В следующее посещение готовые коронки фиксируют временным материалом, вновь снимается оттиск, теперь уже для изготовления бюгеля. Коронки вместе с силиконовыми слепками отправляются в лабораторию, а на обточенные зубы надеваются временные коронки.
В лаборатории вначале отливают восковую модель бюгеля с зубами, затем изготавливают окончательный вариант протеза и тщательно выверяют его на рабочих гипсовых моделях челюстей с зубами пациента. Готовое изделие передается в клинику.
Стоматолог фиксирует на постоянный цемент металлокерамические коронки, проверяет качество работы замков, вносит мелкие корректировки и ставит протез пациенту. В конце приема врач обучает пациента правилам надевания и снятия протеза, уходом за ним и полостью рта, а также назначает дату контрольного осмотра.
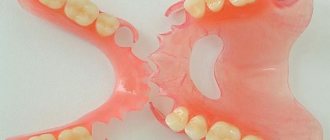
Гибкие ортопедические конструкции
Новшеством в стоматологическом съемном протезировании стало применение термопластов. К таким материалам относятся акри-фри, нейлон, полиамид. Они дают возможность изготавливать конструкции, максимально приближенные по цвету и фактуре к натуральным тканям полости рта. В отличие от стандартных акриловых протезов, их аналоги из термопластичных материалов имеют гибкую структуру, то есть определенную степень эластичности. Все это обусловило такие явные преимущества этих конструкций, как:
- высокая точность прилегания к десне;
- повышенная прочность и устойчивость к поломкам;
- сравнительно малый вес;
- отсутствие аллергических реакций при использовании;
- высокая эстетичность, обусловленная естественным внешним видом и применением неметаллических кламмеров, которые не заметны окружающим.