Окклюзия бедренной артерии – это нарушение ее проходимости (закупорка).
В результате окклюзии артериальная, обогащенная кислородом кровь перестаёт поступать в нижнюю часть ноги. Развивается ишемия (местное малокровие).
Окклюзия бедренной артерии наблюдается в основном у мужчин. На лица старше 50 лет приходится до 75% случаев заболевания.
Окклюзия бедренной артерии может быть:
- сегментарной, затрагивающей лишь ограниченный по протяженности участок артерии;
- полной, когда поражается вся артерия;
- сочетающейся с окклюзиями других артерий нижних конечностей.
Причины окклюзии бедренной артерии
Причиной окклюзии бедренной артерии в большинстве (75-80%) случаев является облитерирующий атеросклероз. Атеросклероз – это заболевание, при котором на стенках артерии отлагаются холестериновые бляшки, которые со временем перекрывают просвет сосуда. Также окклюзия бедренной артерии может быть вызвана травмой, тромбом и некоторыми другими причинами.
Факторами, способствующими развитию окклюзии
, являются:
- курение;
- высокое артериальное давление;
- наследственная предрасположенность;
- неправильная диета (жирная пища);
- сахарный диабет.
Анатомия лица
Ключ к пониманию причин развития осложнений после инъекций филлеров – знание особенностей строения лица.
Основные 5 структурных слоев:
- Кожа (она состоит из эпидермиса и дермы).
- Жировые подкожные отложения.
- Лицевые мышцы, SMAS.
- Кровеносные сосуды.
- Кости черепа.
При любой контурной пластике опасных зон может быть как стандартное количество, так и увеличенное – если, например, ранее в области лица проводились хирургические вмешательства. Косметолог на приеме подробно расспрашивает пациента о заболеваниях, операциях, перенесенных ранее – это позволяет ему максимально точно оценить риски и свести вероятность развития побочных реакций к минимуму.
Методы лечения окклюзии бедренной артерии
При ограниченной окклюзии организм может компенсировать кровообращение конечности с помощью кровотока по боковым ветвям артериальной системы (коллатерального кровообращения). В этом случае возможно консервативное лечение.
При нарастании тяжести ишемических симптомов, перемежающейся хромоте возникающей менее через 100 метров ходьбы, болей в состоянии покоя необходимо прибегнуть к хирургическому лечению. Подобные симптомы означают, что компенсация кровообращения недостаточна, а это грозит развитием язвенно-некротических изменений, гангреной и потерей конечности.
Хирургическое лечение
При хирургическом лечении окклюзии в зависимости от области поражения артерии используются:
- эндартерэктомия (удаление атеросклеротических отложений из просвета артерии);
- бедренно-подколенное шунтирование;
- бедренно-берцовое шунтирование (если есть сопутствующая окклюзия подколенной артерии).
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Блог
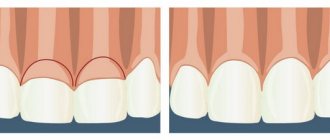
Вода непрерывно поднимается из глубины кожи к её поверхности и затем испаряется. Если замедлить её испарение, накрыв кожу чем-нибудь газонепроницаемым, содержание воды в эпидермисе повысится достаточно быстро. Данный способ называют окклюзионным.
Если плёнка будет совсем непроницаемой, то эпидермис слишком сильно намокнет, что приведёт к набуханию рогового слоя и разрушению барьера. Создастся, так называемый, эффект «парника».
А вот полупроницаемая плёнка замедляет, но не прекращает полностью испарение воды. Она устранит симптомы сухости, не повреждая при этом кожу.
Ингредиенты, замедляющие испарение воды, различаются по силе окклюзии:
• Минеральные масла, вазелин, жидкий парафин – это углеводороды, продукты переработки нефти;
• Ланолин – животный воск, получаемый из шерсти овец;
• Животные жиры – гусиный, китовый, свиной;
• Сквален и его производное сквалан – естественный компонент кожного сала человека; получают из печени акулы, некоторых растений;
• Растительные масла, богатые насыщенными и мононенасыщенными жирными кислотами. Например: масло ши (карите), манго, пракакси, какао и др.
• Природные воски – пчелиный воск, растительные воски.
Вазелин и другие производные минерального масла создают слишком сильную окклюзию, и могут замедлить восстановление эпидермального барьера – клетки не будут вовремя получать сигнал о том, что барьер нуждается в починке. Поэтому выбирайте косметику, в составе которой нет данных компонентов! Особенно на это следует обратить внимание обладательницам комбинированной и жирной кожи.
Отдавайте предпочтение косметическим средствам, в составе которых есть компоненты, создающие легкую окклюзию: натуральные воски, растительные масла и растительный сквалан.
Окклюзионные кремы быстро устраняют сухость кожи, уменьшают воспаление и зуд при кожных заболеваниях. Они необходимы коже, например, для защиты зимой. Однако использовать их следует только лишь на первоначальном этапе, так как они не действуют на причину обезвоживания кожи — нарушение барьерной функции рогового слоя.
Восстановить роговой слой помогут компоненты, родственные коже. Это церамиды, холестерин и масла, особенно богатые полиненасыщенными жирными кислотами Омега-3 и Омега-6. Однако следует запастись терпением: процесс восстановления рогового слоя не быстрый, но зато в результате вы приобретете здоровую кожу, которая сможет противостоять агрессивному воздействию окружающей среды.
Будьте красивы и здоровы, команда BFN.
Как вылечить окклюзию?
Способы лечения окклюзии предполагают медикаментозные терапии и оперативное вмешательство. Дальнейшие рекомендации врача по наиболее подходящего курса зависят от степени запущенности заболевания и области поражения. Консервативное лечение применяется на ранних стадиях заболевания и заключается в приеме таких медикаментов:
- противотромбозные препараты;
- физиотерапевтические процедуры;
- направленные на коррекцию кровяного давления;
- антикоагулянты;
- улучшающие кровоток;
Оперативное вмешательство для лечения окклюзии предназначается в том случае, если консервативные меры не приносят результатов. А также в случае запущенных форм, с угрозой летального исхода. Когда счет времени идет на часы. Операции проводятся такими способами:
- шунтирование;
- эмболоэктомия;
В запущенных случаях, когда имеет место отмирания определенных участков конечности, единственным методом лечения является ампутация.
Болезнь развивается быстро и имеет тяжелые последствия. Для профилактики окклюзии необходимо соблюдать режимы здорового питания и физических нагрузок, а также отказаться от курения и избегать стрессовых ситуаций. Также необходимо посещать врача-флеболога минимум один раз в год
Симптомы тромбоза ветви ЦВС
Более чем в 60% случаев тромбируется не сама центральная вена сетчатки (ЦВС), а одна из ее крупных ветвей. Болевых ощущений или какого-либо иного физиологического дискомфорта пациент, как правило, не испытывает, однако обращает внимание на резкое ухудшение зрения (которое может быть ограничено, например, лишь различением пальцев на вытянутой руке), иллюзорный туман или пелену перед глазами, а также появление одной или нескольких скотом (скотома – локальный «слепой» участок в поле зрения). В большинстве случаев на прием к офтальмологу больного приводят именно эти жалобы, хотя т.н. претромботическая стадия начинает развиваться значительно раньше и может быть обнаружена при офтальмологическом осмотре, – например, профилактическом (остается лишь извлечь разумные выводы из данной информации).
Лечение тромбоза центральной вены сетчатки
Главным и обязательным условием благоприятного прогноза является немедленное начало ответных терапевтических мероприятий при начинающемся тромбозе, а еще лучше – в претромботической фазе.
Помимо вышеупомянутых инъекций луцентиса и лазерной коагуляции, таковые меры могут включать в себя следующие назначения. Частичным тромболитическим и хорошим фибринолитическим (рассасывающим кровоизлияния) эффектом обладают стрептокиназа и гемаза в инъекциях. Гипотензивные глазные капли используются для стимуляции ретинального кровообращения.
Отечность снимают инъекционным дексаметазоном и/или дипроспаном.
Однако одной из важнейших задач остается прекращение неоваскуляризации и обусловленных ею кровоизлияний; здесь средствами первоочередного выбора являются лазерная коагуляция сетчатки, инъекции луцентиса или озурдекса.
Возможные осложнения: как они проявляются и что делать
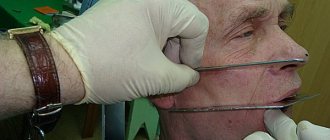
Любые изменение оттенка кожи сразу же после введения препарата могут указывать на сосудистую ишемию. Симптомы артериальной, венозной окклюзии – полное обесцвечивание эпидермиса либо его потемнение до голубовато-серого оттенка, сетчатая эритема, экхимоз, сильные головные боли. Главное в данном случае запустить процессы кровотока в пораженной зоне. Способы сделать это (выполняются врачом!):
- наложение компресса (он должен быть теплым);
- массаж, направленный на расширение сосудов и равномерное рассеивание препарата;
- применение стимулирующих препаратов для расширения сосудов внешнего действия;
- прием аспирина;
- инъекции гиалуронидазы (если проблемы вызваны препаратами гиалуроновой кислоты);
- инъекции кортикостероидов (противовоспалительные/иммуномодулирующие средства);
- прием системных антибиотиков;
- противовирусная терапия (показана при угрозе некроза в периоральной зоне).
Может назначаться гипербарическая оксигенация, курс лазерных процедур через несколько месяцев после введения филлера и развития окклюзии. Хотя данное осложнение является очень редким, знать о нем нужно. Во избежание поражения сосудов сетчатки глаза, филлеры в зону надпереносья и в верхнюю часть носогубных складок не вводят.
Ближайшие события
2021-09-01БАЗОВЫЙ КУРС ПО ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ С ДОКТОРОМ ФРИДМАНОМ ДЛЯ СТУДЕНТОВ И ОРДИНАТОРОВ (Годовой курс)
2022-02-05Международный Имплантологический Конгресс
Рис. 7.Вектор силы сориентирован в ортоградном (естественном, физиологическом) направлении вдоль оси имплантатов. Следует обратить внимание на то, что центральная ямка (Fossa) нижнего моляра дополнительно смещена в язычном направлении, т. е. лингвализирована.
Диагностика острой окклюзии сосудов конечностей
Диагностический алгоритм при подозрении на острую окклюзию сосудов конечностей предусматривает проведение комплекса физикальных, лабораторных, инструментальных исследований. Пальпация пульса в типичных точках (на тыльной артерии стопы, в подколенной ямке, на заднебольшеберцовой и бедренной артерии и др.) выявляет отсутствие пульсации артерии ниже окклюзии и ее сохранение выше участка поражения. Важную информацию при первичном обследовании дают функциональные пробы: маршевая (проба Дельбе-Пертеса), коленный феномен (проба Панченко), определение зоны реактивной гиперемии (проба Мошковича).
Лабораторные исследования крови (коагулограмма) при острой окклюзии сосудов конечностей обнаруживают повышение ПТИ, уменьшение времени кровотечения, увеличение фибриногена. Окончательная диагностика острой окклюзии сосудов конечностей и выбор лечебной тактики определяются данными УЗДГ (дуплексного сканирования) артерий верхних или нижних конечностей, периферической артериографии, КТ-артериографии, МР-ангиографии.
КТ-ангиография брюшной аорты и ее ветвей. Полная окклюзия просвета левой внутренней подвздошной артерии
Дифференциальная диагностика проводится с расслаивающейся аневризмой брюшной аорты и острым тромбофлебитом глубоких вен.