Вред рентгена для беременных
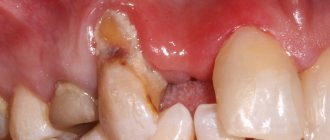
Порой, во время ожидания ребенка женщинам нужно санировать ротовую полость. И чтобы грамотно спланировать терапию, зачастую требуется ортопантомограмма. «А можно ли делать рентген зуба при беременности? Какие бывают последствия?» — нередко волнуются будущие мамы.Действительно, облучение нежелательно в этот ответственный период. Но на самом деле не все так страшно, как можно подумать на первый взгляд.
Рентген зуба при беременности на ранних сроках
Непосредственно в первый триместр риск нежелательных последствий самый высокий, так как на него приходится формирование органов малыша. По этой причине делать рентген зуба при беременности на ранних сроках врачи не советуют. Ведь клетки во время активного деления весьма чувствительны.
Тем не менее многие врачи считают, что, в отличие от снимка спины или таза, рентген зуба во время беременности не направлен непосредственно на область, где расположен эмбрион. Поэтому не стоит волноваться, если вы его сделали до того, как узнали о радостном событии.
Кроме того, рентген зуба во время беременности на ранних сроках допускается в экстренных случаях, когда есть, к примеру, угроза жизни. В иных ситуациях рентген зуба во время беременности лучше перенести на более удачный период, а именно — на второй триместр.
Результаты диагностики: интерпретация снимков
Контрастное вещество не пропускает рентгеновские лучи, и заполненные им полости на снимке видны как ярко-белые пятна. Показатель хорошей проходимости труб — растекание контрастного вещества по брюшине в отдалённые от места ввода области. Если контраст останавливается на каком-либо отрезке маточной трубы, значит, в этом месте присутствует спайка или другая патология. В зависимости от формы матки и труб врач может определить, какой именно патологический процесс мешает зачатию. Интерпретация снимков матки и маточных труб требует обширных знаний и немалого практического опыта. Заниматься самостоятельной постановкой диагноза – совершенно бесполезное занятие.
Если результаты обследования дают основания предполагать наличие рака матки, обязательно назначение дополнительных обследований, в том числе, взятия тканей на биопсию. Заключение доктора-диагноста, вместе со снимками, передаётся лечащему врачу, который направил женщину на обследование.
Интерпретация снимков матки и маточных труб требует обширных знаний и немалого практического опыта. Заниматься самостоятельной постановкой диагноза – совершенно бесполезное занятие.
Можно ли делать рентген зуба при беременности
На актуальный вопрос «Можно ли рентген зуба при беременности?» стоматологи отвечают, что она не является абсолютным противопоказанием для его проведения. Поэтому, если будущей маме такое исследование крайне необходимо, делать его можно. Главное, соблюдать нехитрые правила:
- Итак, можно делать рентген зуба при беременности желательно во втором триместре. На более ранних или поздних сроках лучше воздержаться от его проведения.
- Чтобы получить минимальную лучевую нагрузку, можно делать рентген зуба при беременности не на пленочном флюорографе, а на компьютерном визиографе.
- Нужно во время беременности сказать рентгенологу о ней и указать срок.
- Необходимо прикрыть грудь и живот специальным защитным фартуком перед исследованием.
Поговорить по поводу, можно ли рентген зуба при беременности конкретно в вашем случае, следует и с гинекологом, у которого вы наблюдаетесь. Возможно, чтобы избежать нежелательных последствий, у него будет свое мнение.
Подготовка к гистеросальпингографии
Если врач-гинеколог не выявил противопоказаний к рентгену труб матки, можно начинать готовиться к процедуре. В течение 2-х дней до обследования следует воздерживаться от половых контактов. За неделю до рентгена нужно перестать проводить спринцевания, использовать средства интимной гигиены, а также любые вагинальные свечи, спреи и гели.
Также, в порядке подготовки, врач обычно направляет женщину на сдачу общих анализов крови и мочи, мазка на флору. Перед проведением обследования необходимо убедиться в отсутствии патогенной микрофлоры во влагалище, так как катетеризация матки в таком случае может привести к попаданию инфекции в её полость.
Обычно рентген маточных труб проводится в течение первых 2-х недель после завершения менструации. Слизистая оболочка матки в этот период имеет относительно небольшую толщину, что облегчает ввод канюли.
Как делают рентген труб матки?
Проведение рентгена маточных труб состоит из двух этапов – введения контраста и собственно рентгенографии. После общего гинекологического осмотра врач вводит в шейку матки небольшую трубку (канюлю), через которую при помощи шприца в полость матки заливается контрастное вещество – особая жидкость, которая задерживает рентгеновские лучи. Затем врач делает несколько снимков матки и маточных труб. После процедуры трубка извлекается, а контрастная жидкость быстро всасывается в кровь и выводится из организма без всякого вреда для здоровья и самочувствия. В наши дни для проведения рентгена маточных труб с контрастом используют такие йодосодержащие препараты, как «Верографин», «Урографин», «Триомбраст», «Ультравист» и другие.
Обычно процедура не вызывает сильных болей или дискомфорта. Ощущения во время неё напоминают болевой синдром в первые несколько дней менструации. В связи с этим, чаще всего, применение анестезии не требуется. Однако если пациентка знает, что первые дни менструации у неё проходят очень болезненно, и если нет противопоказаний к использованию наркоза, доктор может сделать местное обезболивание перед началом диагностики — в полость матки перед процедурой вводят небольшое количество анестетика. Общий наркоз не применяется при этой процедуре.
Большинство женщин хорошо переносят это обследование, но некоторые жалуются на неприятные ощущения или слабую боль в нижней части живота, которая проходит через 20-30 минут после окончания обследования.
Любопытен тот факт, что в ряде случаев долгожданная беременность у пациенток наступала почти сразу после проведения им рентгена маточных труб. Причины этого явления в том, что под напором контрастного вещества незначительные спайки удаляются.
После рентгена маточных труб
После проведения рентгена матки с контрастом возможно небольшое кровотечение или появление водянистых выделений из влагалища, слабая боль или дискомфорт в нижней части живота. Как правило, эти симптомы проходят сами, и обращаться к врачу следует только в том случае, если они продолжаются более 3-х дней. В течение 2-3 дней после гистеросальпингографии нельзя использовать тампоны (только обычные прокладки), делать спринцевания, посещать сауну и принимать ванну. В эти дни лучше ограничиться душем. Также следует воздержаться от половых отношений – шейка матки во время обследования расширяется, что может способствовать проникновению инфекции. Иногда после обследования наблюдается небольшая задержка менструации.
Поводом для немедленного обращения к врачу являются обильные кровянистые выделения или выделения с неприятным запахом, повышение температуры, тошнота и сильная боль – всё это может быть признаком инфицирования.
Необходимость рентгена перед беременностью
Рентгенологическое обследование, проведенное в период планирования беременности, может понадобиться в разных случаях. Например, при отсутствии флюорографии. Ее могут потребовать на работе, если этот период совпал с очередным прохождением профилактического медицинского осмотра. Или будущая мама просто давно не проходила подобное обследование, и теперь, готовясь к зачатию, ей придется его делать.
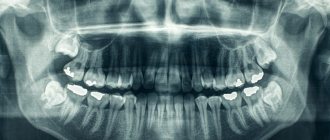
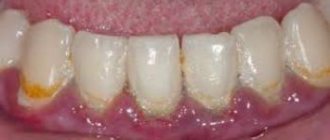
Другой вариант рентгенологического обследования – лечение зубов. Перед беременностью желательно провести полную санацию полости рта, чтобы исключить очаги инфекций. Часто при стоматологическом лечении, особенно в случае проблем с зубами, требуется сделать рентгеновский снимок.
Перед планированием беременности необходимо провести санацию зубов
Бывают ситуации, когда для прохождения полного обследования перед зачатием, врач, помимо направлений на анализы, назначает рентгенологическое обследование органов брюшной полости. Особенно необходима эта процедура, когда нужно проверить проходимость маточных труб.
Особенности проведения рентгена перед беременностью
Может возникнуть ситуация, когда женщина, пройдя рентгенологическое обследование, впоследствии узнает, что уже была на тот момент беременна. Осознание произошедшего, и страх «что же будет?» не дают покоя. В таком случае нужно точно знать сроки проведения процедуры и дату (хотя бы приблизительно) зачатия.
Дело в том, что если рентгенография проводилась в первой трети менструального цикла (1-8 день), когда яйцеклетка еще не созрела или не вышла, то беспокоиться не о чем. Если же облучению подверглась яйцеклетка после овуляции, то есть, когда она уже покинула яичник (во второй трети менструального цикла) и произошло зачатие, то вопрос о сохранении беременности следует доверить врачу.
Все будет зависеть от того, насколько сильным было облучение, как часто его пришлось делать, для чего вообще оно было предназначено. Так, если при планировании ребенка будущая мама сделает рентген зуба, то это одно (ни о каком облучении яйцеклетки здесь говорить не приходится). А вот если проводилось рентгенографическое обследование малого таза, да еще не один раз, то, конечно, это может отрицательно сказаться как на уже наступившей беременности, так и на планируемой. Во втором случае будет лучше, если зачатие произойдет через месяц после процедуры.
А что думают врачи?
У врачей нет единого мнения по поводу влияния рентгеновского излучения на будущего ребенка на этапе планирования. Одни утверждают, что это абсолютно безопасно, и никакого вреда не нанесет.
Другие говорят, что определенный процент негативного влияния все-таки есть, но это зависит от частоты облучения за какой-либо промежуток времени.
Что же делать, если на этапе планирования беременности предстоит посетить кабинет рентгенографии? Через сколько времени можно думать о зачатии? Понятно, что проходить обследование все-таки нужно, и от этого никуда не деться. Поэтому лучше всего посчитать дни менструального цикла. Не рекомендуют делать рентген во второй и последней трети. Однако это касается рентгена малого таза или нижнего отдела позвоночника. Если же вы очень мнительный человек, который избегает таблеток, микроволновок и компьютеров, то можно отложить зачатие на время до следующего менструального цикла, чтобы не переживать затем в течение всех девяти месяцев.
Беременность после рентгена.
Трям, здравствуйте! Меня зовут Даша. У меня идет 9-я неделя беременности (по дате овуляции) и 11-я акушерская, сегодня я побывала на втором УЗИ (в рамках постановки на учет в ЖК МО-города Клин), результаты меня совсем не порадовали: напугали жутко, сижу и лью слезы. Может, у кого была такая ситуация?
А ситуация следующая:
Последние месячные были 20 мая. 15 июня у меня жутко разболелась челюсть и врач-стоматолог заставил меня сделать рентген. О беременности я не знала (тесты начала делать только на 24 ДЦ, 25 ДЦ и 1 ДЗ — 18, 19 и 20 июня), признаков никаких не было вообще, поэтому я спокойно пошла на диагностику. Мне одели защитный фартук, снимок в двух проекциях успешно сделали, врач поставил диагноз и назначил лечение (противовоспалительные средства и процедуры у хирурга). Не успела я вылечить свои многострадальные зубы, как начался ранний токсикоз и тревожно заболела грудь. Я сделала тесты: они, понятно дело, оказались положительными. Рада была, конечно, безумно (планировали с марта, но не получалось) и в тоже время неприятно шокирована: ведь делала рентген, выдержала анестезию (ультракаин), принимала серьезные лекарства. Какой ежик теперь родится?..
Интернет, как ни странно, успокоил: все обойдется, бла-бла-бла. Первое УЗИ я делала на сроке 4,3 недели в ЦИР-е: объяснила свою проблему врачу, тот меня успокоил, мол, плодное яйцо срок в срок, правильной формы, в матке, желточный мешок на месте — все ОК! Назначили мне фолиевую кислоту и много-много свежих овощей/фруктов. Я успокоилась. Сегодня пришла вставать на учет в клинскую ЖК, меня направили на УЗИ:
— Эмбрион с КТР ровно на 8,5 недель и СБ (ЧСС 150 уд/мин)
— Угроз нет, в матке одно плодное яйцо
— Матка двурогоя (плод — в правом «роге»)
Мне без объяснений и анализа на прогестерон назначают дюфастон (1 таблетка 3 раза в день — лошадиная доза) и направляют к районному гинекологу. Та заводит мне обменку на основании УЗИ (внимание, без осмотра и измерений), задает вопросы. Спрашивает были ли болезни/рентген/прием антибиотиков в последние 3-4 месяца. Рассказываю ей про зуб. Что начинается! Она орет о том, что это 100% ЗБ, что там тяжелые патологии будут, что в моем случае только на аборт. Я рыдаю. Выписывает мне направление на чистку! Естественно, я никуда не пойду: там человек, там сердце бьется! Что его, убить? Нет!
Обнадежьте меня, пожалуйста, девушки! Может, у кого были подобные случаи? Как беременность развивалась? На что настраиваться?
А Ляля моя такая лапулька! Смотрите, ну какой тут аборт?.. Фото:
Обследование мужчин при планировании зачатия ребенка
Завьялова Екатерина Сергеевна
Уролог
28 октября 2014
Планирование беременности и связанное с этим медицинское обследование очень часто целиком и полностью возлагается на женщину, а мужчина в процессе не участвует. Здоровье женщины действительно играет важнейшую роль, поскольку ей предстоит не только зачать, но и выносить ребенка. Но и мужчине стоит сдать некоторые анализы, чтобы избежать неприятных неожиданностей уже во время беременности.
Речь идет, прежде всего, об инфекциях, передающихся половым путем. Эти анализы стоит повторить даже если вы их сдавали уже будучи в браке и ваша партнерша недавно проверялась на те же инфекции. Это связано со следующими нюансами:
- Диагностическая чувствительность метода ПЦР (полимеразная цепная реакция), стандартно применяемого для скрининга инфекций, передающихся половым путем, составляет 95-100%. Как видите, 100% верных результатов не дает даже такой сверхчувствительный метод как ПЦР.
- Возможны ложноотрицательные результаты исследования в связи с наличием ингибиторов (вещества подавляющие реакцию ПЦР) в забираемом материале. Ингибиторами могут выступать моющие вещества (в частности, содержащие лаурил сульфат), некоторые противовирусные препараты, антикоагулянты (например, гепарин), кровь, гнойные выделения, цервикальная слизь, лейкоциты, микробные полисахариды, содержащиеся в моче кристаллы солей, нитриты, ХГЧ.
- Ряд инфекций, относящихся к передаваемым половым путем, являются условно-патогенными, то есть в небольшом количестве живущими в составе нормальной микрофлоры. При этом условно-патогенная флора может вызвать воспаление не только при прямой передаче от партнера, но и являться следствием дисбиотических процессов, вызванных недавним приемом антибиотиков, ослаблением иммунитета и т.д. Состав микрофлоры у мужчин и женщин отличается. С этим обстоятельством связаны часто разные результаты партнеров.
Беременность – это состояние физиологического иммунодефицита. Если у женщины на момент наступления беременности все хорошо, а у вас есть одна из условно-патогенных инфекций, при ослаблении её иммунитета в процессе беременности возможна её передача половым путем с развитием в последующем воспалительного процесса.
Таким образом, имеет смысл обследоваться на следующие инфекции:
- Neisseria gonorrohae
- Trichomonas vaginalis
- Chlamidia trachomatis
- Mycoplasma genitalium
- Mycioplasma hominis
- Ureaplasma urealyticum
- Herpes virus 1 et 2 type
- ВПЧ-инфекция
Сдавать спермограмму или не сдавать спермограмму? Вопрос почти философский, если у вас со здоровьем все в порядке. Рекомендаций обязательно сдавать его этот анализ перед зачатием нет. Обычно его рекомендуют, если на протяжении полугода-года беременность не наступает. Если вы все-таки хотите сделать анализ оплодотворяющей способности спермы, то, чтобы избежать излишних волнений по поводу возможных отклонений от нормы, лучше получить комментарии у специалиста.
Наша рекомендация посетить уролога с результатами спермограммы связана с тем, даже у совершенно здоровых мужчин показатели этого анализа могут иметь очень значительные колебания, которые не могут оказать серьезного влияния на вероятность наступления беременности. Часто не очень существенные изменения трактуются как плохие даже гинекологами, к которым приходят жены мужчин за комментариями. Кроме того, разные лаборатории пользуются разными нормами показателей спермограммы, что также вносит дополнительные трудности в интерпретации результатов.
НО: есть патологии, при которых спермограмму выполнить рекомендуется, так как вероятность получить серьезное снижение показателей довольно высоко. В этом случае вы выиграете время, начав лечение или сразу прибегнув к вспомогательным методам репродукции:
- Крипторхизм (неопущение яичек, является причиной бесплодия в 7,8% случаев). Более вероятны нарушения процесса созревания спермы при двустороннем крипторхизме, даже после вовремя произведенного хирургического низведения яичек.
- Варикоцеле при отсутствии оперативного лечения (расширение вен семенного канатика, причина бесплодия в 15,6%).
- Эндокринная патология (8,9%). Наиболее важное место занимают врожденные генетические синдромы, такие как синдром Кляйнфельтера, синдром Кальмана, синдром Нунан, доминантный вариант поликистоза почек и другие. Оказать влияние на качество спермы может и приобретенная патология таких органов как гипофиз, надпочечники, щитовидная железа.
- Травма яичек.
- Перекрут яичка в детском или взрослом возрасте.
- Орхит (воспаление яичек). Наиболее часто к бесплодию приводит орхит как осложнение.
- Предшествующая лучевая терапия, химиотерапия, прием цитостатиков, анаболиков, недавний прием препаратов тестостерона.
- Опухоли яичек.
- Перенесенная гонорея, осложнившаяся воспалением придатков яичек.
- Хронический бактериальный (!!!) простатит с частыми обострениями, особенно, если есть жалобы на данный момент.
- Тяжелые системные заболевания (цирроз печени, почечная недостаточность), системные аутоиммунные заболевания.
Одновременно со спермограммой нужно сделать и MAR-тест. На сегодняшний день это стандарт обследования фертильности (способности к зачатию). MAR-тест показывает наличие антиспермальных антител. Высокий процент антиспермальных антител является показателем аутоиммунного бесплодия и требует дополнительного обследования. Этот тест необходим, так как, к сожалению, даже при хорошей спермограмме, возможно бесплодие связанное с аутоиммунными реакциями.
Часто возникает вопрос, нужно ли принимать витамины. Если нет особых показаний, мужчина полноценно питается, нет отклонений в результатах спермограммы, то принимать специальные витамины или какие-либо добавки для мужчин, не обязательно. В нашем климате, в периоды, когда ощущается нехватка солнечного света и витаминов и пище, в конце осени – зимой – в начале весны, можно принимать обычные поливитаминные комплексы или витаминные комплексы содержащие, цинк, селен, Л-Карнитин и фруктозу.
Нужно ли опасаться рентгена?
Когда речь заходит о рентгенологическом исследовании, будущая мама боится, что после ее облучения может родиться ребенок с патологиями развития.
Истоки такого убеждения в том, что делящиеся клетки, действительно, очень чувствительны к рентгеновским лучам.
Однако рентген при планировании беременности делают не зародышу на стадии формирования, и к тому же яйцеклетка еще даже не оплодотворена, поэтому, в общем, бояться нечего. Кроме того, допустимая доза облучения составляет около 5 000 микрозиверт в течение года. А доза радиации, полученная, к примеру, при флюорографии, составляет 800 мкЗв.