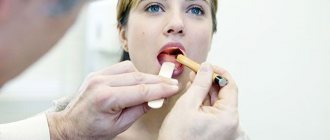
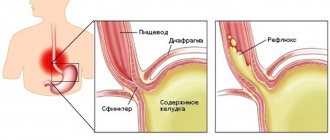
В современной медицине применяются разные методы обследования органов ЖКТ. Самым распространенным считается эндоскопическое направление. Гастроскопия позволяет врачу визуально осматривать пищевод, кишечник и желудок в реальном времени, а также брать образцы тканей для лабораторных исследований. Однако этот метод не безболезненный. Пациенты часто жалуются, что болит горло как после ФГДС, так и во время процедуры.
Проведение ФГДС
Процедура ФГДС длится не более десяти минут. Если нужна биопсия, то понадобится немного больше времени.
Пациента кладут на левый бок, после чего ротовая полость и гортань обрабатывается местным анестетиком для снижения чувствительности.
В рот вкладывается загубник, через который эндоскопист вводит трубку с зондом. Врач аккуратными движениями продвигает ее глубже, осматривая внутренние стенки 12-перстной кишки и желудка. При обнаружении язвы или опухоли он возьмет образец ткани для биопсии. Также он удалит обнаруженные полипы, если это потребуется.
ФГДС – безопасная процедура, но в некоторых случаях вызывает боль. Чаще всего это происходит при язве или раковых опухолях. В этих случаях пациенту рекомендуется провести диагностику под наркозом.
Как проходит реабилитация после септопластики
С развитием технологий септопластика перестала быть дискомфортной. Операция начинается с того, что пациенту вводится наркоз, далее врач эндоскопом, через маленький разрез, входит между листками слизистой и выпрямляет перегородку.
В реабилитационном периоде также были созданы технологии, позволяющие пациенту избежать неприятных ощущений и дышать через нос. Были созданы внутриносовые септальные шины по Рейтеру или сплинты. Они сделаны из мягкого силикона, так как он не причиняет никакого вреда полости носа и безболезненно удаляется из нее. У сплинтов семигранная форма, которая полностью повторяет форму носовой перегородки в месте проведения операции. Суть сплинтов заключается в том, что они держат перегородку по средней линии. После операции, пока пациент под наркозом, пришивается силиконовый сплинт.
Сплинты бывают разной модификации. По форме носа они могут быть, как большими, так и маленькими. Между силиконом сплинта еще может вставляться трубка, через которую пациент может дышать сразу после операции. Септальная шина стоит в носу около 5-7 дней, за это время носовая перегородка принимает свою позицию.
Что делать, если болит горло или желудок после ФГДС
Болезненные ощущения в желудке после гастроскопии при отсутствии язв и опухолей проходят на второй день. При резкой боли достаточно пить обезболивающие средства.
Боль в горле возникает из-за механического повреждения стенок гортани эндоскопом. В этом случае рекомендуется меньше говорить, полоскать горло растворами фурацилина и мирамистина. Также допускается полоскание солевыми растворами.
Болевые ощущения смягчит прием облепихового масла (2-3 раза в день по чайной ложке). В сочетании с заживляющим действием меда это поможет ускорить выздоровление.
Также успешно применяются спреи, эффективные при болях в горле и удобные в использовании. Они обладают комплексным действием – заживляющим, противовоспалительным и антимикробным.
В нашей клинике работают опытные врачи-эндоскописты, которые смогут провести обследование ФГДС безболезненно и без осложнений.
Септальные шины
В последнее время септальные шины или внутриносовые сплинты — это неотъемлемая часть операций на носовой перегородке. При септопластике, риносептоспластике и закрытии перфораций перегородки носа, завершающий этап операции — это установка септальных шин по обе стороны от перегородки носа.
Причиной излюбленности сплинтов у хирургов является ряд преимуществ, которые улучшают результат операции, снижают риски послеоперационных осложнений и ускоряют выздоровление пациента.
Преимущества септальных шин отражены в таблице
| Традиционный метод септопластики | Септопластика с использованием септальных шин | |
| Отделяемое в носу | После операции слизистое отделяемое в носу и остатки крови засыхают. Образуются корки в носовой полости, которые прилипают к слизистой перегородки носа и с трудом удаляются. Также они ухудшают дыхание и вызывают сильный дискомфорт у пациента в послеоперационном периоде | Септальные шины покрывают всю слизистую перегородки носаи не дают возможности образовываться коркам на слизистой перегородки носа. А благодаря тому, что они сделаны из силикона, все патологическое содержимое в носу не находит сцепления и легко смывается при носовом душе. |
| Отек слизистой | После операции слизистая оболочка носа из-за хирургического воздействия начинает отекать и закрывать носовые ходы. Из-за этого пациент не может дышать носом, приходиться дышать ртом, так развивается сухость во рту и т.д. | Силиконовые сплинты не дают слизистой полости носа отекать и смыкаться, так как они очень гибкие и достаточно эластичные. А благодаря специальным каналам у пациента не возникает проблем с дыханием после операции. |
| Спайки в носу | Нередко при повторном визите к врачу, пациенту сообщают об образовании спаек в носу (синехии). Причина спаек в носу в том, что слизистая перегородки носа из-за отека начинает соприкасаться со слизистой боковой (противоположной) стенки носа, в результате чего они слипаются, а пациенту это грозит дополнительной операцией. | Будучи барьером между слизистыми, сплинты помогают избежать данного осложнения. |
| Повторное смещение перегородки после операции | Высокий риск смещения. | Сплинты как гипс, наложенный на переломанную конечность, держат перегородку носа строго по средней линии и дают ей дополнительную опору. Тем самым,сплинты помогают избежать такого осложнения как вторично смещенная перегородка носа. |
| Носовое кровотечение | Частые носовые кровотечения. | Плотно удерживая перегородку носа по средней линии, сплинты сдавливают сосуды и кровь ненакапливается между листками слизистой перегородки носа. Таким образом, частые осложнения, как носовое кровотечение или гематома перегородки носа, с установленными сплинтами, не возникают. |
| Тампонирование | Обязательное тампонирование. Тампоны в носу создают дополнительный дискомфорт. | Удается избежать тампонирования полости носа. За счет этого реабилитационный период для больного протекает легче. Но все же следует помнить, что проводить тампонацию полости носа или нет, решает только хирург в зависимости от обстоятельств после установки сплинтов. |
Контроль проблем с глотанием
Наличие проблем с глотанием называется дисфагией. Ваша лечащая команда поможет вам справиться с дисфагией. Ваша команда включает врачей, медсестер/медбратьев, специалиста по глотанию и клинического врача-диетолога.
Вы будете встречаться со специалистом по глотанию перед началом лечения, а также во время и после него. Этот специалист:
- объяснит, как лечение может повлиять на глотание;
- научит вас выполнять упражнения для растяжки и укрепления мышц, участвующих в глотании;
- будет отслеживать все изменения вашей способности глотать по мере прохождения радиотерапии;
- поможет вам сохранить способность глотать после окончания лечения для предотвращения долговременных или отложенных изменений.
Боль при глотании
Если вы испытываете боль при глотании, ваша лечащая команда даст вам болеутоляющее лекарство, которое поможет вам справиться с болью. Соблюдайте указания вашего врача по приему лекарства. Если оно не помогает, скажите об этом своему врачу или медсестре/медбрату. Существует большое количество разнообразных лекарств, которые могут применяться для устранения такого типа боли.
Аспирация
Если вы испытываете проблемы с глотанием, пища или жидкость могут скапливаться в задней части горла. Это повышает риск аспирации. Признаки аспирации включают:
- кашель при глотании;
- кашель после глотания;
- изменение голоса во время приема пищи или напитков.
При возникновении какого-либо из этих признаков немедленно обратитесь к вашему специалисту по глотанию. Этот специалист оценит изменилась ли ваша способность глотать и может порекомендовать продукты питания и напитки, глотать которые безопасно. Вам также окажут помощь в выполнении упражнений для глотания, которые помогут предотвратить ухудшение вашей способности глотать.
Немедленно позвоните вашему врачу или медсестре/медбрату при появлении у вас какого-либо из следующих симптомов:
- одышка;
- свист при дыхании;
- боль при дыхании;
- кашель с мокротой или слизью;
- температура 100,4 °F (38 °C) или выше.
Это могут быть признаки развития пневмонии или респираторной инфекции.
Тризм
Тризм — это состояние, когда вы не можете открыть рот так широко, как обычно. Тризм может произойти в любое время, сразу после или даже спустя годы после лечения.
Если вы не можете достаточно широко открыть рот, врачу трудно осмотреть ротовую полость. Это может быть связано и с другими проблемами, например:
- орошение полости рта и чистка зубов (гигиена полости рта), что может привести к появлению неприятного запаха изо рта, вызвать кариес и инфекции полости рта;
- жевание и глотание, из-за чего вам может быть сложно есть и пить;
- речь;
- поцелуи;
- установка дыхательной трубки, например, если вам когда-либо понадобится общая анестезия (введение препарата, чтобы вы уснули во время операции или процедуры);
- проведение рутинного лечения зубов.
При возникновении тризма, лечение его очень затруднено. Вот почему важно предотвращать тризм и как можно раньше начинать лечение этого состояния. Ваш специалист по глотанию научит вас выполнять упражнения, которые помогут предотвратить тризм. Также важно соблюдать надлежащую гигиену полости рта и поддерживать правильную осанку.
Вернуться к началу
О нормальном глотании
Рисунок 1. Органы, участвующие в глотании
Вам помогает глотать совместная работа множества мышц и нервов (см. рисунок 1).
Когда вы едите и пьете, пища и жидкость смешиваются с вашей слюной. Слюна размягчает и увлажняет пищу. Пережевывание позволяет измельчить пищу. При пережевывании пища и слюна образуют пищевой комок.
При глотании язык проталкивает пищу к задней стенке ротовой полости. После этого срабатывает рефлекс, и корень языка проталкивает пищу в пищевод. В этот момент гортань смыкается, чтобы предотвратить попадание пищи или жидкости в дыхательные пути (трахею). Затем пища проходит через пищевод и поступает в желудок.
Если мышцы ротовой полости или горла ослаблены, пища и жидкость могут застрять в пищеводе или попасть в дыхательные пути и в легкие. Обе эти ситуации могут быть опасны.
Попадание пищи или жидкости в дыхательные пути либо легкие называется аспирацией. Аспирация может привести к осложнениям, таким как пневмония (инфекция одного или обоих легких) и респираторные инфекции (инфекции, которые поражают нос, горло и дыхательные пути).
Вернуться к началу
Эндотрахеальный наркоз — показания
В пластической хирургии эндотрахеальный наркоз применяется при многих операциях. В качестве примеров можно привести ринопластику, увеличивающую маммопластику, абдоминопластику, мастопексию, круговую подтяжку лица и SMAS-платизмопластику. Липосакция также может проводиться с применением интубационной техники, хотя при малом объеме коррекции может быть выбрана местная анестезия.
Эндотрахеальный наркоз показан при всех продолжительных операциях, сопровождающихся нарушением целостности глубоких тканей, не только кожи. Так можно сформулировать общее правило. Малые оперативные вмешательства чаще проводятся под местной анестезией. Примеры — отопластика при лопоухости, булхорн (разновидность пластики губ) или удаление липомы.
Как проводится эндотрахеальный наркоз?
Подготовка к операции состоит из нескольких этапов. Подготовительный этап — премедикация. До операции пациенту дают успокаивающие средства — транквилизаторы, лекарства с анксиолитическим эффектом. Прием снотворного вечером накануне операции тоже является частью подготовительного этапа. Благодаря премедикации человек подходит к хирургическому вмешательству в спокойной и уравновешенном состоянии.
Непосредственно перед операцией проводится вводный наркоз — внутривенное введение седативных препаратов, которое обеспечивает плавное засыпание до начала интубации. Следующий этап — мышечная релаксация. Когда пациент засыпает, ему вводят небольшую дозу миорелаксантов — препаратов, способствующих расслаблению мышц. Благодаря миорелаксантам снижается тонус мышц гортани и создаются оптимальные условия для введения интубационной трубки.
Четвертый этап — непосредственно введение интубационной трубки и ее подключение к аппарату искусственной вентиляции легких. На данном этапе пациент уже спит и видит сны, и его ничего не беспокоит.
Как снять зубную боль при простуде
Существует сотня способов унять зубную боль, но только десяток методов будет действенен. Среди распространенных вариантов борьбы встречаются:
- нестероидные противовоспалительные средства (НПВС). При простуде люди спасаются Фервексами, Терафлю, Антигриппинами и прочими содержащими парацетамол препаратами. Так почему бы не заменить старый и вредный парацетамол на современный, мягкий и действенный нимесулид или мелоксикам? Оба последних вещества легко сбивают температуру, блокируют болевые ощущения и борются с воспалением;
- местное обезболивание. На ватный тампон наносят новокаин или лидокаин и прикладывают к больной области. Изощренный способ предлагает растолочь 1 таблетку Но-шпы (дротаверина) и насыпать получившийся порошок на пораженную область в полости рта. В обоих случаях обработанная зона немеет на 2-3 часа;
- народные методы. На руке с противоположной стороны находят пульс и привязывают зубчик чеснока. Механизм не ясен, но боль отступает;
- прогревание. Способ действенный, но опасный: гнойные воспаления греть нельзя, т.к. это провоцирует расплавление ферментами гноя окружающих тканей. А сказать о характере воспаления может только врач.
Перечисленные способы — только снятие симптомов, которое сокращает время приступа острой боли, но не лечат зубы.
И последнее. Зубная боль только сначала видится пустяком, — люди сутками терпят ее из-за страха стоматологов, — но она таит в себе множество опасностей, равно как и не вылеченная вовремя простуда. Следите за собой и берегите здоровье. Вы у себя одни!
Москва м. Звездная, Дунайский проспект, 23
Что можно делать после удаления зуба, а что нельзя
- Что делать после удаления зуба
- Что делать после удаления зуба мудрости
- Что нельзя делать
- Что нужно делать
- Что делать после удаления корня зуба
- Ванночки после удаления зуба
- Что делать после удаления зуба у ребенка
- Что делать после удаления зуба с кистой
- После удаления зуба поднялась температура
Удаление зуба – серьезная стоматологическая операция. Восстановительный период после такой процедуры может занять некоторое время и длиться от трех суток до семи дней. Существуют показания и противопоказания к тому, какие меры нужно предпринимать пациенту, чтобы процесс реабилитации прошел как можно быстрее и успешнее. Если с точностью соблюдать рекомендации стоматолога и общие правила послеоперационного периода, можно значительно приблизить момент выздоровления и избежать неприятных или даже опасных осложнений.
Правила поведения во время восстановления после того, как врач вырвал зуб, могут отличаться в зависимости от тяжести проведенной операции, ее вида, общего состояния здоровья пациента, его привычек и возраста. Однако, есть и общие рекомендации, которые актуальны для любой послеоперационной ситуации.
Наука і клінічна практика
Постараюсь рассказать Вам о влиянии наркоза на организм человека, а в частности на головной мозг.
Наркоз – это состояние потери сознания, которое вызывается искусственно и характеризуется своей обратимостью. При наркозе возникает обезболивание, что позволяет применять его в хирургии с целью избавления пациента от страданий, связанных с ощущением физической боли. Состояние наркоза достигается при помощи анестетиков, существует определенная врачебная специализация – анестезиолог, который подбирает оптимальную дозу и комбинацию препаратов исходя из индивидуальных особенностей организма пациента, кроме того имеет значение тип медицинского воздействия. Часто бывает так, что наркоз вызывает опасения у людей в значительной степени больше, нежели сама хирургическая операция. Помимо всего прочего, о наркозе ходит много слухов и кривотолков, некоторые опасаются, что наркоз может послужить причиной летального исхода. Так ли это на самом деле? Как влияет наркоз на организм человека? Опасен ли он, повлияет ли наркоз на дальнейшие проблемы с памятью и познавательные функции человека?
Не хочется никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от врачей, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает 5 лет жизни у человека» или «действует на сердце». Пациенты, которые идут на операции под общей анестезией с удовольствием пишут в различных форумах, как они боятся «общего наркоза», а хор доброжелателей им вторит: «да, да, наркоз – это как немножечко умереть», «у наркоза масса противопоказаний», «может быть аллергический шок!». Такое ощущение, что без обезболивания можно обойтись и следить за соматическим состоянием пациента во время сложнейших и травматичнейших вмешательств не надо. Правда, никто не пишет, что боль весьма и весьма сильно влияет на здоровье, что не всё можно потерпеть.
Большинство из нас знает о наркозе то, что он применяется во время операций в качестве обезболивающего средства, на этом наши знания оканчиваются и начинаются страхи, переживания, домыслы. Общее обезболивание, или наркоз является ограниченным по времени состоянием отсутствия сознания при введении специальных обезболивающих препаратов, в течение этого времени пациенту проводится хирургическая операция, после чего сознание больного восстанавливается. Действия анестезиолога направлены на то, чтобы избавить пациента от боли в момент операции, а также для обеспечения нормального и безболезненного перехода в состояние сознания, с отсутствием у него дискомфорта.
О том, как влияет общий наркоз на организм человека, следует говорить исходя из того, какой именно вид наркоза применяется. Общую анестезию разделяют по нескольким признакам, но мы углубляться не будем опять же, а лишь назовём и характеризуем основные виды, применяемые в практике. На больших операциях на внутренних органах, расположенных выше диафрагмы, которая отделяет полость грудной клетки от брюшной, как правило, применяется наркоз с искусственной вентиляцией лёгких, а, при операциях на сердце, и с искусственным кровообращением. Препараты для наркоза могут вводиться как внутривенно, так и с вдыхаемым воздухом, или же и тем и другим способом. Иногда такой наркоз подкрепляют ещё спинальной (субдуральной) или же эпидуральной анестезией, которые, в свою очередь, могут использоваться самостоятельно. При спинальной анестезии препарат вводится под твёрдую мозговую оболочку в жидкость, омывающую спинной мозг на уровне его сегментов, ответственных за чувствительность в зоне операции. На срок действия анестетика эти сегменты и все те, которые находятся ниже их, становятся нечувствительными к боли, а анестезированные части тела – неподвижными. При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой, на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства. Органы, расположенные ниже места операции могут быть, и не обезболены. Оба вида такой анестезии считаются щадящими: они наименее агрессивны и обладают достоинствами общей и местной анестезии, при этом, практически, не имея их недостатков. Эпидуральная анестезия может быть ещё и продлённой. В этом случае над твёрдой мозговой оболочкой ставится тонкий катетер (трубка) который выводится наружу. Его приклеивают к спине пациента и добавляют туда обезболивающие препараты: такое послеоперационное обезболивание является самым эффективным. Для таких видов обезболивания требуется очень небольшое количество препарата из группы местных анестетиков, до недавнего времени обезболивали лидокаином, но сейчас предложены препараты, действующие более длительно и эффективно в меньших дозах.
Анестезиолог выбирает вид наркоза на основании индивидуальных особенностей оперируемого, выбор зависит от его физического состояния, от того, какая операция проводится, имеет значение даже уровень квалификации хирурга и самого анестезиолога. Для того, чтобы провести одну и ту же операцию разным людям, к ним могут быть применены разные виды обезболивания, для пациента подбирается идеальное сочетание препаратов, что достигается смешением разных препаратов и видов обезболивания. Таким образом, значение специалиста-анестезиолога чрезвычайно трудно переоценить, этот врач обязательно присутствует при всех серьезных операциях.
Люди, перенесшие операцию, а, следовательно, общий наркоз, говорят о следующих симптомах и неприятных моментах после применения к ним обезболивающих препаратов:
Во-первых, возможны нарушения памяти, которые проявляться могут по разному, от малозаметных единичных случаев до регулярных и ярко выраженных, возникших резко.
Во-вторых, после применения наркоза некоторые отмечают нарушения сна, которые могут преследовать даже по прошествии нескольких месяцев после операции.
В-третьих, непосредственно после операции, применение наркоза может вызывать головные боли, галлюцинации, нарушения слуха и речи. Все эти симптомы, как правило, проходят в ближайшие часы после применения наркоза.
И это далеко не полный перечень неприятностей, которые могут быть вызваны применением наркоза, о чем говорят люди, перенесшие это.
Теперь поговорим о влиянии общего наркоза на головной мозг:
Одними из последствий наркоза являются нарушение памяти, снижение внимания, а также ухудшение способности к обучению. Описанные выше расстройства в медицине называются послеоперационной когнитивной (познавательной) дисфункцией. Наблюдающиеся после наркоза нарушения памяти всегда доставляют пациентам много хлопот. Пациентов беспокоит, что произошло после наркоза с их памятью, как долго это будет длиться, что можно предпринять, чтобы облегчить состояние. Как правило, анестезиологи не могут дать чётких ответов на поставленные выше вопросы. Нарушение памяти после наркоза является не таким уж редким осложнением. Большинство исследований, касающихся посленаркозных нарушений памяти, были посвящены операциям на сердце. Было показано, что в течение первой недели после проведенного наркоза нарушения памяти встречаются у 30-80% кардиохирургических пациентов. Пациенты, которым выполнялись не кардиохирургические операции подвержены несколько меньшему риску развития нарушений памяти после наркоза. Так, в первую неделю после наркоза снижение памяти и внимания отмечается у 25% пациентов, а через 3 месяца – у 10% пациентов. Существуют работы, которые показывают, что после перенесенного наркоза когнитивные расстройства могут сохраняться на протяжении года и более.
Учёные не пришли к единому мнению какой вид анестезии оказывает наименьшее влияние на головной мозг. По мнению одних, такие нарушения познавательных функций, как память, внимание и обучаемость, встречаются с одинаковой частотой, как при общей анестезии, так и при регионарных методах обезболивания (спинальной анестезии; эпидуральной анестезии). По заключению других, регионарная анестезия связана с меньшим количеством инцидентов нарушения памяти и внимания.
Нет четкого ответа применительно вредности или безвредности отдельно взятых препаратов для наркоза. Считается, что в развитии нарушений памяти во время наркоза имеют значение резкие сдвиги в доставке кислорода к головному мозгу. При проведении анестезии возможно развитие определенных состояний, с которыми связано развитие временного кислородного голодания коры головного мозга. Эти состояния связаны со значительным падением артериального давления и выраженным снижением содержания кислорода в крови.
Несмотря на то, что причины интеллектуальных посленаркозных нарушений продолжают оставаться неясными, учёные нашли ряд факторов, которые увеличивают риск развития нарушений внимания и памяти после наркоза: пожилой возраст, повторный наркоз, длительная по времени операция, низкий уровень образованности пациента, а также развившиеся после операции инфекционные и дыхательные осложнения.
Для того чтобы не пугать потенциальных пациентов, я как нейрохирург могу сказать, что зачастую, все проблемы с памятью и познавательными функциями обратимы! Существует достаточные арсенал средств для решения этого вопроса, которые в большинстве случаев помогут не привести к развитию осложнений или помогут в максимально быстрые сроки восстановить утраченные функции.
Самое главное, о чем хочу сказать в заключении – конечно всегда оценивается риск проведения анестезии и объема проводимого оперативного вмешательства. Всегда необходимо делать ВЫБОР!
Выбор конечно за Вами, но после объяснения КОМАНДЫ (анестезиолога и хирурга) о развитии возможных за- и против — и о возникновении возможных осложнений.
Под словом КОМАНДА подразумеваю слаженный коллектив (анестезиолога, хирурга, медициских сестер) который работают в одном направлении — во благо пациента с хорошим качеством жизни!
Воздействие на биологические ткани
Когда ионизирующее излучение проникает в клетку, оно вызывает разрыв химических связей в веществах, в результате чего клеточные структуры перестают правильно выполнять свою работу. В клетке нет структур, которые устойчивы к радиации, хотя их восприимчивость к ней отличается, а выраженность изменений зависит от дозы облучения.
Одной из ведущих причин гибели клетки является повреждение генетического аппарата. В одних случаях клетка погибает сразу, в других пытается восстановиться, но повреждение ДНК приводит к тому, что ее потомство после нескольких циклов деления также погибает. Впрочем, если доза облучения оказалась недостаточной для выраженных изменений, клетка полностью восстанавливается спустя 2-6 часов.
Наиболее чувствительны к воздействию радиации те клетки, что находятся в процессе деления. Это позволяет применять радиотерапию в лечении онкологических заболеваний: растущие клетки опухоли более подвержены губительному влиянию облучения, чем здоровые ткани.
Большинство злокачественных новообразований обладают высокой чувствительностью к воздействию радиации, поэтому в странах с развитой медициной более половины онкобольных проходят курс лечения лучевой терапией на том или ином этапе. Процент таких пациентов постепенно увеличивается, поскольку современная медицина позволяет реализовать главный принцип радиотерапии — подать большую дозу облучения в опухоль, предохраняя от повреждения здоровые ткани. Новые методики дистанционной радиотерапии значительно снижают лучевую нагрузку на пациента, обеспечивая лучшую переносимость лечения. Оградить здоровые ткани от ионизирующего облучения на 100% невозможно. Поэтому у некоторых пациентов возможно возникновение тех или иных осложнений после лучевой терапии.