Терапевтические методы лечения периодонтита
Залогом успешного терапевтического лечения, является полная проходимость корневого канала. В этом случае корневой канал может быть надежно запломбирован, что исключит его как источник раздражителей, поддерживающих воспалительный процесс. Однокорневые зубы с хорошо доступными для обработки каналами лечат терапевтически при помощи медикаментов с последующим пломбированием каналов.
Лечение острого процесса
Для острого периодонтита характерны такие симптомы:
- Постоянная сильная ноющая боль в зубе;
- Усиление боли в зубе при накусывании, прикосновении к зубу;
- Ощущение выросшего зуба: пациенту кажется, что зуб выдвинулся из зубной дуги;
- Зуб становится слегка подвижным;
- Развивается отек десны;
- Появляется головная боль, чувство недомогания;
- Температура тела может повыситься до 38°C.
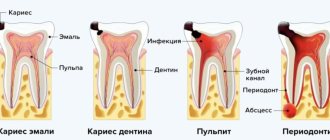
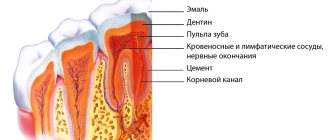
В корневых каналах происходит гибель и разложение пульпы, продукты ее распада вместе с патогенными микроорганизмами проникают через апикальное отверстие в периодонт, вызывая его воспаление и деструкцию. Периодонтит может развиться возле депульпированного зуба из-за неправильного пломбирования корневых каналов. В любом случае целью лечения периодонтита становятся такие задачи:
- Очищение корневых каналов от продуктов распада пульпы.
- Уничтожение патогенной микрофлоры.
- Устранение воспалительного процесса в периодонте.
- Стимуляция процессов регенерации периодонта.
- Сохранение зуба.
Лечение острого периодонтита проводится в несколько посещений, при первом визите к стоматологу выполняются такие действия:
- На первичной консультации: осмотр, необходимые снимки и исследования, составление и согласование плана лечения;
- Анестезия;
- Препарирование и обработка кариозной полости, создание доступа к корневым каналам.
- Удаление пораженной пульпы и продуктов ее распада. Если депульпирование уже было выполнено ранее, каналы распломбируют, чтобы обеспечить доступ к верхушке корня.
- Инструментальная обработка каналов. При помощи инструментов проводят тщательное удаление остатков пульпы, расширяют корневой канал и придают ему форму, удобную для пломбирования.
- Медикаментозная обработка каналов. На каналы воздействуют лекарственными средствами с антибактериальным действием. Корневой канал несколько раз промывают антисептическим раствором, затем в него закладывают ватную турунду с противовоспалительным препаратом, антисептиком или жидким раствором лизоцима, полость зуба изолируют герметической повязкой.
- Установка временной пломбы.
При остром периодонтите обычно не наблюдается значительного скопления экссудата на верхушке корня, поэтому принятых мер вполне достаточно для устранения воспалительного процесса. Если острый периодонтит сопровождается гнойным воспалением, то каналы могут быть оставлены незапломбированными на несколько дней для оттока гноя и проведения антисептических полосканий.
При удовлетворительном состоянии корневых каналов, отсутствии гнойного экссудата и болей каналы пломбируются, ставится временная пломба, затем через несколько дней – постоянная.
Повторный прием назначается через 2-4 дня, пациенту рекомендуется прием обезболивающих препаратов, иногда – антибиотиков. На повторном приеме:
- Удаление временной пломбы повязки и ватной турунды из канала
- При наличии следов гнойных выделений или загрязнения турунды проводится повторная обработка канала растворами ферментов, антисептиков по описанной методике;
- При отсутствии следов выделений на турунде и благоприятном клиническом течении каналы заново подвергаются медикаментозной и инструментальной обработке, промываются антисептиком и высушиваются струей воздуха;
- Иногда, для ускорения восстановительных процессов в периодонте перед пломбированием корневого канала, за верхушку корня выводят биологически активные препараты;
- После осуществляют пломбирование корневых каналов. Пломбировочный материал предотвращает поступление бактерий и их токсинов в периодонт, иногда этого бывает достаточно для ликвидации очага хронического воспаления и восстановления костной ткани;
- При плохо проходимом канале, пломбирование переносят на следующее посещение. В этом случае в канале повторно оставляют турунду с лекарственным веществом, а полость зуба закрывают повязкой.
Применение микроскопа при лечении и обработке каналов позволяет многократно повысить качество этих операций, а значит увеличить длительность прогноза на полученный результат лечения.
В настоящее время, лучшим материалом для пломбирования каналов при лечении периодонтита является гуттаперча. По сравнению с другими материалами гуттаперча имеет следующие преимущества:
- Максимально плотное заполнение канала.
- Надежная герметизация апикального отверстия.
- Способность проникать в дельтовидные разветвления корневых каналов.
- Устойчивость к действию тканевой жидкости.
- Биологическая инертность, отсутствие токсического воздействия на ткани.
- При правильном пломбировании канала гуттаперчей не происходит ее выведения за верхушку зуба, а значит, не травмируется периодонт.
Улучшить качество пломбирования каналов можно, если использовать аппарат инъекционного введения жидкой гуттаперчи (технология 3D обтурации корневых каналов), например, в стоматологии Дентал Мир мы используем аппарат Dentsply Calamus.
Осмотр и первичная обработка канальных полостей зуба
Лечение периодонтита начинается с тщательного обследования пациента стоматологом, после которого специалист назначает больному к прохождению рентгенографию. Снимок поможет поставить диагноз максимально точно, а также детально изучить число зубных каналов, их длину и форму. Далее в область больного зуба делается анестезирующая инъекция, без которой лечение периодонтита может быть весьма болезненным и дискомфортным для пациента процессом.
После того, как препарат подействует врач осуществит нижеперечисленные манипуляции:
- Удалит с больной зубной единицы все ткани, поврежденные кариозным процессом, а также часть здоровых эмали и дентина. Это необходимо для получения доступа к устьям зубных каналов;
- Если зуб ранее не лечился – врач удалит из него воспаленную пульпу. Если терапия единицы с удалением нервов прежде проводилась – проводится распломбировка каналов зуба;
- Расширит каналы зуба ручным способом, применяя для этой цели специализированный инструментарий. После расширения каналы зуба тщательно промываются антибактериальным раствором;
- Заложит в каналы лекарство усиленного антисептического действия.
После закладки антисептика в зубную единицу устанавливается временная пломба, а также специалист досконально консультирует пациента по уходу за ротовой полостью, назначает к приему противовоспалительные препараты и лекарства, понижающие риск возникновения аллергических реакций. В следующий раз врача будет нужно посетить примерно через три дня после завершения первой стадии лечения периодонтита.
Лечение хронического периодонтита
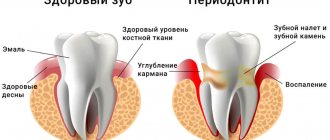
Хронический периодонтит может развиваться в нескольких формах, диагностика некоторых из них затруднена из-за минимального количества жалоб у пациента. Нередко при постановке диагноза острого периодонтита более углубленное обследование показывает обострение хронического процесса. Хроническое воспаление периодонта подтверждается рентгенологическим обследованием: на рентген-снимке виден очаг разрежения костной ткани вокруг верхушки корня зуба.
Клинические проявления хронического периодонтита зависят от формы заболевания. Симптоматика заболевания применим классификацию по Лукомскому:
- Гранулирующий периодонтит вызывает периодические слабые болевые ощущения. В момент обострения этой формы периодонтита часто появляется десневой свищ, через который выходит гнойное содержимое, скопившееся вокруг верхушки корня;
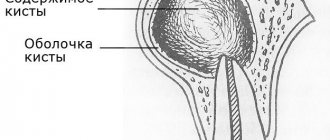
- Гранулематозный периодонтит характеризуется практически бессимптомным течением, пациенты жалуются на неприятные ощущения при накусывании на зуб. На рентгенологическом снимке обнаруживается гранулема вокруг верхушки корня зуба, которая при отсутствии лечения превращается в кисту;
- Фиброзная форма хронического периодонтита сложна для диагностики, так как пациенты не предъявляют никаких жалоб. Рентген выявляет деформацию периодонтальной щели.
Лечение хронического периодонтита сходно с лечением острого периодонтита. После диагностирования и согласования плана лечения осуществляют механическую и антисептическую обработку каналов. Предварительно производят препарирование кариозной полости, удаление пульпы. С внутренних стенок канала удаляют неровности, канал спрямляют, ему придают коническую форму. После окончания мех. обработки каналы многократно промывают антисептиками (преимущественно хлорсодержащими), а затем в каналах оставляют турунды с антисептиками под герметическую повязку. Пациент назначается на следующее посещение.
Отличия лечения хронического периодонтита от острого заключаются в следующем:
- Манипуляции, связанные с медикаментозной обработкой каналов, проводят чаще: до тех пор, пока не исчезнут признаки воспаления. Особенно это касается лечения гранулематозного периодонтита: обработка производится до полного рассасывания гранулемы.
- При заполнении корневого канала лекарственным веществом его вводят в заверхушечное пространство, что способствует снижению воспалительного процесса, рассасыванию и замещению грануляций. В настоящее время исследования показывают, что выводить лекарственные материалы за апекс не нужно.
- После устранения симптомов при обострении хронического периодонтита корневые каналы заполняют пломбировочным материалом на основе гидроксида кальция – это временный материал, при использовании которого достигается несколько целей: гидроксид кальция обладает антибактериальным и противовоспалительным действиями, останавливает дальнейшую резорбцию тканей, стимулирует процессы регенерации. Временное пломбирование гидроксидом кальция выполняют на 3-8 недель, затем материал обновляют; лечение с его помощью может длиться до года.
- Если пациент не предъявляет жалоб, а перкуссия зуба и пальпация десны безболезненны, каналы повторно обрабатывают антисептиками и пломбируют. После этого на зуб накладывают постоянную пломбу.
- При лечении хронического периодонтита активно применяют физиотерапевтические методы: УВЧ, микроволновую терапию, магнитотерапию, дарсонвализацию, электрофорез.
Профилактика
Чтобы не допустить развитие гранулематозного периодонтита необходимо своевременно выявлять и лечить стоматологические заболевания. Для этого надо посещать врача не реже, чем два раза в год, а не только в моменты, когда проблема становится очевидной. Нельзя забывать и о регулярной гигиене полости рта, а также периодической профессиональной чистке зубов, поскольку зубной налет — питательная среда для болезнетворных бактерий, вызывающих различные болезни, в том числе гранулематозный периодонтит.
Лечение периодонтита в одно посещение
За последние десятилетия были усовершенствованы методики лечения хронического периодонтита, это позволило сократить количество посещений до одного.
Показанием к лечению периодонтита в одно посещение является наличие свищевого хода в однокорневом зубе. Через свищ происходит отток гнойных выделений, поэтому пломбирование канала и выведение пломбировочного материала за апикальное отверстие корня зуба не сопровождается обострением воспалительного процесса.
При неэффективности консервативного лечения хронического периодонтита прибегают к хирургическим методам, в частности к таковым относятсяцистэктомия и резекция верхушки корня.
Причины возникновения заболевания
Главная причина развития болезни — хронический воспалительный процесс вследствие запущенной формы пульпита или кариозного поражения. Другими причинами могут быть травмы зубного ряда при механическом воздействии, например, при раскусывании твердых продуктов или во время падения или удара.
Также реакция организма на неправильно составленное медикаментозное лечение и неверно подобранные зубные брекеты также может выражаться воспалением в области десны. Обострение процесса происходит при наличии эндокринных заболеваний, а также при недостатке витаминов и минералов в организме, сниженном иммунитете.
Хирургические методы
Арсенал стоматолога-хирурга при лечении периодонтита включает в себя следующие манипуляции:
- Вскрытие десны – применяется для облегчения оттока гноя, скопившегося на верхушке корня и ставшего причиной образования абсцесса на десне.
- Гемисекция – операция по удалению корня многокорневого зуба, у верхушки которого обнаружен очаг воспаления, при этом одновременно удаляется прилегающая к корню коронковая часть зуба. Каналы остальных корней перед операцией должны быть тщательно пролечены. Лунку, оставшуюся после гемисекции, заполняют костнопластическим материалом, слизистую ушивают. Позже зуб закрывают коронкой.
- Ампутация корня – операция по удалению корня многокорневого зуба, но с сохранением коронковой части.
- Резекция верхушки корня – производится удаление верхушки корня через отверстие, сформированное на наружной поверхности челюсти в области проекции верхушки корня больного зуба. Операция нередко проводится в сочетании с цистэктомией – удалением гранулемы или кисты. Полость, образовавшаяся после их удаления, заполняется остеопластическим материалом. Также выполнение резекции показано, если нет возможности распломбировать канал (при условии, что он на всем протяжении, кроме верхушечной части, тщательно запломбирован).
- Реплантация зуба – сложная операция, которая заключается в удалении зуба и последующем его возвращении в лунку после проведенного кюретажа альвеолы, пломбирования каналов и резекции верхушек (иногда резекцию не проводят). Метод применяется на многокорневых зубах, приживление реплантированного зуба может длиться до 10 недель, все это время должен обеспечиваться покой зубу при помощи шин или кап. Даже при успешном приживлении реплантированный зуб в среднем через пять лет подлежит удалению из-за резорбции корней и потери устойчивости.
- Экстракция зуба – при невозможности применения других методов лечения периодонтита прибегают к удалению зуба. В последующем рекомендуется провести имплантацию – вживление искусственного корня (имплантата) с дальнейшей установкой коронки. Благодаря имплантации сохраняется полноценная жевательная функция, а внешний вид искусственного зуба не отличается от естественного.
Современные методики лечения периодонтита позволяют в большинстве случаев сохранять зуб, но при позднем обращении пациента за стоматологической помощью возможна его потеря. Чтобы избежать неприятных последствий, нужно следить за здоровьем зубов, вовремя проводить профилактическое обследование полости рта и лечение выявленных заболеваний.
Диагностика
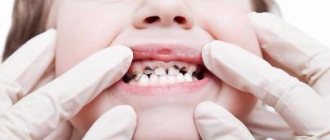
Для того чтобы правильно поставить диагноз и дифференцировать этот вид периодонтита от фиброзного или гранулёматозного, врач-стоматолог проводит визуальный осмотр ротовой полости, который позволяет выявить:
- сильно разрушенную естественную коронку зуба/большую пломбу/искусственную коронку;
- изменение цвета поражённого зуба;
- сообщение между кариозной и зубной полостями;
- несущественную болевую реакцию на перкуссию;
- рыхлость дёсен, на которых после нажатия стоматологическим инструментом образуется углубление.
При визуальном осмотре специалист видит отечность десны, сильное разрушение зуба, изменение цвета эмали. Часто гранулирующий периодонтит наблюдается на зубах с большими пломбами, которые не менялись своевременно. Зондирование патологических кариозных тканей не приводит к болевым ощущениям. При надавливании зондом на пораженную слизистую наблюдается побледнение десны с углублением. Сохраняется углубление на долгий срок. Для точного выявления гранулирующего периодонтита применяется электроодонтодиагностика. Обнаруживается повышение порога чувствительности пульпы до 100-150 мкА. Делается рентгеновский снимок, который показывает деструкцию челюстной кости.
Помимо визуального осмотра проводится рентгенография зуба, которая позволяет выявить разрушение челюстной кости, и электроодонтодиагностика, которая определяет повышение порога возбудимости пульпы.
Возможные осложнения
- Гибель зачатка, если патология распространится до начала минерализации.
- При длительном воспалении – оголение корня временного зуба.
- Изменение в челюсти положения фолликула.
- Местная гипоплазия эмали при инфицировании фолликула в начале минерализации.
- Разрушение перегородки из костной ткани – между периодонтом молочного и зачатком постоянного зубов.
- Фолликулярная киста.
- Задержка прорезывания постоянного зуба.
- Формирование зубочелюстной аномалии вследствие преждевременного удаления молочного.