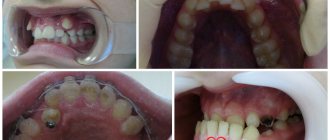
Гайморит при боли в зубах – явление далеко не редкое. Врачи даже выделяют отдельный вид этого заболевания – одонтогенный гайморит, то есть появившийся от воспаления и инфекции преимущественно в корнях зубов. Почему такое происходит? Как с этим бороться? И могут ли, наоборот, заболеть зубы при гайморите?
С точки зрения анатомии и физиологии нет ничего удивительного в том, что инфекция из зуба легко переходит в гайморову пазуху и наоборот. Несмотря на то, что между ними существует анатомический барьер, преодолеть его очень просто. Нарушение его целостности может происходить, как по вине пациента, так и в результате неквалифицированных действий со стороны стоматолога. Тем, не менее, отвечая на вопрос, нужно ли лечить зубы при гайморите, врачи однозначно говорят, что да. Но только у грамотного специалиста под контролем радиовизиографа или рентгена. Лечение зубов лучше проводить вне острой фазы, однако в запущенных случаях может быть показано и срочное хирургическое вмешательство.
Особенности строения
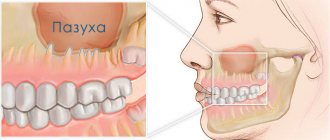
Гайморова (верхнечелюстная, основная) пазуха находится внутри кости верхней челюсти. Она от ротовой полости отграничена при помощи альвеолярного отростка. Он образует дно полости. Объём полости верхней челюсти может быть до десяти кубических сантиметров. У неё есть сообщение с носовой полостью. Внутри полость выстлана слизистой тканью.
Строение имеет особенности, которые помогают её легко повредить:
- Иногда толщина пластинки кости между дном полости корнями зубов не превышает один миллиметр.
- Встречается вариант расположения корня второго и первого моляров, когда они проникают в полость и отграничены от неё только слизистой, которая выстилает пазухи.
- Костная пластинка быстро истончается при воспалительных процессах.
- Небольшая толщина трабекул кости верхней челюсти.
Такие особенности строения обусловливают лёгкое повреждение её стенки, даже когда врачом не нарушено никаких правил и не приложено значительной силы.
Особенности верхнечелюстной пазухи носа
Верхнечелюстная, или гайморова, пазуха – это полость внутри черепа, ограниченная со всех сторон костной тканью. У взрослых людей она довольно объемна, порой достигает 10 см3. Её форма и расположение в костях обуславливают неповторимое произношение, присущее человеку. Полость, резонируя, формирует тембр звука.
Околоносовые пазухи выстланы изнутри тонкой слизистой оболочкой и соединяются с полостью носа тонкими канальцами для отвода слизи и вентиляции. Если отверстия забиваются, развивается воспаление – гайморит.
Известен ряд особенностей, объясняющих возникновение отверстия в дне гайморовых пазух:
- Размеры и толщина стенок, отделяющих верхнечелюстные пазухи от полости рта, индивидуальны у каждого человека. При истонченной кости (толщиной до 1 мм) пазуха с легкостью перфорируется при работе стоматолога. Тому способствует также близость корней передних зубов.
- Случается, корни дальних зубов проникают в область пазухи и отделяются от нее лишь тонкой плёнкой слизистой ткани. Пока зуб здоров, все в порядке. Если же с каналами таких зубов врач начинает производить манипуляции, слизистая прорывается, происходит проникновение.
- Даже здоровая кость способна атрофироваться и стать тонкой и слабой при постоянных заболеваниях пародонта и периодонта. Либо трабекулы верхней челюсти – пластинки, образующие её остов – незначительны от рождения. Такую преграду несложно перфорировать острыми инструментами.
Поэтому нельзя однозначно утверждать, что в развитии осложнения всегда виноват врач.
Что такое перфорация гайморовой пазухи
Образование дефекта гайморовой пазухи – это осложнение при проведении манипуляций на верхней челюсти. Образуется отверстие между полостью рта и основной пазухой. Это может произойти при удалении коренных зубов верхней челюсти (моляров и премоляров) или при протезировании. А также при сложном эндодонтическом лечении корня зуба и удалении кистозных образований. Дефект формируется в месте лунки зуба.
Частые случаи
Перфорации верхнечелюстной пазухи происходят, как правило, в результате работы стоматолога при лечении зубов. Разрывы тканей характерны для следующих ситуаций:
- Удаление зубов.
- Имплантация зубов.
- Эндодонтическая терапия.
- Резекция корня зуба.
Если перфорация произошла при проведении операции по удалению зуба, то это может быть следствием неквалифицированной и чрезмерно грубой работы стоматолога, а также индивидуальных особенностей строения гайморовой пазухи самого пациента. В случае расположения зубных корней непосредственно в пазуховой полости перфорации при удалении моляров практически неизбежны.
Одним из осложнений при проведении эндодонтической терапии также может стать перфорация корня зуба, что в большинстве случаев сопряжено с прободением пазухового дна. Подобная ситуация может произойти в результате чрезмерно сильного расширения корневых каналов, а также при использовании грубой силы при установке штифтов и уплотнения цемента для пломб. В этом случае чаще всего не только корень зуба может находиться в гайморовой пазухе, но и его обломки и частицы материала для пломбирования. А это опасно для пациента.
Когда разрыв происходит при установке имплантата или во время пломбирования корневого канала, а также в результате введения штифтов в корень зуба, это в подавляющем большинстве случаев является терапевтической ошибкой специалиста. Иногда можно обнаружить корни зуба мудрости в гайморовой пазухе.
Причины возникновения перфорации.
Далеко не всегда стоматолог виноват в возникновении этого осложнения. Оно нередко может появиться в силу индивидуальных анатомических особенностей пациента. А также оно может быть обусловлено течением воспалительного процесса в ткани, окружающей корень.
Причины возникновения перфорации могут быть следующими:
- Прободение гайморовой пазухи при удалении зуба возникает чаще всего. Дно её перфорируется при резком удалении зуба с приложением больших усилий.
- У части больных корни верхних зубов внедряются в полость пазухи. При удалении зубов автоматически происходит нарушение целостности костной пластинки. При лечении возможно попадание материала для пломбирования в полость.
- При технически сложном эндодонтическом лечении. При таком виде лечения воспалительный очаг находится глубоко в толще десны или под корнем зуба. Вместо удаления больного зуба, стоматолог пытается его сохранить. В процессе такого вида лечения легко повреждается костная пластинка.
- В процессе установки импланта в кость верхней челюсти с последующим протезированием зуба может быть легко повреждена гайморова полость. Это происходит потому, что имплант похож на шуруп и должен быть ввинчен в кость. При дефектах проведения этой манипуляции или анатомо-топографических особенностях у больного может быть повреждена костная пластинка верхней челюсти (неправильно подобран размер импланта, были дефекты подготовки к имплантированию). Врач не учитывает перед постановкой импланта то, что при удалении зуба толщина костной пластинки быстро уменьшается.
- Прободение может произойти при хроническом воспалении тканей окружающих зуб (периодонтит). При этой патологии костная пластинка расслаивается и становится тонкой. Если в такой ситуации приходится удалять зуб, перфорация возникает практически всегда.
- Проведение манипуляции по удалению ретинированного зуба из гайморовой полости.
- Часто бывает перфорация при проведении процедуры резекции корня зуба. Необходимость в этой манипуляции возникает при экстракции корня с нагноившейся кистой.
Одонтогенный синусит — заболевание, находящееся в области интересов двух медицинских специальностей — оториноларингологии и стоматологии, в связи с чем возникают проблемы в тактике лечения пациентов. С одонтогенным синуситом в своей практике сталкивается каждый оториноларинголог. К настоящему времени, несмотря на значительный прогресс в лечении патологии зубочелюстной системы, число пациентов с одонтогенными синуситами не только не уменьшается, но и неуклонно растет [6]. В соответствии с данными статистики, частота выявления больных с одонтогенными синуситами составляет от 3 до 25% среди пациентов оториноларингологических и стоматологических лечебных учреждений [5].
Согласно классификации А.В. Бускиной и В.Х. Гербера [1], одонтогенные верхнечелюстные синуситы подразделяются на:
— Перфоративные. Вследствие экстракции зубов возникает сообщение верхнечелюстной пазухи с полостью рта и развивается воспалительный процесс.
— Неперфоративные. Вызывают:
— кариозные зубы верхней челюсти и хронический периодонтит больших и малых коренных зубов верхней челюсти;
— прикорневые кисты и гранулемы;
— пародонтоз;
инородные тела верхнечелюстной пазухи (пломбировочный материал, корень зуба, в том числе дистопированный и ретинированный).
Ретинированный зуб достаточно редко встречается в практике. Ретенция зуба — это аномалия развития зубочелюстной системы, при которой нормально или неправильно развитый зуб не прорезался в соответствующее время в строго определенном месте в альвеолярном отростке. В тех случаях, когда зуб значительно смещается, занимая аномальное положение, и может прорезаться в верхнечелюстную пазуху, полость носа, глазницу, такой патологический процесс называется дистопией. Сочетание ретенции с дистопией называется «заблудившийся» зуб [4]. Ретенция с дистопией может наблюдаться как с молочными, так и с постоянными зубами, постоянные зубы могут быть комплектными и сверхкомплектными. Нахождение ретинированного зуба в полости верхнечелюстной пазухи встречается очень редко и часто выявляется случайно. Еще реже в полости верхнечелюстной пазухи обнаруживается «заблудившийся» сверхкомплектный зуб.
Учитывая практическую значимость и недостаточность литературных публикаций на эту тему, мы сочли необходимым поделиться своим наблюдением. Отличительной его особенностью является наблюдаемая нами, так называемая одонториногенная форма синусита, выделяемая рядом авторов [2]. Наиболее частой причиной одонториногенной формы являются инородные тела верхнечелюстного синуса. У таких пациентов анатомические изменения в полости носа (искривление перегородки носа, гипертрофия раковин, полипы носа и др.), нарушая ее архитектонику, усугубляют течение одонтогенного синусита и становятся составляющей патогенеза воспалительного процесса. При одонториногенном синусите имеются изменения всех стенок верхнечелюстной пазухи с утолщением или полипозными изменениями слизистой оболочки, в отличие от одонтогенных, при которых в основном изменения имеются в нижней и передней стенках и в меньшей степени воспалительный процесс распространяется на другие околоносовые пазухи. Особенность нашего наблюдения заключается в том, что у пациентки имелись анатомические дефекты в структуре остиомеатального комплекса и костная деформация стенок верхнечелюстной пазухи (рис. 1).
Рисунок 1. Компьютерная томография, коронарная проекция. Эктопированный зуб и костный шип над ним. Смещение латеральной стенки среднего носового хода и средней раковины. Большая
bulla aetmoidalis.
Гиперплазия слизистой оболочки верхнечелюстной пазухи и решетчатого лабиринта.
Пациентка Л. 30 лет изначально жалоб со стороны ЛОР-органов не предъявляла. В феврале 2012 г. пациентка обратилась к врачу-стоматологу в связи с воспалительным процессом в области десны на верхней челюсти справа. При рентгенологическом исследовании в проекции больших моляров справа на верхней челюсти в области гайморовой пазухи визуализируется ретинированный и дистопированный третий большой моляр. Пациентке была рекомендована консультация оториноларинголога, назначено лечение — полоскание полости рта раствором пищевой соды. В связи с тем, что пациентка кормила грудью ребенка, системные антибактериальные препараты не назначались. В течение нескольких дней была отмечена положительная динамика. В июне 2012 г. пациентка отметила выделения из носа слизистого характера. В течение 10 дней самостоятельно пользовалась сосудосуживающими каплями, промывала нос солевыми растворами без положительной динамики. Пациентка стала отмечать сильную головную боль, общую слабость, недомогание, выделения из носа слизисто-гнойного характера, в связи с чем обратилась к оториноларингологу. Был поставлен диагноз: острый верхнечелюстной синусит; назначено лечение: промывание носа солевыми растворами, спрей в нос изофра, эреспал, курс системной антибиотикотерапии (Флемоксин Солютаб). В течение недели отмечена положительная динамика. В июле 2012 г. пациентку стали беспокоить дискомфорт в области правого глаза, выделения из носа, боли в области лба. Было назначено консервативное лечение, после которого пациентка отметила отсутствие болей, но остались выделения из носа и стекание гноя по задней стенке глотки. При повторной консультации оториноларинголога было рекомендовано проведение компьютерной томограммы околоносовых пазух. На серии компьютерных томограмм околоносовых пазух носа обнаружены затемнения верхнечелюстной, лобной, решетчатой пазух справа. В верхнечелюстной пазухе справа визуализируется ретинированный и дистопированный третий большой моляр, над которым обнаружен костный шип из латеральной стенки верхнечелюстной пазухи, который разделяет пазуху на 2 этажа и касается медиальной стенки пазухи. Зуб прилежит к задней стенке верхнечелюстной пазухи, где визуализируется костный дефект (рис. 2).
Рисунок 2. Компьютерная томография ОНП, коронарная и аксиальные проекции. Тотальное затемнение правой верхнечелюстной пазухи, а также клеток решетчатого лабиринта справа. На срезах аксиальной проекции видно, что зуб расположен в задней стенке правой верхнечелюстной пазухи.
Пациентке было рекомендовано плановое хирургическое лечение, в связи с чем 03.12.2012 она была госпитализирована в ЛОР-отделение ЦКБ Гражданской Авиации. На момент госпитализации пациентку беспокоили выделения из носа слизисто-гнойного характера, стекание гноя по задней стенке глотки, затруднение носового дыхания, неприятные ощущения в проекции правой верхнечелюстной пазухи. Пациентка обследована амбулаторно, подготовлена к плановой операции. Аллергологический анамнез не отягощен.
Общее состояние при поступлении удовлетворительное. Форма носа правильная, пальпация безболезненная, преддверие носа не изменено. Носовое дыхание затруднено, справа больше, обоняние сохранено. Носовая перегородка незначительно искривлена влево в виде гребня. Нижние носовые раковины отечные, после анемизации не сокращаются. Носовые ходы сужены, слизистая оболочка умеренно гиперемирована, влажная. При эндоскопическом осмотре носа и носоглотки визуализируется дорожка гноя с заднего конца средней носовой раковины справа. Слизистая оболочка полости рта бледно-розовая, язык чистый, влажный. Мягкое небо подвижно, симметрично. Полость рта санирована. Небные миндалины без изменений, лакуны и поверхности миндалин без особенностей. Голосовые складки серые, при фонации смыкаются полностью. Барабанные перепонки серые, опознавательные знаки четкие.
04.12.2012 под эндотрахельным наркозом эндоскопом 0-градусов осмотрена правая половина носа. Визуализируются: гипертрофированная нижняя носовая раковина; средняя носовая раковина, передний конец которой полипозно изменен. Средняя носовая раковина смещена латерально. Слизистая оболочка крючковидного отростка резко гипертрофирована. Естественное соустье не визуализируется. При зондировании латеральной стенки носовой полости изогнутой ложкой под давлением выделился гной сливкообразной консистенции. С помощью обратного выкусывателя удален нижний край крючковидного отростка. В области соустья верхнечелюстной пазухи справа визуализируется полипозная ткань (отправлена на гистологическое исследование). С помощью щипцов Блексли и шейвера произведено расширение соустья верхнечелюстной пазухи справа. Изогнутая насадка шейвера при введении в верхнечелюстную пазуху наталкивается на плотное препятствие. Вскрыты передние клетки решетчатого лабиринта справа с помощью шейвера. Костные перемычки между клетками отсутствуют. Расширен лобный карман. При обзоре верхнечелюстной пазухи 0- и 30-градусным эндоскопом визуализируется полипозно-измененная слизистая оболочка, выполняющая всю полость пазухи, при зондировании отсосом от области естественного соустья до задне-латеральной стенки пазухи прощупывается образование костной плотности. В области собачьей ямки справа произведен вертикальный разрез слизистой оболочки до кости, далее осуществлен доступ к правой гайморовой пазухе с помощью бора. Полость пазухи заполнена полипозно-измененной слизистой оболочкой, гноем, густой слизью. Полипозно-измененная слизистая оболочка удалена шейвером, после чего стало обозримо костное образование в виде костного шипа, который делит пазуху на два этажа. Оба этажа заполнены полипами и гноем. С помощью долота образование отделено от стенок пазухи и удалено. На нижней стенке верхнечелюстной пазухи стала обозрима коронка дистопированного и ретинированного третьего большого моляра. С помощью щипцов Блексли и костной ложки зуб удален (рис. 3).
Рисунок 3. Удаленный эктопированный зуб и костный шип.
В области задней стенки визуализируется костный дефект. Из удаленного фрагмента костного шипа бором сформирован трансплантат и уложен на дефект задней стенки верхнечелюстной пазухи, укрыт биомембраной. Полость пазухи выполнена фрагментами рассасывающейся губки «Назопор».
Шейвером произведено удаление гипертрофированных задних концов нижних носовых раковин с двух сторон.
Скальпелем и отсосом-распатором произведена подслизистая вазотомия нижних носовых раковин. Передняя тампонада носа эластичными тампонами.
Послеоперационный период протекал без особенностей. С целью рассасывания инфильтрата в области передней стенки верхнечелюстной пазухи назначены мазевые аппликации с мазью «Траумель С». Ежедневно проводился носовой душ, двукратный туалет полости носа с помощью лечебной эндоскопии. Верхнечелюстная пазуха не промывалась, так как после операции вся пазуха была заполнена рассасывающейся губкой «Назопор», которая позволяет избежать скопления кровяных сгустков в послеоперационном периоде. Кровяной сгусток в верхнечелюстной пазухе в послеоперационном периоде после эндоскопической гайморотомии приносит следующие проблемы: неприятные ощущения, тяжесть в области проекции пазухи, лихорадку, возможность присоединения бактериального воспаления. Скопление кровяного сгустка именно в верхнечелюстной пазухе происходит из-за более высокого расположения ее естественного соустья по отношению к дну. Обычно хирурги FESS промывают оперированные верхнечелюстные пазухи 1 или 2 раза. В нашем случае мы воспользовались современным дорогим материалом, который позволил нам не промывать послеоперационную полость, так как в этом не было необходимости. Болевой синдром у пациентки отсутствует. Носовое дыхание восстановилось. Пациентка выписана после операции на 3-и сутки в удовлетворительном состоянии. В течение амбулаторного наблюдения проводился тщательный уход за расширенным естественным соустьем верхнечелюстной пазухи с использованием лечебной эндоскопии. Пациентка быстро реабилитировалась и вернулась к обычному образу жизни.
Использование комбинированного подхода к верхнечелюстной пазухе (через ее переднюю стенку и естественное соустье) дает большие возможности для хирурга, владеющего технологией FESS при хирургическом лечении одонтогенного синусита, в том числе и в ситуациях, связанных с ретинированными зубами.
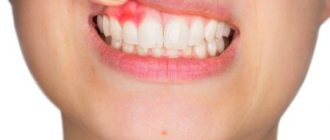
Симптомы перфорации пазухи верхней челюсти
Как проявляется перфорирование гайморовой пазухи. Существуют специфические симптомы, когда это происходит.
Признаки перфорации:
- Кровотечение из лунки зуба с включением пузырьков воздуха. При выдохе через нос численность пузырьков возрастёт.
- При перфорации, кровотечение бывает не только из зубной лунки. Оно может быть из носового хода, который близок к пазухе.
- Больной говорит «в нос» или гнусавит.
- Затем возникает ощущение свободного прохождения воздуха через зубную лунку.
- Больной иногда отмечает распирание и чувство тяжести в области средней трети лица со стороны поражения.
Если прободение не было распознано сразу, и лечение не проводилось, то к предыдущей клинике присоединяются симптомы гайморита.
Гайморит проявляется:
- Повышается температура тела.
- Усиливается ощущение распирания в проекции гайморовой пазухи.
- Носовое дыхание затруднено.
- Слизистая носа на стороне поражения отёчна.
- Нарастает общая слабость.
- Ломящая боль в носовой области.
- Гнойное отделяемое из носового хода на той стороне, где была манипуляция.
Решение проблемы
После консилиума врачей стоматологов (хирурга, ортопеда и терапевта) был принят следующий план лечения:
- снятие всей протезной конструкции (!), удаление 14, 26, 27 зубов с ликвидацией инфекционного очага.
- во второй этап (ориентировочно через месяц) пластика кости в области образовавшегося дефекта
- третьим этапом (ориентировочно через 3 месяца) имплантация искусственных корней на месте 24, 25, 26, 27 зубов
- ещё спустя 3 месяца установка коронок на эти импланты.
В этот период пациент будет носить временный протез, замещающий отсутствующие зубы и проходить терапевтическое зубосохраняющее лечение 37, 47, 13 зубов.
После изложения этой информации вся бригада врачей присутствовала при очень печальной сцене – взрослый солидный мужчина почти плача рассказывал о том, что всего 2 года назад в течении трёх месяцев он занимался лечением своих зубов, потратил на 15 коронок 120 тысяч рублей, а сейчас обнаружилось, что его проблема не только не решена, но и усугубилась, требует новых физических и моральных усилий и новых финансовых затрат. После того как первый шок прошёл он задал нам справедливый вопрос: почему возникли такие осложнения?
Методы определения перфорации
Выявить эту патологию можно только на основании характерной клиники. Если есть сомнения, выполняется полный спектр диагностических манипуляций, включая инструментальные методы.
Чтобы диагностировать дефект костной пластинки, для последующего его устранения, необходимо при осмотре пациента выполнить манипуляции:
- Тщательно осмотреть зубную лунку, после того как удалили корень зуба.
- Выполнить зондирование её дна.
- Попросить пациента зажать нос и выдохнуть через нос. Воздух выйдет в рот через зубную лунку.
- Если пациент надувает щёки, воздух проходит в носовую полость. Но этот приём может спровоцировать воспаление пазухи, его нельзя часто применять.
Инструментальные методы диагностики включают:
- зондирование зубной и канала перфорации при помощи тонкого зонда;
- компьютерная томография;
- рентгенография, на снимках можно увидеть дефект и инородные тела;
- общий анализ крови.
Диагностика
Диагностика перфорации дна верхнечелюстной пазухи при удалении зуба основывается на типичной клинической картине. В сомнительных случаях, а также при подозрении на такое осложнение при проведении имплантации либо эндодонтических манипуляциях необходимо использование инструментальных методов диагностики:
- Зондирование лунки удаленного зуба либо перфоративного канала тонким зондом. Это позволяет определить, что в ране отсутствует костное дно. При этом инструмент свободно проходит через мягкие ткани и не встречает на своем пути препятствий.
- Рентгенография области пазух. На снимках в таком случае можно обнаружить как затемнение полости вследствие скопления в ней крови, так и обломки зубных корней, импланты либо пломбировочный материал. Иногда целесообразно проведение рентгенографии с конрастированием, когда контрастное вещество вводится в полость через перфорационный свищ.
- Компьютерная томография, которая позволяет определить перфорации и наличие инородных тел в пазухе с максимальной точностью.
- При подозрении на застарелые перфорации проводятся общеклинические анализы крови, результат которых может свидетельствовать о наличии в организме активного очага инфекции.
Лечение перфорации пазухи при удалении зуба
Тактика ведения больного при перфорации зависит в первую очередь от состояния самой пазухи и времени выявления этого дефекта. Лечить этот дефект должен только квалифицированный специалист.
Лечение перфорации основной пазухи верхней челюсти имеет задачи:
- Закрытие дефекта.
- Предупредить процесс воспаления в пазухе.
- Назначить лечение, если есть воспаление.
- Если есть инородные частицы, то они должны быть извлечены.
Если перфорация была сразу же замечена и признаков инфицирования нет, то лечебные мероприятия следующие:
- Сохранение сгустка крови в зубной лунке.
- Провести мероприятия по предупреждению его инфицирования (наложение тампона с раствором йода).
- Наложить швы на десну, при необходимости.
- Лечение проводится, пока не вырастут грануляции и не будет закрыт дефект.
- Тампон из лунки не извлекают.
- Если дефект не закрывается самостоятельно, его закрывают пластиковой пластиной. Её фиксируют к зубам.
- Назначение курса лекарственной терапии, направленного на противодействие воспалению.
Если перфорация осложнена разрывом десны и пенетрацией инородных частиц в мягкие ткани, окружающие лунку зуба, выполняют пластическое закрытие дефекта в этот же день. Или через некоторое время, когда будет уверенность, что ткани будут держать швы. Перед этим удаляют все инородные тела и иссекают участки, подвергшиеся некрозу. Манипуляцию выполняют под рентген контролем, чтобы удостовериться, что там нет инородного тела. Если произошло проникновение в полость инородного тела, то необходимо делать операцию в условиях стационара.
Этапы операции:
- Вскрытие основной пазухи верхней челюсти.
- Удаление зуба из гайморовой пазухи (его обломков) и иных инородных тел.
- Иссечение некротических участков.
- Закрытие дефекта.
Как мы лечим
Лечение проводится только комплексное и стремится к проведению в одно посещение, одномоментно:
- Гигиеническая чистка и стоматологическое лечение Готовим полость рта к стерильной хирургической работе. Перелечиваем скомпрометированные корни. Операции проводятся только в санированной полости рта во избежание повторного инфицирования.
- Операция Проводится в хирургическом отделении при соблюдении всех условий стерильных оперблоков. Ультразвуком убираются воспалительные процессы, удаляются корни, спровоцировавшие, либо поддерживающие воспаление, устраняются все воспалительные элементы, удаляются кисты, полипы, мукоцеле, инородные тела.
- Ортопедия Фиксируются временные коронки или любые другие ортопедические элементы, маскирующие проведенные работы. Делаем все, чтобы не отправить пациента домой без зубов!
Мы не приветствуем радикальную и карательную хирургию!
Будьте уверены в том, что после операции мы никогда не задержим Вас в стационаре без крайней необходимости.
Левин Дмитрий Валерьевич Главный врач и основатель ЦПС «Доктор Левин»
Последствия перфорации гайморовых пазух
Если не замечено наличие дефекта и больной, несмотря на симптомы, не обращается к врачу, это грозит наступлением серьёзных и опасных для здоровья последствий.
Возможные последствия:
- Выраженная воспалительная реакция.
- Формирование остеомиелита.
- Генерализация инфекции.
- Развитие абсцесса и флегмоны.
- Выпадение здоровых зубов в зоне свища.
- Хронический синусит.
- Менингит.
- Энцефалит.
- Тромбоз кавернозного синуса.
Чтобы избежать формирования осложнений пациент при любом неблагополучии после удаления зуба должен посетить стоматолога.
Возможные осложнения
Поскольку воспаление гайморовых пазух из-за зубов происходит очень часто, то при перфорации симптоматика значительно усиливается.
- После удаления верхнего зуба развивается гайморит, а затем и остеомиелит верхней челюсти.
- Воспаление распространяется и на другие синусы и придаточные пазухи носа.
- Зубы, расположенные в зоне перфорации, начинают шататься и выпадать.
- Развивается системная инфекция. Возможно образование флегмон и абсцессов. Не исключены менингит и менингоэнцефалит.
В случае перфорации дна гайморовой пазухи самолечение недопустимо. Необходимо как можно скорее обратиться к врачу!
Застарелая перфорация пазух
При несвоевременном обнаружении и ликвидации дефекта острое воспаление утихнет. В течение месяца у пациента образуется свищ. Он соединяет поверхность десны и полость пазухи. Присоединяются признаки хронического воспалительного процесса. Это будет являться тяжелым осложнением.
У больного есть жалобы:
- Наличие тупых болей в верхней части щеки, постоянного характера. Они иррадиируют в область глаза и височную область.
- Ощущение заложенности носа с одной стороны.
- Отделение гноя из носа и из свищевого отверстия на верхней челюсти.
- Припухлость средней трети лица на стороне поражения.
- Движение воздуха через дефект.
- Трудности при разговоре.
- Попадание жидкости изо рта в нос.
Терапия застарелых процессов сопряжена со значительными трудностями. Больным показано оперативное лечение в стационаре.
Этапы операции:
- Вскрытие основной пазухи верхней челюсти.
- Извлечение инородных тел.
- Иссечение некротических участков и грануляций.
- Иссечение тканей, формирующих свищ.
- Закрытие дефекта.
После проведённой операции в обязательном порядке назначается лекарственная терапия с применение антибиотиков, противовоспалительных и противоотёчных препаратов курсом две недели.
Классификация и проявления патологии
По продолжительности заболевания:
- острый — не более трех недель;
- подострый — продолжительность болезни до 6 недель;
- хронический — заболевание длится более 6 недель.
В зависимости от локализации воспаления:
- патология слева;
- патология справа;
- двусторонняя патология.
При развитии патологии из-за удаленного зуба чаще всего развивается односторонний синусит, но при отсутствии лечения инфекция может распространиться на обе стороны.
Проявляется заболевание в любом случае одинаковыми симптомами, но при острой патологии они более выражены:
- заложенность носа;
- обильный слизистый или гнойный насморк;
- боль со стороны удаленного зуба (локализуется в щеке или под глазом);
- пульсирующая головная боль;
- болезненность при постукивании по скулам;
- лихорадка;
- синдром общей интоксикации — лихорадка, озноб, слабость
Отличительной чертой одонтогенного гайморита является связь с проведением ранее стоматологических манипуляций.
Преимущества лечения в нашей клинике
Подводя итоги можно понять, что получить дефект перегородки полости верхней челюсти очень легко. Это зависит как от действий стоматолога, так и от индивидуальных анатомических особенностей пациента.
Обращаясь за лечением в нашу клинику в Москве, вы можете быть уверены, что таких осложнений у вас гарантированно не будет. У нас проводят профилактику осложнений.
Для этого у нас назначают обязательный комплекс профилактических мероприятий по их предотвращению:
- Мы проводим полное обследование больных перед проведением всех стоматологических манипуляций.
- Выполняем исчерпывающую оценку анатомо-топографических особенностей пациента.
- Мы соблюдаем все этапы стоматологических манипуляций.
Вы останетесь довольны качеством стоматологических услуг, если обратитесь к нам в клинику. В нашей клинике есть самое современное оборудование на уровне стандартов лучших европейских и американских стоматологических клиник. Мы можем предложить вам полный спектр всех диагностических процедур в одном месте. Наши врачи прошли обучение в ведущих мировых центрах стоматологии и владеют новейшими методиками лечения и протезирования. Мы поможем даже в самых сложных случаях. Мы разрабатываем индивидуальный курс лечения с учетом всех особенностей больного. Мы используем только проверенные методики лечения и материалы самого высокого качества. Наша клиника сделала доступными самые высококачественные стоматологические услуги. С полным спектром наших возможностей по лечению и диагностике вы можете ознакомиться на нашем сайте.
Реабилитация после гайморотомии
В периоде после операции больному может пригодиться тампонада для оперированной стороны в течение 8-24 часов. После эндоскопической гайморотомии бывает достаточно приема обезболивающих препаратов по назначенной лечащим врачом схеме.
Необходимо поддерживать гигиену полости рта: чистить зубы, полоскать горло антисептиками и выполнять все консультации Вашего лечащего врача.
Изучив отзывы о гайморотомии, Вы сможете понять, подходит ли Вам гайморотомия. Цена зависит от выбора операции.