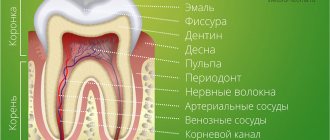
Как инфекция в зубе вызывает утолщение слизистой оболочки гайморовой пазухи?
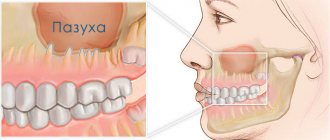
Верхушки корней зубов находятся под Шнейдеровой мембраной, то есть под слизистой оболочкой, которая выстилает дно гайморовой пазухи.
Это нормальное анатомическое строение пазухи – когда в ней расположены верхушки зубов. У кого-то там находятся верхушки четвертого, пятого, шестого, седьмого. У кого-то только шестого. У кого-то шестого и пятого. Но, так или иначе, они там почти всегда есть.
Когда зуб поражается кариесом, инфекция по дентинным канальцам проникает в пульпарную камеру. Через нее инфицирование медленно идет дальше по кровеносным и лимфатическим сосудам в периодонт зуба.
Из периодонта прямо под слизистую оболочку пазухи выходят пульпарные микрососуды, и она со временем начинает реагировать воспалением.
Клетки иммунной системы, отвечающие за защиту от инфекции, инициируют хроническое воспаление. И слизистая постепенно утолщается. Это раздражение происходит постоянно.
Инфекция от кариозного процесса, которая таким образом сдерживается иммуноцитами, вызывает постепенное перерождение строения оболочки пазухи в виде полипов и кист.
Как проходит лечение
Мы с уважением относимся к личному времени пациента, стремимся провести все мероприятия комплексно, в один день:
- Профессиональная гигиена Подготовка полости рта для обеспечения стерильности при хирургической операции во избежание вторичного инфицирования пазухи
- Операция по устранению воспаления Выполняется во сне, метод доступа к пазухе выбирается в зависимости от расположения инородного тела, наличия новообразований
- Временное протезирование Если причинный зуб пришлось удалить, для маскировки дефекта устанавливается временная коронка или иммедиат-протез
Хирургические операции в нашем Центре выполняются в седации. Пациент ничего не чувствует, исключены страхи и переживания. Седативные препараты погружают в контролируемый медикаментозный сон без провала в бессознательное состояние — это не общий наркоз! Не содержат токсичных компонентов, действуют мягко, сохраняя рефлексы. Аппарат искусственной вентиляции легких не подключается, госпитализация не требуется.
Завершает хирургическое вмешательство обязательное КТ-обследование, необходимое для оценивания качества выполненных работ.
Через 10-14 дней пациент приглашается в клинику для снятия швов и контрольного КТ-снимка. Составляется график профессиональных осмотров.
Может ли стоматолог диагностировать гайморит?
В случае пульпита пациент, наконец, приходит к стоматологу. Доктор пломбирует каналы, удаляет нерв, но часть инфекции все равно остается в апикальной дельте – ведь она уже давно туда проникла!
Апикальная дельта – это разветвление на верхушках корней, которое никогда невозможно адекватно простерилизовать. А если зуб много корневой, то, естественно, вся система корневых каналов – единая, как корень одного дерева.
Поэтому если инфекция попала в зуб, она уже находится внутри.
И нормально, что организм с ней борется, и пазуха слизистой начинает утолщаться. В процессе у кого-то образуется гранулёма, у кого-то – кисты. Но кисты – это изменения периодонта, а сама по себе оболочка слизистой начинает утолщаться, перерождаться.
Иногда бывает, что образуются полипы – шарообразные утолщения на ножке. Может возникнуть гипертрофия цилиндрического эпителия. То есть в результате хронического воспаления образуется его много-много слоев.
Стоматолог может провести компьютерную томографию, но по ней можно идентифицировать лишь изменения слизистой в объеме – просто установить наличие этого факта.
А что там конкретно произошло может сказать лишь отоларинголог. Для этого нужно провести эндоскопическое исследование.
Но в большинстве случаев все же именно стоматолог является первым врачом, обнаружившим на КТ гайморит.
Когда человек по разным симптомам понимает, что у него есть воспаление в пазухе, он также узнаёт об этом от стоматолога.
Проблемы после прокола
Верхние зубы часто начинают «ныть» после процедуры прокола и промывания пазухи. Ситуация может быть вполне нормальной, так как зубные корни таким образом проявляют реакцию на антисептическое средство, которое заливают в полость для устранения патогенных микроорганизмов. После процедуры прокола может появиться отечность, которая давит на тройничный нерв. Болезненные ощущения в зубах могут быть не связаны с проколом. Необходимо проверить, не является ли больной зуб причиной невылеченного гайморита. К гнойным синуситам часто приводит невылеченный кариес.
Гайморит или зуб – что лечить в первую очередь?
Многие отоларингологи в этом случае назначают удаление зуба.
В нашей клинике мы сотрудничаем со специалистами, которые лечат одонтогенные гаймориты или помогают пациенту подготовить слизистую пазухи для проведения синус-лифтинга.
Конечно, не всегда возможно протезировать и перелечить зуб с очагом инфекции в периодонте на верхней челюсти. Поэтому часто такие зубы все же подлежат удалению.
Операция по удалению зуба – это большой очаг раздражения для организма, для иммунной системы. После нее необходимо выждать 4-6 месяцев, пока восстановиться пористая костная ткань альвеол.
При этом назначается консервативная противоспалительная терапия, антибиотики, активное обильное промывание носовых пазух. Лечение длится около месяца после удаления зуба.
Если по КТ и диагностике на зубе был выявлен очаг инфекции (киста или гранулема), то сразу после удаления начинается лечение одонтогенного хронического гайморита. Тогда шанс уменьшить воспалительные изменения в слизистой достаточно высок.
В противном случае пациент рискует получить большие разрастания, которые иногда занимают больше половины высоты пазухи.
Это проявляется заложенностью носа, потому что, когда у нас ОРВИ, слизистая носа сильно отекает. А слизистая носа у нас точно такая же, как и в пазухе: тот же самый цилиндрический эпителий. Он отекает очень сильно, когда он изначально, в результате постоянного раздражения инфекции уже разросся больше чем на половину.
В этом случае та половина носа, которая заложена больше, будет является индикатором того, чтобы проверить, что же там с зубами на той же половине челюсти.
Подстелить соломки
Оценить риск развития одонтогенного гайморита сегодня несложно. Формально это результат близкого прилегания гайморовой пазухи к апексам – верхушкам корней верхних зубов жевательной группы. Поэтому простое и эффективное средство диагностики – панорамный снимок челюсти. Врач получит до 90% информации о ее состоянии. Остальное, если надо, дадут индивидуальные снимки каждого зуба. Зубы в удовлетворительном состоянии? Тогда повторять обследование можно раз в 2–3 года!
Развитию одонтогенного гайморита всегда способствует подорванный иммунитет. Более того, состояние иммунной системы со здоровьем зубов связано напрямую. Значит, лечение всегда надо начинать с санации полости рта.
Имплант в измененную пазуху – возможно ли?
Спустя время после удаления зуба пациент может решиться на установку импланта. Если лечение пазухи не было проведено своевременно после удаления зуба, остается лечить гайморит перед операцией синус-лифтинга и установкой импланта.
Желательно это делать вместе с отоларингологом.
Но при этом пациент должен понимать, что во время проведения синус-лифтинга измененная пазуха может порваться, потому что имеет измененную структуру. И если это все же случится, синус-лифтинг может не состоятся. Поэтому одонтогенный гайморит все же необходимо лечить во время удаления зуба. И готовить пазуху вместе с отоларингологом.
Диагностика перфорации
Имея точное представление о ситуации в пазухе, челюстно-лицевой хирург выбирает правильную тактику и метод устранения проблемы
В рамках диагностических мероприятий в нашем Центре проводятся:
- Рентгенография позволяет оценить состояние причинного зуба, качество лечения каналов
- Компьютерная томография в ЛОР-режиме позволяет получить полную картину состояния гайморовых пазух
Современный КТ-томограф Sirona Gallileos гарантирует высокое качество снимков, на которых можно определить расположение и размеры перфорации, выявить наличие и локализацию инородных тел, кист и полипов (в случае их образования), оценить размеры воспалительного процесса.
Причины заложенности носа с головной болью
Причинами головной боли и заложенности носа могут быть воспалительные заболевания различных структур. Нос – это орган дыхательной системы со сложным анатомическим строением. Он участвует в прохождении воздуха по дыхательным путям, его очистке от вредных примесей и микроорганизмов, а также в улавливании запахов. Эти функции осуществляются благодаря специфической анатомии носа. В его строении выделяют ряд структур, нарушение работы каждой из которых может приводить к развитию головной боли и насморка:
- наружный нос, образованный костями и хрящами, а также мышечным слоем;
- носовая полость – пространство для прохождения воздуха, которое постепенно сужается и переходит в носоглотку;
- слизистая оболочка – выстилает носовую полость и ходы, по которым движется воздух;
- околоносовые (параназальные) пазухи, или синусы – пустоты, наполненные воздухом;
- сосуды и нервы.
Дыхательные пути на всем протяжении высланы слизистой оболочкой. Ее строение отличается на разных участках, в зависимости от выполняемой функции. Так, в толще слизистой расположены нервы и сосуды, а на начальных участках здесь содержатся обонятельные рецепторы. Воспалительные процессы начинаются на слизистом слое, а затем распространяются на другие отделы. Многие заболевания проявляются схожими симптомами, но причина заключается в поражении различных отделов дыхательной системы.
Синуситы
Синусит – воспаление слизистой оболочки околоносовых пазух. Они представляют собой парные полости, образованные костями черепа. В норме они асептические, наполненные воздухом. Однако, воспалительные процессы приводят к отечности стенок, секреции слизи либо гноя, что приводит к развитию характерной картины синусита. Болезнь начинается как обычная простуда и может являться ее осложнением. У пациента наблюдается заложенность носа, повышение температуры, общее ухудшение самочувствия. Появляются истечения из носа и головная боль. В ходе диагностики необходимо определить, в какой области возникает воспалительный процесс – это позволит подобрать эффективное лечение.
- Верхнечелюстные (гайморовы) пазухи – находятся справа и слева от носовой полости и имеют с ней общую перегородку. Они соединяются с ней в области средних носовых ходов. Воспаление верхнечелюстных пазух называется гайморитом и является наиболее распространенной формой синусита.
- Лобные пазухи расположены в толще лобной кости. Они парные, разделены одной общей перегородкой. Синусы поверхностные, их поверхностные стенки направлены к лицу, задние – к внутренним структурам черепа, а нижние – к глазницам. Они соединены с носовой полостью через лобно-носовой канал. Фронтит, воспаление лобных пазух, также является частым проявлением синусита.
- Клиновидные – относятся к задним параназальным пазухам. Они расположены в толще клиновидной кости и соединяются с носовой полостью в области верхних носовых ходов. Нижняя стенка синусов является верхним сводом внутреннего носа. Сверху к клиновидным пазухам прилегают некоторые структуры головного мозга (лобная доля мозга, гипофиз). Сфеноидит (воспаление слизистой клиновидной пазухи) встречается редко из-за расположения синуса, но протекает в осложненной форме.
- Решетчатые – находятся в толще решетчатой кости и образованы ее ячейками. Их количество может отличаться и составляет от 8 до 10 штук. Передние и средние пазухи соединяются со средними носовыми ходами, задние – с верхними. Воспаление слизистой решетчатых пазух носит название этмоидит. Это редкое заболевание, которое в большинстве случаев развивается одновременно с другими формами синусита.
Болезни могут протекать в острой либо хронической формах. Течение считается хроническим, если за год у пациента наблюдается 3 и более случаев обострения воспаления. Если синуситы вызваны вирусной инфекцией, для их лечения достаточно промывания носа и применения безрецептурных противовирусных препаратов. Однако, в случае присоединения бактериальной инфекции потребуется применение антибиотиков. При гайморите может потребоваться хирургическое лечение. Оно заключается в пункции содержимого верхнечелюстных пазух и их промывании антибактериальными растворами.
Грипп и ОРВИ
Боли в голове, заложенность носа, кашель и повышенная температура – первые симптомы респираторных вирусных заболеваний. Они часто возникают в период межсезонья и являются признаком снижения иммунной защиты. Инфекция попадает на слизистую оболочку носа, где задерживается и начинается размножаться. Это приводит к острой воспалительной реакции, образованию экссудата, отечности стенок носовой полости и придаточных пазух носа. У пациента возникают типичные симптомы простуды и гриппа:
- насморк, заложенность носа;
- головные боли;
- кашель – может быть сухим или влажным, с выделением мокроты, в зависимости от степени распространения инфекции по дыхательным путям;
- боль в мышцах, ломота;
- повышенная температура.
Вирусные заболевания легко поддаются лечению в домашних условиях, но после обязательной консультации у врача. Для этого используются безрецептурные противовирусные препараты, средства против кашля и насморка. Также важно соблюдать постельный режим и регулярно употреблять большое количество жидкости. Однако, простая простуда у некоторых пациентов может вызывать опасные осложнения, если естественный иммунитет ослаблен и не может справиться с инфекцией. Для профилактики, а также для лечения бронхита, пневмонии, синуситов и других осложнений врач подберет антибиотики.
Респираторно-синцитиальный вирус
Респираторно-синцитиальный вирус (РСВ) относится к группе пневмовирусов. Он вызывает симптомы простуды разной степени тяжести и часто возникает у детей. По статистике, большинство детей переболевают РСВ к возрасту 4 лет. Вспышки диагностируются в детских коллективах в холодное время года. Они связаны с сезонным снижением иммунитета, а также с дефицитом витаминов. Вирусные частицы проникают на слизистую оболочку носа, откуда распространяются дальше по дыхательной системе.
Заболевание проявляется характерными симптомами:
- заложен нос, ухудшается обоняние;
- боли в горле, покраснение слизистой;
- головная боль, общая слабость;
- повышение температуры тела;
- головокружение, боль и ломота в мышцах.
У большинства пациентов болезнь протекает без осложнений и проходит самостоятельно в течение 1–2 недель. Она вызывает типичные признаки простуды, поэтому вирус редко дифференцируют. Лечение симптоматическое, направлено на облегчение дыхания, уменьшение болезненности. Рекомендуется постельный режим, промывание носа, употребление жидкости в повышенных количествах. Осложнения встречаются редко, а изменения в органах дыхательной системы, вызванные вирусом, быстро приходят в норму.
У некоторых детей респираторно-синцитиальный вирус может вызывать капиллярный бронхит (бронхиолит). Это патологическое состояние, при котором наблюдается распространение вирусной инфекции на слизистую оболочку бронхов. Это приводит к некрозу (гибели) клеток, ателектазу (слипанию) отдельных альвеол. Во время прослушивания отчетливо обнаруживаются хрипы и звуки крепитации. Прогноз благоприятный, но некоторое время после выздоровления могут проявляться симптомы дыхательной недостаточности.
Аллергические реакции
Одна из причин, почему заложен нос и болит голова, – аллергические реакции. Они возникают в случае индивидуальной повышенной реакции иммунной системы на определенные раздражители. В норме ее действие направлено на борьбу с вирусами и бактериями, которые ежедневно попадают на слизистые оболочки из внешней среды. В ответ на них запускаются механизмы клеточной и гуморальной защиты, которые идентифицируют возбудителя, останавливают его размножение и уничтожают инфекцию. Эти процессы сопровождаются воспалительными реакциями, отечностью слизистых оболочек, повышением температуры тела.
Аллергия является сбоем в работе иммунной системы. Если в норме срабатывают механизмы распознавания нормальных и чужеродных белков, то у пациентов-аллергиков они действуют неправильно. Иммунитет воспринимает различные вещества, которые не могут нанести вред организму, как опасные факторы, поэтому начинает борьбу с ними. Эти белки называются аллергенами и могут иметь разную природу. При их попадании в организм проявляется типичный комплекс симптомов:
- насморк, отечность слизистой оболочки носовой полости и околоносовых пазух;
- острые боли в голове, головокружение;
- затрудненное дыхание;
- воспалительные реакции.
Главная причина, по которой возникают аллергические реакции – выделение в кровь иммуноглобулина Е. Это защитный белок организма, который стимулирует образование остальных веществ, в том числе гистамина и тучных клеток. Химические реакции протекают на клеточном уровне, но клинические проявления ощутимы уже на первых этапах. Они могут отличаться в зависимости от способа попадания аллергенов в организм. Если они находятся во вдыхаемом воздухе, в первую очередь наблюдается отечность слизистой оболочки носа, затрудненное дыхание. Наиболее опасным проявлением аллергии является анафилактический шок. Это реакция немедленного типа, которая возникает при повторном контакте с раздражителем. Симптомы нарастают резко, а отечность слизистых может препятствовать нормальному дыханию. Прогноз в таком случае благоприятный только в случае срочного оказания медицинской помощи.
Для лечения этого состояния необходимо максимально устранить контакты с подтвержденными аллергенами. Однако, для некоторых пациентов это невозможно: в период цветения растений, в условиях постоянной работы с химикатами и при сочетании других факторов. Уменьшить проявление аллергии и убрать заложенность носа помогают антигистаминные препараты. Также врач подберет сосудосуживающие капли, которые помогут снизить уровень отечности слизистых оболочек носовой полости. Если признаки аллергии развиваются стремительно, необходимо сразу принять антигистаминный препарат и обратиться к врачу.
Болезни среднего уха
Одна из причин головной боли и заложенности носа – заболевания уха. Этот орган не только выполняет слуховую функцию, но также обеспечивает равновесие. У него сложное строение, которое включает несколько отделов. Каждый из них выполняет собственные функции, но связан с остальными участками.
- Наружное ухо представлено ушной раковиной, слуховыми ходами и барабанной перепонкой. Этот орган улавливает звуковые сигналы и передает их дальше.
- Среднее ухо представляет собой полость, наполненную воздухом. В ней находятся небольшие косточки (молоточек, наковальня и стремечко), которые не только передают звуковые волны, но также усиливают их мощность.
- Внутреннее ухо также называется лабиринтом. В его центре находится кортиев орган, который улавливает звуковые колебания и передает их к коре головного мозга. Также здесь расположены полукружные каналы – этот орган отвечает за равновесие и координацию движений в пространстве.
Средний отит – опасное заболевание, которое может возникать самостоятельно либо в качестве осложнений простуды. Частыми возбудителями являются риновирусы и респираторно-синцитиальный вирус. Они попадают на слизистую оболочку носа, но не задерживаются на ней, а двигаются дальше к носоглотке и органу слуха. Заболевание также может иметь бактериальное происхождение, и его возбудителем становятся стрептококки либо палочка инфлюэнцы.
В зависимости от типа воспаления, различают острый и хронический, асептический и гнойный отит. Он отличается характером течения, симптомами и возможностью вызвать осложнения. Так, острое воспаление проявляется следующими признаками:
- сильные приступы головной боли, которая может быть сконцентрирована только в одной части головы;
- истечения из воспаленного уха – они могут иметь желтоватый оттенок, примеси гноя либо крови, неприятный запах;
- заложенность носа, насморк, ухудшение обоняния;
- повышение температуры, иногда до критичных отметок.
Лечение среднего отита необходимо начинать сразу после проявления первых симптомов. Это опасное заболевание, которое может перетекать в хроническую форму и вызывать осложнения. Внутренняя среда органа слуха является благоприятной средой для развития патогенной микрофлоры. Бактерии в условиях дефицита кислорода и высокой температуры быстро размножаются, вызывая гнойное воспаление. Это в дальнейшем приводит к гнойному расплавлению мягких тканей, ухудшению слуха, появлению истечений с характерным неприятным запахом.
Мигрень
Первичные боли в голове, которые развиваются без инфекционного агента, называются мигренью. Они могут впервые возникать в детском или взрослом возрасте. Врачи различают несколько возможных причин мигрени, доказанных в ходе лабораторных исследований. Первая из них – сосудистые патологии, которые являются причиной резкого спазма. Это происходит в ответ на внешние раздражители, перепады атмосферного давления и другие факторы. Некоторые врачи придерживаются мнения, что мигрень возникает вследствие патологий нервной системы. Если клетки головного мозга становятся слишком возбудимы и остро реагируют на раздражители, они передают импульсы на соседние области. Одновременно происходит возбуждение участков, которые отвечают за болезненность, что сопровождается приступами боли в голове.
Характерный симптом мигрени – это ее аура. В течении этого заболевания различают 4 основные фазы, которые могут последовательно сменять друг друга либо отсутствовать. Вне зависимости от наличия всех признаков, врач сможет диагностировать мигрень по клинической картине.
- Продромальная фаза – встречается часто (более, чем у половины пациентов). Она продолжается от нескольких часов до суток до начала ауры либо непосредственно головной боли. Отметить симптомы и связать их с мигренью смогут только те пациенты, которые сталкиваются с приступами не в первый раз. Во время продромальной фазы наблюдаются частые перепады настроения, нарушение работы желудочно-кишечного тракта, общая слабость и быстрая утомляемость.
- Аура – неврологическое нарушение, которое может проявляться до головной боли либо во время нее. Приступ продолжается от нескольких минут до часа, редко дольше. Его невозможно перепутать с другими заболеваниями. В большинстве случаев, возникают зрительные расстройства. В поле зрения появляются мерцающие эффекты, которые распространяются из центра на периферию. Кроме того, у пациента могут развиваться сенсорные симптомы: покалывание либо онемение кожи рук или лица. В острых случаях наблюдается нарушение координации движений, слуховые галлюцинации, спутанность сознания. Аура у некоторых пациентов может отсутствовать либо возникать без головной боли.
- Приступ головной боли – может продолжаться от 2–3 до 72 часов, у детей редко длится больше часа. Болезненность характеризуют как острую, пульсирующую, она часто односторонняя и затрагивает только половину головы. Однако, почти у половины пациентов она двусторонняя, сопровождается дискомфортом и болью в области шеи. Боль также вызывает дополнительные симптомы: тошноту и рвоту, спутанность сознания, перепады настроения, заложенность носа, нарушения работы пищеварительного тракта. Каждый случай индивидуален, поэтому приступы даже у одного пациента могут отличаться.
- Постдромальная фаза – это период, который продолжается еще несколько дней после окончания головной боли. В это время пациенты обращают внимание на спутанность сознания, слабость и головокружение, симптомы ухудшения работы пищеварительной системы.
Мигрень чаще возникает у женщин в возрасте старше 25 лет. Хронической она считается, если в течение трех месяцев проявляется с частотой не менее 15 раз в месяц. Вне зависимости от частоты и условий возникновения, типичная мигрень требует обследования у врача. Пациенты, которые испытывают приступы часто, могут определить взаимосвязь между мигренью и провоцирующими ее факторами. Они называют изменение погодных условий, употребление некоторых продуктов питания и другие причины.
При первых симптомах мигрени необходимо лечь в хорошо проветриваемом помещении, без резкого естественного или искусственного освещения. Это поможет немного уменьшить длительность приступа и облегчить состояние во время обострения мигрени. Вначале врачи рекомендуют простые безрецептурные анальгетики, чтоб уменьшить проявление головной боли. Однако, мигренозная головная боль часто настолько сильная, что не поддается лечению этими препаратами. В таком случае, назначают специфические средства для лечения мигрени (триптаны, эрготамины). Их можно приобрести в аптеке, но для них понадобится рецепт от лечащего врача. В период между приступами рекомендуется уделять внимание профилактике мигреней, особенно если нет возможности исключить триггерные факторы. Для этого используются такие препараты, как вальпроат натрия, тимолол, метопролол, пропранолол, топирамат и другие.
Новообразования на носу и в носовых ходах
Распространенная причина заложенности носа и головной боли как у детей, так и у взрослых – появление новообразований на различных участках носовых ходов. Они перекрывают проходы и препятствуют нормальному прохождению воздуха. В результате наблюдается недостаточное поступление кислорода к нижним отделам дыхательной системы и низкая концентрация этого элемента в крови. Это приводит к ишемии органов и тканей, кислородное голодание нервных клеток, которые образуют головной мозг. Различают несколько состояний, при которых в носовой полости и ходах появляются новообразования и нуждаются в срочном хирургическом лечении.
- Фурункул – гнойное воспаление сальной железы либо волосяной луковицы. Процесс проявляется образованием плотной, болезненной припухлости, которая часто расположена на кончике носа. У большинства пациентов фурункул проходит без осложнений, но дальнейшее инфицирование может вызывать его увеличение в размерах.
- Карбункул – схожее образование, которое отличается большими размерами. В формировании карбункула участвует одновременно несколько волосяных луковиц. Они образуют крупное, болезненное возвышение над кожей с несколькими головками, из которых выделяется гной. Карбункулы болезненные, могут провоцировать повышение температуры, заложенность носа и одышку, а также другие факторы. Их содержимое необходимо удалять хирургическим путем, поскольку присутствие бактериальной микрофлоры вызывает быстрое нагноение карбункула.
- Рожистое воспаление носа – хорошо заметно на поверхности его кожи. Покраснение выраженное, может быть отделено от здоровой кожи небольшим валиком. Болезнь острая, вызвана специфическим микроорганизмом – гемолитическим стрептококком. Лечение подбирается индивидуально врачом, с учетом общего самочувствия и результатом лабораторных анализов.
- Гематома носовой полости – может появляться после ушибов или ударов, а также в результате слабости стенок кровеносных сосудов. Это новообразование представляет собой скопление крови, окруженное оболочкой. Гематомы часто обнаруживаются вблизи от носовой перегородки. Это болезненное внутреннее новообразование, которое подвержено риску дальнейшего отрыва и заражения. Спустя некоторое время гематома проходит самостоятельно, но крупные образования и те, которые расположены в глубине носовой полости, могут потребовать хирургического вмешательства.
- Абсцесс носовой полости – развивается в качестве осложнения гнойных бактериальных процессов. Он является крупной полостью, наполненной гноем, с прочными стенками. Абсцессы формируются в результате инфицирования ран, гематом, также они могут быть спровоцированы неправильным строением носа. Эти новообразования становятся причиной хронических болей и носовых кровотечений. Лечение хирургическое – абсцесс удаляют, с последующей санацией раны и использованием антибиотиков.
- Попадание инородных предметов в носовую полость. Эта ситуация часто возникает у детей, а у некоторых из них обнаруживается только в процессе обследования. Инородный предмет необходимо удалять механическим способом, чтоб он не продвигался далее по дыхательным путям. Им часто оказываются мелкие детали игрушек, семена растений, пуговицы, ягоды и другие предметы. Они могут повредить слизистую носовой полости острыми стенками, а также закупоривать дыхательные ходы.
Различные новообразования и посторонние предметы легко обнаруживаются в результате обследования. Лечение будет отличаться, в зависимости от типа образования, его размера и других факторов. Так, инородные предметы достаточно просто удалить из носовых ходов. Если они травмируют слизистую оболочку, необходимо обработать ее дезинфицирующими средствами. Большинство новообразований, в том числе абсцессы и гематомы, необходимо вскрывать. В боковой стенке хирург делает надрез, через который можно удалить гнойное либо кровяное содержимое, а затем очищает образовавшуюся полость антибактериальными препаратами.
Другие причины
Головная боль, заложенность носа – типичные проявления многих заболеваний. Эти симптомы сигнализируют о воспалительных процессах, нарушении носового дыхания по любой причине. В домашних условиях их может быть сложно отличать, поэтому следует обратиться к врачу для обследования. В результате могут обнаруживаться следующие нарушения и состояния:
- насморк и головная боль при беременности – проявляется в результате снижения скорости обменных процессов, отечности и ухудшения выведения жидкости из организма;
- герпес – в период обострения может проявляться в том числе в носовой полости, оставляет после себя долго не заживающие язвы;
- травмы – в результате падения или удара происходит повреждение наружных или внутренних структур, которое сопровождается головной болью и отечностью;
- нахождение на большой высоте над уровнем моря – дефицит кислорода во вдыхаемом воздухе существенно сказывается на самочувствии.
Если головные боли сопровождаются затрудненным дыханием, заложенностью носа, появлением истечений – в большинстве случаев это говорит о начальных стадиях простудных заболеваний. Однако, схожие признаки могут также сигнализировать об опасных нарушениях, которые существенно влияют на самочувствие и могут протекать с осложнениями.
Методы профилактики
У врачей есть несколько рекомендаций, как не допустить проявления заболевания, которые вызывают боли в носу и голове. Они включают следующие мероприятия:
- поддержка общего иммунитета, в том числе правильное питание, достаточное количество витаминов, регулярные физические нагрузки;
- анализы при подозрении на аллергию для выявления раздражителя и прекращения контакта с ним;
- своевременная диагностика для определения синуситов, новообразований и других опасных заболеваний, которые могут со временем прогрессировать.
Клинический Институт Мозга специализируется на диагностике и лечении всех видов головной боли, в том числе связанной с болезнями носа. Чтобы получить рекомендации по лечению и профилактике, достаточно записаться на прием и пройти полное обследование. Наш центр оборудован современными инструментами для диагностики и проведения лечебных процедур, а врачи – опытные специалисты узкого и широкого профиля.