Не подлежит сомнению: лечение беременных женщин требует особого внимания, тщательного подбора лекарственных средств. Это справедливо и для хирургии, и (вдвойне!) для анестезиологии. Абсолютно безопасных анестезиологических препаратов нет, все они имеют свой порог токсичности (ядовитости), которого достигают в тех или иных дозах. И анестезиологу в каждом конкретном случае необходимо правильно рассчитать дозу, чтобы усыпить пациента, сделать его нечувствительным к боли, полностью расслабить все мышцы и даже остановить у него дыхание. Но все это — только на время самой операции, по окончании которой человек должен «проснуться».
Всякое оперативное вмешательство и связанная с ним анестезия несет определенный риск для любого больного. Что же говорить о женщине, носящей под сердцем ребенка! Беременность в значительной степени изменяет работу практически всех основных органов и систем женщины. Она начинает по-другому дышать, у нее в усиленном режиме работают печень, почки и сердце, изменяется состав крови, частично подавляется иммунитет, в «зажатом» состоянии вынуждены работать органы пищеварения и т.п. И все это изменяется по мере развития самой беременности. При выборе анестезии врач учитывает проницаемость плаценты для анестезиологических препаратов, способность малыша «переварить» анестезиологические «коктейли» и их влияние на формирование маленького организма. Все это переводит беременную женщину в особую группу риска.
Чаще всего беременная женщина оказывается на хирургическом столе из-за травм, острых хирургических заболеваний органов брюшной полости (таких, как аппендицит), обострения хронических хирургических болезней и стоматологических проблем.
Итак, в первом и втором триместрах анестезиологические препараты в большей степени опасны для ребенка, чем для матери, особенно в период между 2-й и 8-й неделями беременности. В это время происходит формирование основных органов малыша, а большинство анестетиков (обезболивающих препаратов) проходят через плаценту, тормозят рост и развитие клеток, увеличивая тем самым риск возникновения уродств (терратогенный эффект). В добавление к этому за счет самой операции и действия анестезиологических лекарств нарушается плацентарный и маточный кровоток, ухудшается питание ребенка.
Хирургическая операция небезразлична и для матери. За счет выброса адреналина и других стрессовых факторов повышается риск прерывания беременности. У матери высока вероятность возникновения рвоты во время операции и попадания рвотных масс в легкие (аспирация) с развитием тяжелой пневмонии. Из-за всех этих опасностей в первом и втором триместрах беременных женщин оперируют под общим наркозом только по жизненным показаниям, то есть в тех случаях, когда отказ от операции напрямую угрожает жизни матери. Небольшие по объему операции могут выполняться под местной анестезией, когда обезболивающий препарат вводят непосредственно в место планируемого хирургического вмешательства (например, неотложные стоматологические процедуры). Но даже при этом часть анестетика может попасть к малышу, а материнская боль может повысить тонус матки, ухудшить маточно-плацентарный кровоток и повысить риск выкидыша.
При необходимости и по возможности врачи стараются перенести операцию на более поздние сроки — 14-28 недель (второй триместр), так как в это время органы ребенка сформированы, а возбудимость матки на внешнее воздействие минимальна.
В третьем триместре риск прерывания беременности и угрожающих жизни женщины осложнений возрастает еще больше, органы брюшной полости смещены и «зажаты» маткой, она же давит на основные кровеносные сосуды в животе, нарушая ток крови. Повышенное давление в брюшной полости передается на грудную полость, уменьшая объем дыхательных движений, а потребность в кислороде, наоборот, возрастает: мать дышит еще и за ребенка. Поэтому при необходимости больших хирургических вмешательств врачи стараются выждать время до периода созревания у ребенка легких. Сначала выполняют кесарево сечение в обычном порядке, а потом уже — необходимую операцию.
Лечение зубов при беременности: анестезия
Можно ли беременным лечить зубы?
Какие процедуры у стоматолога можно делать беременным?
Анестезия при беременности
Лечение зубов и лактация
Рождение малыша — важное событие в жизни каждой женщины. Чтобы все прошло благополучно и ребенок родился здоровым, необходимо подготовиться к этому заранее, в том числе провести санацию рта. Однако бывают ситуации, когда женщина узнает о своем интересном положении, когда зубы и десны находятся в неудовлетворительном состоянии. Что делать?
Обезболивание для будущих мам — оптимальный выбор
Наиболее безопасным методом обезболивания для мамы и малыша во время беременности считается эпидуральная анестезия.
Для ее проведения вводят иглу через отверстия в позвоночном канале непосредственно над твердой оболочкой спинного мозга, в эпидуральное пространство — как раз туда, где проходят нервные корешки, несущие болевые импульсы от матки. Чтобы процедура была безболезненной, перед уколом кожу в месте предполагаемой инъекции обезболивают. Затем вводят специальную иглу, в которую вставляется тоненькая силиконовая трубочка (катетер); игла удаляется, а катетер остается в эпидуральном пространстве — в него и вводят сильнодействующий местный анестетик. По мере необходимости через катетер можно добавлять лекарственное вещество, продлевая обезболивающий эффект до 24-36 часов.
Во время проведения эпидуральной анестезии пациентка должна находится в максимально согнутом положении: лежа на животе, согнувшись «калачиком», либо сидя, нагнувшись.
После введения препарата обезболивание развивается через 10-20 минут.
В момент введения катетера последний может коснуться нерва, вызвав кратковременное простреливающее ощущение в ноге. Еще одним моментом, который может сопровождать анестезию, иногда бывает чувство онемения, слабости и тяжести в ногах.
После этого вида анестезии могут возникнуть следующие осложнения:
- Головная боль появляется на 1-3-е сутки после анестезии приблизительно в 1 % случаев. При возникновении головной боли анестезиологи назначают постельный режим, прием жидкости и обезболивающих препаратов.
- В месте введения препарата может появиться кожный зуд, который можно излечить, принимая антигистаминные препараты под наблюдением врача.
- Из-за длительного положения на спине и воздействия анестетика на межреберные мышцы у женщины может затрудниться дыхание. В этом случае назначают кислород через специальную маску.
- При введении анестетика в вены эпидурального пространства могут появиться головокружение, сердцебиение, металлический привкус во рту, онемение языка. Для того чтобы предупредить эти неприятные ощущения, перед введением всего объема анестезирующего вещества женщине сначала вводят тест-дозу.
- Иногда действие анестетика может распространяться только на одну половину тела. Это легко исправить, немного подтянув катетер.
Противопоказаниями для проведения эпидуральной анестезии являются:
- сепсис;
- инфекция кожи в месте предполагаемого укола;
- нарушение свертываемости крови (перед проведением эпидуральной анестезии производят анализ крови на свертываемость);
- кровотечение;
- неврологические заболевания;
- отказ пациентки от обезболивания.
При небольших операциях, проводимых в третьем триместре, возможно применение и других видов местного обезболивания. В это время они менее опасны, чем в начале беременности, потому что риск для ребенка снижается по мере его развития.
Когда можно лечить зубы беременным?
Время беременности условно можно разделить на три периода (триместра). Лечение зубов можно проводить во втором триместре – он считается самым безопасным для процедур.
Во время первого и третьего триместра лучше провести профилактические осмотры и планирование лечения. Основное же лечение зубов при беременности и комплекс профессиональной гигиены лучше отсрочить до второго триместра, а если есть возможность – подождать до родов.
К сожалению, не всегда удается соблюдать эти рекомендации. Бывают моменты, когда необходимо экстренное вмешательство, например, при лечении острых заболеваний, которые сопровождаются острой болью и выделением гноя.
Развитие плода в 1 триместре беременности (1-12 неделя)
Задержка менструации
на 10-14 дней
— повод обратиться к гинекологу.
Под 1 триместром беременности принято считать период развития эмбриона (плода) с момента оплодотворения яйцеклетки и крепления зиготы (плодного яйца) к стенке матки до 12-й недели.
Этот этап характеризуется последовательной сменой
бластогенеза, органогенеза, плацентарии
, а также включает
начало фетального периода
, когда у плода уже сформированы все системы органов, конечности и даже визуальный облик младенца.
Именно 1 триместр беременности акушер-гинекологи называют «критическим», поскольку, с одной стороны, в этот период в организме женщины происходят самые сложные динамичные процессы: оплодотворение, крепление зиготы, закладывание всех систем организма малыша. С другой, — именно на этом сроке плод наиболее чувствителен к повреждающим факторам, поэтому существует вероятность возникновения осложнений беременности и отклонений в развитии плода, если к этому есть предпосылки. Причем этот риск даже выше, чем во 2 или 3 триместрах беременности. Неразвивающаяся беременность
— один из наиболее существенных и распространенных рисков, который может проявиться уже на раннем сроке беременности.
Особенно внимательными к развитию беременности в 1 триместре должны быть мамы, которые ранее сталкивались с проблемой бесплодия, невынашивания, внематочной беременностью
.
Акушер-гинекологи нашей клиники
не только сами проведут пренатальную диагностику в рамках программы наблюдения за развитием малыша, но и в условиях стационара помогут скорректировать патологии в развитии плода.
Мы ведем беременность после ЭКО и уже более 20 лет помогаем женщинам испытать радость материнства.
Как проходит 1-2 неделя беременности
Срок беременности исчисляется с 1 дня последней менструации
. Беременность начинается с овуляции и оплодотворения. На этом этапе происходит крепление зиготы в полости матки. Крайне важно, чтобы анатомия (проходимость) маточных труб женщины не была нарушена. Эндометрий должен быть готов к принятию зиготы, а в полости матки (ее слизистой оболочке) не должно быть никаких воспалительных процессов — это повышает вероятность низкой плацентации. Движение зиготы по маточной трубе занимает, в среднем, 2-3 суток. Нарушение проходимости маточных труб и, в связи с этим, задержка оплодотворенной яйцеклетки может стать причиной внематочной беременности.
В рамках планирования и ведения беременности (в 1 триместре) женщина проходит УЗИ диагностику
, а также сдает
анализы
, направленные на выявление таких отклонений. Именно при этом сроке беременности уже можно определить плодное яйцо в матке и, например, исключить внематочную беременность.
Главным индикатором, по которому констатируют беременность и далее наблюдают за ее развитием, является уровень ХГЧ
(хорионического гонадотропина человека) в крови. При положительном результате теста на беременность уровень ХГЧ превышает 30. Диагностировать беременность по ХГЧ можно уже через 2-4 дня после задержки менструации.
На начальном этапе ведения беременности в 1 триместре крайне важно восполнить дефицит питательных веществ (железа, магния, фолиевой кислоты), которые дают необходимые компоненты для роста плода, восстановить гормональный баланс. Делать это необходимо строго под контролем врача и уже после сдачи анализов — самопроизвольный прием медикаментов даже растительных может нанести непоправимый ущерб здоровью матери и ребенка.*
*
Печально известный исторический пример — талидамидная катастрофа 1961 г.
Как проходит 3-8 неделя беременности
У эмбриона формируются органы: сердце, нервная трубка, кишечник и др. Плацента осуществляет ряд жизненно-важных функций: питание, дыхание, выделение, синтез гормонов и питательных веществ, кровообращение. Процессы активного синтеза белков и факторы роста эмбриона требуют от мамы хорошего кровоснабжения.
Органогенез с 3 недели беременности считается самым важным и рискованным периодом развития. Любой внутренний сбой в связке: «мать — плацента — формирующиеся органы эмбриона»
может привести к фатальным порокам развития.
На 6-7 неделе
беременности УЗИ-диагностика уже позволяет зафиксировать сердцебиение малыша.
На 7-8 неделе
1 триместра беременности у плода формируются конечности, завершается процесс эмбриогенеза — это значит, что у эмбриона в зачаточном состоянии сформированы все органы и ткани.
Срок 7-8 недель является оптимальным для того, чтобы пройти первое масштабное клинико-лабораторное обследование и встать на учет.
Вы можете обратиться в нашу клинику по вопросу ведения беременности в 1 триместре — мы сами заведем будущей маме обменную карту и поможем пройти современную диагностику в комфортных условиях.
Как проходит 9 — 12 неделя беременности
Стадия активного роста и усложнения организма малыша. У плода формируется лимфатическая система и появляются сложные рефлексы — ребенок может закрывать ладонями лицо, подносить большой палец ко рту.
Таким образом, в 1 триместре беременности в организме женщины происходят наиболее важные и существенные изменения — он начинает работать буквально за двоих, направляя ресурсы на активный рост и развитие плода. Чтобы обеспечить хорошее кровообращение, усиливается работа сердца. Чтобы малыш получал необходимое количество кислорода — интенсивнее становится легочная вентиляция. Почки теперь отвечают за выведения продуктов обмена матери и плода. Матка увеличивается в размере, что нередко приводит к застойным движениям в кишечнике — к запорам. Меняются вкусовые ощущения; женщина может испытывать тошноту и токсикоз
в 1 триместре беременности. Легкая степень токсикоза на раннем сроке беременности лечится медикаментозно. Средняя и тяжелая степень токсикоза в 1 триместре беременности лечится в условиях дневного стационара (например, с использованием гормональной инфузионной терапии).
Важно, чтобы будущая мама не просто проходила обследования по программе, но и получала поддержку. Обращаясь по вопросу ведения беременности в 1 триместре в нашу клинику, вы можете рассчитывать на помощь высокопрофессиональных акушер-гинекологов, постоянную обратную связь с доктором, европейский уровень медицинского сервиса.
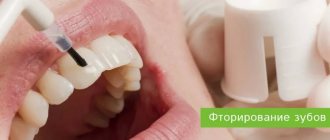
Анестезия при беременности
Многих интересует вопрос: разрешается ли анестезия при лечении зубов беременным? Современные анестетики, такие как, например, «Ультракаин», не принесут вреда малышу. «Лидокаин» при беременности уже давно не используется.
Некоторые будущие мамы думают, что лечение зубов лучше проводить без анестезии, однако это неверно. Страх во время процедуры и боль оказывают воздействие на эмоциональное состояние, что негативно отражается на состоянии плода. Что касается общего наркоза при беременности, то он категорически запрещен женщинам, ожидающим малыша.
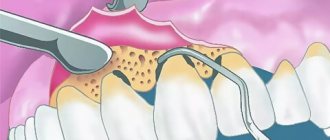
Проведение костной пластики
Костная пластика бывает нескольких видов, от чего будет зависеть техника ее проведения. Выделяют следующие варианты восстановления дефицита кости:
- Аутогенная трансплантация. Представляет собой пересадку собственной костной ткани, поэтому требует дополнительной травматичной манипуляции — забора трансплантата из нижней или верхней челюстей, подбородка или твердого неба.
- Расщепление альвеолярного отростка. Оптимальная операция для восполнения ширины костной ткани. Сначала пациенту распиливают альвеолярный гребень, а затем его расширяют и внутрь погружают трансплантат.
- Синус-лифтинг. Проводится при дефиците высоты кости в области гайморовых пазух. Операция заключается в приподнимании мягких тканей пазухи с заполнением пространства остеогенными веществами.
- Барьерные мембраны. Подсадка костного блока, которая подразумевает дополнительное прикрепление специальной мембраны. Данная конструкция поддерживает форму трансплантата и препятствует проникновению неблагоприятных элементов внутрь прооперированного участка.
Любая из перечисленных манипуляций достаточно травматична и неблагоприятна для беременных девушек. Также следует отметить, что имплантация зубов тоже не проводится в гастационном периоде, поэтому воспользоваться альтернативными методиками лечения дефицита костной ткани не получится.
Лечение зубов и лактация
Кормящие мамы нередко испытывают недостаток кальция, что сказывается на здоровье зубов. Можно ли при вскармливании лечить зубы? Не отразится ли это на здоровье малыша?
Лечение зубов во время лактации нужно проводить обязательно. Тем более, что современная стоматология предлагает щадящие методы анестезии, которые не влияют на организм ребенка. Так как некоторые препараты кормящим мамам противопоказаны, то перед лечением предупредите врача о своем положении.
И помните, что профилактика – залог здоровья ваших зубов, поэтому не забывайте раз в полгода посещать стоматолога, чтобы проверить полость рта и при необходимости провести лечение на ранней стадии. Это сэкономит ваши время и деньги.
Лечение зубов во время лактации нужно проводить обязательно. Тем более, что современная стоматология предлагает щадящие методы анестезии, которые не влияют на организм ребенка. Так как некоторые препараты кормящим мамам противопоказаны, то перед лечением предупредите врача о своем положении.
И помните, что профилактика – залог здоровья ваших зубов, поэтому не забывайте раз в полгода посещать стоматолога, чтобы проверить полость рта и при необходимости провести лечение на ранней стадии. Это сэкономит ваши время и деньги.
Седация
Седация по своей сути является подвидом общего наркоза, но используются меньшие дозы препараты. Пациентка во время операции может испытывать незначительные неприятные ощущения, слышать голоса, но воспринимается все стерто.
Седация длится значительно меньше, чем общий наркоз, реже оставляет последствия и проще переносится. Поэтому чаще всего используют именно этот способ.
После завершения операции наркоз перестает действовать довольно быстро. Достаточно провести несколько часов в клинике, после чего можно ехать домой.