Острая зубная боль – это широко распространенный симптом, который сигнализирует о повреждении нерва, локализующегося внутри зуба или в прилегающих к нему тканях. Болевые ощущения, сопровождающие развитие патологического процесса в подобных ситуациях, возникают неожиданно и причиняют больному выраженный физический и психологический дискомфорт, отрицательно сказываются на его работоспособности, режиме питания, отдыха и сна. Справиться с зубной болью, носящей острый характер, и устранить вызвавшие ее причины в домашних условиях невозможно: во всех без исключения случаях пострадавшим требуется профессиональная стоматологическая помощь. Однако существует ряд методов, позволяющих быстро и эффективно ослабить болевой синдром на время, требуемое для подготовки визита к врачу.
Причины появления острой зубной боли
Чаще всего факторами, провоцирующими возникновение зубной боли, становятся:
- кариозное поражение зубов;
- воспаление пульпы (пульпит);
- воспалительное поражение периодонта (периодонтит).
При кариесе болевые ощущения появляются при употреблении в пищу кондитерских изделий, слишком кислых, ледяных или горячих блюд. Боль исчезает сразу же после того, как устраняется вызвавший ее раздражитель.
При пульпите возникновение болевого синдрома обуславливается попаданием в пульпу бактериальной микрофлоры и ее токсинов. Чаще всего человек, страдающий от данной патологии, начинает испытывать боль в вечернее время или глубокой ночью. Неприятные ощущения при этом носят характер приступов и могут иррадиировать в зону уха или в висок.
Развитие периодонтита сопровождается появлением строго локализованных, перманентных болей, обусловленных общим поражением связочного аппарата зуба. Болевые ощущения носят интенсивный характер, поскольку в патологический процесс вовлекается как сам зуб, так и костные ткани, локализованные у верхушки его корня. Стоит отметить, что неприятные ощущения, сопровождающие развитие периодонтита, существенно усиливаются при любой нагрузке на больные зубы.
Наряду с пульпитом, кариесом и периодонтитом причинами появления острой зубной боли могут стать:
- трещины или сколы, возникшие в результате повреждения зуба и оголения нерва (включая переломы зубов и их корней);
- неправильно проведенное пломбирование кариозной полости;
- обнажение дентинных тканей в зоне шейки зуба.
Тригеминальная лицевая боль: cистематика клинических форм, принципы диагностики и лечения
Лицевая боль, включающая в себя боль на поверхности лица и/или в полости рта (орофациальная боль), представляет собой один из самых распространенных видов болевых ощущений. Чаще всего орофациальная боль проявляется острой зубной болью, обычно регрессирующей после проведения стоматологического лечения. Однако в ряде случаев отмечается собственно лицевая боль (прозопалгия), проявляющаяся хронической или рецидивирующей болью, нередко — устойчивой к различным методам консервативного лечения. Своего рода первенство по тяжести течения принадлежит тригеминальным лицевым болям, особенно — невралгии тройничного нерва и деафферентационной тригеминальной невропатии, при обострении которых выраженность болевых ощущений во много раз превосходит интенсивность знакомой большинству людей острой зубной боли.
Систематика тригеминальных прозопалгий
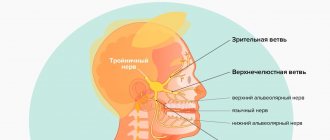
К тригеминальным прозопалгиям (греч. prosopon (лицо) + algos (боль)) относятся лицевые боли, обусловленные поражением тройничного нерва. С точки зрения топической диагностики, развитие любой формы тригеминальной прозопалгии связано с поражением периферического тригеминального нейрона — периферических тригеминальных ветвей, сенсорного тригеминального ганглия (расположенного на основании черепа), следующего за ним в направлении ствола мозга сенсорного корешка тройничного нерва, а также входящих в ствол мозга сенсорных тригеминальных волокон и сенсорных ядер тройничного нерва (
).
Несмотря на различие симптоматологии клинических форм тригеминальных прозопалгий, основное значение для их дифференциации имеют особенности лицевой боли, в одних случаях — проявляющейся продолжительной (постоянной) болью, а в других — в виде пароксизмов боли. Пароксизмальные формы тригеминальной боли традиционно обозначаются невралгией, а непароксизмальные формы — невропатией тройничного нерва. Вместе с тем непароксизмальная постгерпетическая лицевая боль также именуется невралгией. Указанные формы лицевой боли — невралгия и невропатия тройничного нерва — принципиально различаются между собой по подходам к лечению.
Пароксизмальные тригеминальные прозопалгии
Пароксизмальной лицевой болью, длящейся от нескольких секунд до нескольких минут, проявляются невралгия тройничного нерва (типичная тригеминальная невралгия), тригеминальная невралгия, обусловленная рассеянным склерозом, и симптоматические тригеминальные невралгии, возникающие при опухолевом поражении тройничного нерва.
До недавнего времени тригеминальная невралгия, не связанная с рассеянным склерозом и опухолевым поражением тройничного нерва, именовалась идиопатической, т.е. возникающей без видимых причин. Однако, как было установлено в результате серийных нейрохирургических вмешательств, основным этиологическим фактором типичной тригеминальной невралгии является компрессия чувствительного корешка тройничного нерва атипично расположенным артериальным или венозным сосудом.
Невралгия тройничного нерва
Невралгия тройничного нерва — наиболее распространенная форма пароксизмальных (приступообразных) лицевых болей. Также она считается самым мучительным видом лицевой боли. Проявляется приступами резкой высокоинтенсивной боли в зоне иннервации тройничного нерва. Прекращение приступа лицевой боли через несколько десятков минут после приема антиконвульсанта карбамазепина кардинально отличает тригеминальную невралгию от большинства других видов хронической боли. Симптоматика тригеминальной невралгии претерпевает значительные изменения по мере нарастания и регресса болевого синдрома, достигая наибольшей демонстративности в разгар периода обострения.
При вторичных (симптоматических) формах тригеминальной невралгии, возникающих при опухолевом поражении тройничного нерва, уже на первом этапе заболевания может наблюдаться симптоматика, отличающаяся от типичной клинической картины.
Непароксизмальные тригеминальные прозопалгии
К непароксизмальным тригеминальным прозопалгиям, проявляющимся продолжительной лицевой болью, а также дефицитом чувствительности (гипестезией, анестезией) в лицевой области, относятся различные клинические формы тригеминальной невропатии, включая постгерпетическую невралгию (). Чаще всего развитие тригеминальной невропатии связано с очевидными этиологическими факторами — тригеминальным опоясывающим герпесом и травматическим повреждением тройничного нерва. В некоторых случаях тригеминальная невропатия является одним из ранних проявлений системных заболеваний, в частности — системной склеродермии, системной красной волчанки, саркоидоза и болезни Лайма.
Травматическая тригеминальная невропатия
Представляет собой основную форму тригеминальной невропатии, клиническими признаками которой являются непароксизмальная лицевая боль, сенсорная недостаточность (чувство онемения) и крайне редко — двигательные нарушения. Как правило, острое развитие указанной симптоматики имеет очевидную взаимосвязь с местными патологическими процессами и ятрогенными воздействиями в челюстно-лицевой области.
Первым признаком травматической тригеминальной невропатии является остро развившаяся сенсорная недостаточность — от легко выраженной гипестезии до анестезии, ограниченная зоной иннервации пораженной чувствительной ветви. В последующем в той же области лица возникает парестезия (чувство «мурашек») и/или непароксизмальная боль. Симптомы выпадения чувствительности, сопровождающие лицевую боль, могут сохраняться значительно дольше, чем лицевая боль. В пораженной области часто выявляется гиперестезия, а также болезненность при пальпации ограниченных участков кожи лица.
Постгерпетическая невралгия тройничного нерва
Тригеминальная постгерпетическая невралгия — постоянная лицевая боль и/или чувство жжения и зуда, сохраняющиеся с момента развития герпетических высыпаний или возникающие через несколько недель после разрешения высыпаний (отсроченная постгерпетическая невралгия).
Тригеминальная постгерпетическая невралгия чаще всего развивается у больных старше 60 лет. Ее возникновению, как правило, способствуют:
- позднее обращение за медицинской помощью в период острого опоясывающего герпеса;
- наличие сопутствующей патологии;
- осложненное разрешение высыпаний — высыпания с геморрагическим компонентом и вторичной пиодермией;
- выраженный резидуальный сенсорный дефицит («онемение» кожи после разрешения высыпаний).
Деафферентационная тригеминальная невропатия (прозопалгия)
Деафферентационная лицевая боль (прозопалгия) — наиболее тяжелая форма тригеминального поражения, проявляющаяся высокоинтенсивной, нередко резистентной к консервативной терапии лицевой болью и выраженной сенсорной недостаточностью. Развивается в результате значительного повреждения (разрушения) периферических или центральных структур тригеминальной системы.
Понятие «деафферентационные тригеминальные прозопалгии», в качестве обобщающего синдромологического определения, было предложено Ю. В. Грачевым и Ю. А. Григоряном (1995) для обозначения особой формы лицевых болей, развивающихся в результате деафферентации в сенсорной системе тройничного нерва. Патофизиологический термин «деафферентация» (де- + лат. afferentis приносящий), в буквальном смысле означает разобщение рецепторных зон периферических нервов с центральными сенсорными структурами, вследствие нарушения целостности или проводимости нервных волокон.
Типичными периферическими формами деафферентационных тригеминальных прозопалгий являются постгерпетические, опухолевые и ятрогенно обусловленные лицевые боли (вызванные деструкцией ганглия и корешка тройничного нерва), а центральными — две достаточно редкие формы, обусловленные сирингобульбией и инфарктом продолговатого мозга.
Диагностика тригеминальных прозопалгий
Обследование больного, испытывающего лицевую боль, должно начинаться с систематизированного врачебного опроса, включающего уточнение клинических особенностей боли и анализ анамнестических данных (
).
Наличие лицевой боли предусматривает детальное исследование функции черепных нервов, а также вносит определенные дополнения к традиционному неврологическому осмотру. Объективными признаками поражения нервной системы лица являются сенсорные нарушения в орофациальной области — триггерные зоны, участки повышенной и/или пониженной чувствительности (рис.2, 3), местные вегетативные нарушения, а также наличие локальной пальпаторной болезненности.
| Рис. 2. Паттерн (модель) сенсорных нарушений, характерных для обострения пароксизмальной тригеминальной прозопалгии — невралгии | Рис. 3. Паттерн (модель) сенсорных нарушений, характерных для обострения непароксизмальной тригеминальной прозопалгии — невропатии |
При проведении пальпаторного исследования лицевой области необходимо различать «невралгический» и «миофасциальный триггер» (англ. trigger — курок).
- Невралгические триггерные точки или зоны (у больных с тригеминальной невралгией) представляют собой сверхвозбудимые участки кожи и слизистой оболочки, при механическом раздражении которых, включая легкое касание, возникает болевой приступ. В то же время сильное давление, обычно осуществляемое самим же больным, не только не вызывает боль, но в ряде случаев приводит к уменьшению или исчезновению боли.
- Миофасциальные триггерные точки (по сути — болевые точки) расположены в мягких тканях лица в проекции жевательных мышц. «Надавливание» на них сопровождается локализованной или иррадиирующей болезненностью.
Установление определенной формы тригеминальной лицевой боли, обычно требующее проведения междисциплинарного клинического обследования, предусматривает исключение ряда форм орофациальной боли, не связанных с поражением тройничного нерва, в частности — темпоромандибулярных (артрогенных и миофасциальных), симптоматических (офтальмо-, рино- и одонтогенных) и психогенных прозопалгий.
Лечение тригеминальных прозопалгий
Сложность лечения больных с тригеминальной лицевой болью обусловлена необходимостью определения дифференцированных лечебных подходов в связи с неэффективностью применения обычных анальгетических средств при определенных формах тригеминальных прозопалгий, часто возникающей необходимостью изменения стандартных схем лечения и в ряде случаев — развитием «фармакорезистентных» форм лицевой боли, требующих проведения хирургического лечения.
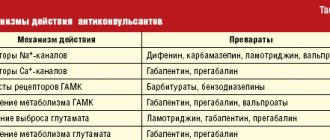
Неэффективность традиционных анальгетических средств (например, НПВП), назначенных в связи с развитием тригеминальной лицевой боли, является показанием к применению препаратов иных групп, в частности — карбамазепина, габапентина или амитриптилина, обладающих анальгетической активностью при ряде форм прозопалгий (схема дифференцированных лечебных подходов при пароксизмальных и непароксизмальных тригеминальных прозопалгиях представлена в
).
Карбамазепин на протяжении последних нескольких десятилетий остается наиболее эффективным и доступным лекарственным средством при лечении больных с невралгией тройничного нерва. При этом максимальная эффективность карбамазепина (в качестве средства «монотерапии») проявляется в начальном периоде заболевания. Основным показанием к назначению карбамазепина является приступообразно возникающая боль, охватывающая область иннервации тройничного нерва. Суточная доза карбамазепина в период обострения тригеминальной невралгии обычно составляет 600–1200 мг (при 3–4-разовом приеме обычной лекарственной формы или 2-разовом — формы ретард), однако при неконтролируемом врачом применении нередко превышает 2000 мг/сут. По мере регресса невралгии осуществляется переход на поддерживающие дозы карбамазепина и его постепенная отмена при исчезновении лицевой боли. При наличии противопоказаний для назначения карбамазепина или его вынужденной отмене, в качестве альтернативного средства для устранения пароксизмальной тригеминальной боли используется габапентин.
Габапентин (Габагамма) относится к антиконвульсантам, обладающим анальгетическим (подобным ГАМК-ергическому) действием. Очевидно, этим объясняется его эффективность при лечении больных с невропатической болью, в том числе пароксизмальными и непароксизмальными тригеминальными прозопалгиями. Показаниями к применению габапентина (Габагаммы) является пароксизмальная лицевая боль при невралгии тройничного нерва и тригеминальной невралгии, обусловленной рассеянным склерозом, а также подострая и хроническая непароксизмальная боль (в том числе деафферентационная) при герпетической и травматической тригеминальной невропатии. Суточная доза Габагаммы у больных с тригеминальными прозопалгиями может составлять от 300 до 1500 мг, при частоте приема не менее 3 раз в сутки. Габагамма применяется длительно и отменяется постепенно. В целом применение габапентина (Габагаммы) считается более безопасным, чем карбамазепина и тем более амитриптилина.
Амитриптилин — антидепрессант трициклической структуры, являющийся ингибитором обратного захвата норадреналина и серотонина. Данный препарат достаточно широко используется для лечения постгерпетической невралгии, особенно сопровождающейся чувством жжения. Обезболивающий эффект амитриптилина обычно развивается в течение 1–2 недель. Для уменьшения седативного и антихолинергического эффектов амитриптилина лечение начинают с малых доз препарата — по 10 мг 2–3 раза в день (в особенности на ночь), постепенно увеличивая суточную дозу (за счет вечернего приема) до 75–100 мг. При недостаточной эффективности амитриптилина и сохранении лицевой боли показан габапентин (Габагамма).
Лечение больных с поражением тройничного нерва также включает применение высоких доз витаминов группы В в форме поликомпонентных препаратов «Мильгамма» и «Мильгамма композитум». В состав препарата «Мильгамма» (раствор для внутримышечного введения) входят по 100 мг тиамина и пиридоксина, 1000 мкг цианокобаламина и 20 мг лидокаина. Мильгамма композитум выпускается в форме драже, содержащих по 100 мг бенфотиамина и пиридоксина. Эффективность применения Мильгаммы при лечении больных с невропатической болью связывают с торможением (вероятно, серотонинергическим) ноцицептивной импульсации, а также ускорением регенерации аксонов и миелиновой оболочки периферических нервов. Схема применения Мильгаммы при тригеминальной лицевой боли включает: назначение Мильгаммы в форме раствора для внутримышечного введения — по 2 мл ежедневно, в течение 10 или 15 дней, затем Мильгаммы композитум — внутрь по 1 драже 3 раза в день, в течение 6 недель.
Ю. В. Грачев, доктор медицинских наук, В. И. Шмырев, доктор медицинских наук, профессор, НИИ ОПП РАМН, ГМУ Управления делами Президента РФ, Москва
Как избавиться от зубной боли?
Для того чтобы ослабить внезапно возникшую зубную боль, рекомендуется:
- отказаться от употребления слишком грубой пищи, кондитерских изделий, ледяных, чересчур горячих или кислых блюд, напитков (вплоть до визита в стоматологическую клинику);
- основательно почистить зубы, проследить за тем, чтобы в образовавшихся полостях не осталось частиц пищи;
- прополоскать рот содовым раствором (растворить 5-7 г пищевой соды в стакане подогретой воды, при желании в раствор можно добавить 6-7 капель йода);
- на протяжении 15 минут полоскать полость рта свежеприготовленным настоем шалфея (для приготовления средства для полоскания необходимо залить столовую ложку травы 150 мл кипятка и настоять не менее получаса);
- принять внутрь небольшую дозу анальгина, ибупрофена или других анальгезирующих препаратов;
- приложить к больному зубу или к щеке на стороне поражения кусочек льда или холодный компресс.
Эффективным средством от болей может стать легкий точечный массаж. В большинстве случаев для того, чтобы существенно ослабить болевой синдром, достаточно аккуратно помассировать небольшую впадинку, расположенную между губами и носом, или V-образную область, образованную указательным и большим пальцем на стороне поражения.
Что нельзя делать при возникновении зубной боли?
При появлении острой зубной боли строго запрещается:
- прикладывать к пораженному зубу обезболивающие препараты, выпущенные в таблетированной форме (чаще всего следствием описанных действий становится химический ожог эпителиальных тканей в области поражения);
- принимать антибактериальные средства;
- прикладывать к зубу или к щеке на пораженной стороне теплые компрессы и примочки;
- пытаться купировать боль при помощи алкогольных напитков.
Помимо этого, стоматологи не рекомендуют прибегать к использованию сомнительных, непроверенных, не имеющих научного обоснования методов и средств нетрадиционной медицины.
Важно понимать, что единственно верным способом борьбы с острой зубной болью является своевременное обращение за помощью в стоматологическую клинику. Современные лекарственные препараты и методы лечения позволяют стоматологам за считанные минуты избавлять пациентов от болевых ощущений, а затем эффективно и быстро справляться со спровоцировавшими появление болей патологическими процессами.
Кафедра нервных болезней Московского государственного стоматологического университета, Москва’
При описании болевых синдромов головы, лица, полости рта применяются различные классификации, как отечественные, так и международные, обычно взаимодополняющие друг друга. В нашей стране используется Международная классификация болезней 10 пересмотра (МКБ-10). Основные принципы этой классификации в разделе, касающемся прозопалгий и цефалалгий, положены в основу «Московских городских стандартов стационарной медицинской помощи для взрослого населения» — МГС (1998). Однако в этих классификациях, предназначенных в первую очередь для статистических целей, краниопрозопалгий представлены лишь в самых общих чертах. В клинической практике чаще используется «Классификация и диагностические критерии головных болей, невралгий и лицевой боли», предложенная Международным обществом головной боли (МОГБ), подкупающая своей четкостью и простотой. Не менее известна и другая классификация — Международной ассоциации по изучению боли (МАИБ), которая систематизирует и дает определения болевым синдромам всего тела человека, в том числе и краниопрозопалгиям. Кроме того, классификация МАИБ касается, главным образом, хронических болевых синдромов, с которыми в основном имеют дело неврологи.
Отечественные классификации, в отличие от международных, ориентированы на выделение нозологии, и во многих случаях удачно дополняют зарубежные аналоги. В данной работе будут приведены в качестве сравнения не только диагностические термины краниопрозопалгий МКБ-10, МГС, МАИБ, МОГБ, но и рабочая классификация по головным и лицевым болям, используемая в клинике нервных болезней Московского государственного медико-стоматологического университета (МГМСУ). Эта классификация, ее понятийный и терминологический аппарат ни в коей мере не выходят за рамки МКБ -10, не претендуют ни на какое либо иное применение, кроме как в описательных формулировках текстовых (дневниковых) записей историй болезни и амбулаторных карт. Для этих же целей используется терминология МОГБ и МАИБ, поскольку в официальных медицинских документах должны быть классификационные термины нормативных документов МЗ РФ или МГС. Наибольшее внимание и соответствующие комментарии будут даны классификациям МАИБ и МОГБ. В этих двух международных классификациях много общего, но есть и определенные различия, которые мы попытаемся проанализировать и сопоставить с рабочей классификацией головных и лицевых болей принятой в клинике нервных болезней МГМСУ.
Классификация головной и лицевой боли в версии МКБ-10
К пароксизмальным состояниям в ней относят синдромы, среди которых выделяются следующие виды краниопрозопалгий.
Мигрень.
Мигрень без ауры (простая мигрень), с аурой (классическая мигрень), в которой в свою очередь выделяют мигрень с аурой без головной боли, базилярную, эквиваленты, семейную гемиплегическую, гемиплегическую, с аурой при остром начале, с длительной аурой, с типичной аурой, мигренозный статус, осложненную мигрень, другие мигрени (офтальмоплегическую и ретинальную), мигрень неуточненную. Синдром «гистаминовой» головной боли (хроническая пароксизмальная гемикрания, «гистаминовая» головная боль в хронической и эпизодической формах), сосудистая головная боль, не классифицируемая в других рубриках.
Головная боль напряжения (хроническая и эпизодическая головная боль напряжения), хроническая посттравматическая головная боль, головная боль, вызванная применением лекарственных средств, а также не классифицируемая в других рубриках.
Прозопалгии выделены в раздел «Поражения отдельных нервов, нервных корешков и сплетений».
Поражения тройничного нерва, в которые входят все поражения V-го черепного нерва, в том числе и невралгия тройничного нерва (болезненный тик). Атипичная лицевая боль. Другие поражения тройничного нерва. Неуточненные поражения тройничного нерва. Поражения других черепных нервов, к которым относится поражения языкоглоточного нерва (поражение IX черепного нерва и языкоглоточная невралгия). Множественные поражения черепных нервов (полиневропатия черепных нервов). Поражения других черепных нервов (уточненные и неуточненные). К поражениям черепных нервов, классифицируемых в других рубриках, относят: невралгию после опоясывающего лишая (постгерпетическое воспаление ганглия узла коленца и невралгию тройничного нерва), множественные воспаления черепных нервов (при инфекционных и паразитарных болезнях), классифицируемые в других рубриках — при саркоидозе, новообразованиях и поражениях черепных нервов при других болезнях, классифицируемых в других рубриках. Несмотря на достаточно выраженную краткость и четкость, все же постгерпетическую невралгию после опоясывающего лишая следует называть не невралгией тройничного нерва, а офтальмической постгерпетической невралгией, что отражает сущность болезни. В невралгии тройничного нерва выделение болезненного тика (правильнее охарактеризовать его как «болевой») сейчас уже не вполне оправдано, так как применение антиконвульсантов практически ликвидировало болевой гиперкинез на высоте алгического пароксизма.
Классификация МГС
Используемая в МГС терминология кранио-прозопалгий близка к таковой в МКБ-10. К «Поражениям нервных корешков и сплетений» относят и патологию черепных нервов.
- Невралгия тройничного нерва
- Атипичная лицевая боль
- Другие поражения тройничного нерва
- Поражения тройничного нерва неуточненные
- Воспаление узла коленца
- Невралгия после опоясывающего лишая К синдромам головной боли относят мигрень и другие головные боли
- Мигрень без ауры (простая мигрень)
- Мигрень с аурой (классическая мигрень)
- Мигренозный статус
- Осложненная мигрень
- Другая мигрень
- Синдром » гистаминной » головной боли
- Сосудистая головная боль, не классифицируемая в других рубриках
- Головная боль напряжения
- Хроническая посттравматическая головная боль
- Головная боль, вызванная применением лекарственных средств, не классифицируемых в других рубриках.
В клинике нервных болезней МГМСУ применяется рабочая классификация прозокраниоцервикалгий, основанная на патофизиологических принципах и состоящая из пяти разделов.
- Неврогенные прозопалгии и цервикокраниалгии. 1.1. Пароксизмального типа 1.1.1. Невралгия тройничного нерва (классическая, истинная или симптоматическая) 1.1.2. Невралгия языкоглоточного нерва (классическая, симптоматическая) 1.1.3. Невралгия верхнего гортанного нерва 1.2. Непароксизмального типа 1.2.1. Невропатии тройничного нерва и его ветвей (подбородочного, язычного и др.) 1.2.2. Глоссалгия, стомалгия 1.3. Комбинированного типа 1.3.1. Постгерпетическая тригеминальная невралгия 1.3.2. Невралгия затылочного нерва (большого, малого). 1.3.3. Цервикалгия.
- Мышечноскелетные прозокраниоцервикалгии. 2.1. Мифасциальная прозокраниалгия. 2.2. Болевая дисфункция височно-нижнечелюстного сустава.
- Вегетативно-сосудистые прозокраниалгии 3.1. Пароксизмального типа 3.1.1. Мигрень с аурой 3.1.2. Мигрень без ауры 3.1.3. Мигренозные вариант ы 3.1.4. Периодическая мигренозная невралгия (эпизодическая, постоянная, хроническая, другие формы) 3.1.4. Височный (гигантоклеточный) артериит. 3.1.5. Невралгия промежуточного нерва (невралгия узла коленца, синдром Рамзая-Ханта). 3.1.6. Комбинированная форма — периодическая мигренозная невралгия — невралгия тройничного нерва. 3.1.7. Атипичные формы. 3.2. Непароксизмального типа 3.2.1. Болезненная офтальмоплегия (поражение кавернозного синуса, синдром Толосы-Ханта) 3.2.2. Дентальная плексалгия.
- Психогенные прозокраниалгии (при невротических и психотических расстройствах) 4.1. Головная боль напряжения 4.2. Дисморфофобии с алгическим компонентом.
- Прозокраниалгии при заболеваниях зубо-челюстной системы, лор-органов, множественных поражениях черепных нервов, дисциркуляции цереброспинальной жидкости.
Наиболее диагностически точная и соответствующая современным воззрениям на патогенез прозопалгий терминология представлена в классификациях МОГБ и МАИБ. Краниопрозопалгий в классификации МАИБ носят наименование «Невралгии головы и лица» и составляют семь групп (невралгии головы и лица, краниофациальные боли мышечноскелетного происхождения, поражения уха, носа и ротовой полости, первичные синдромы головной боли сосудистого происхождения и синдромы дисциркуляции цереброспинальной жидкости, боли психогенного происхождения в области головы, лица и шеи, затылочные и шейные мышечноскелетные нарушения, висцеральные боли в области шеи). Все эти формы излагаются в разделе «Относительно локализованные болевые синдромы головы и шеи».
В классификации МОГБ представлено тринадцать общих диагностических разделов — мигрень; головная боль напряжения; пучковая (кластерная) головная боль и хроническая пароксизмальная гемикрания; головные боли, не связанные со структурным повреждением мозга; головная боль вследствие травмы; головная боль при сосудистых заболеваниях; головная боль при внутричерепных несосудистых заболеваниях; головная боль вследствие приема некоторых веществ или их отмены, головная боль вследствие внемозговых инфекций; головная боль вследствие метаболических нарушений; головная или лицевая боль вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, либо других лицевых или черепных структур, краниальные невралгии; боли при патологии нервных стволов и деафферентационные боли; неклассифицируемая головная боль.
Ниже мы приводим сравнение терминов, используемых МАИБ, МОГБ и в клинике нервных болезней МГМСУ. При сопоставлении терминов вначале будут располагаться термины МАИБ, через тире — термины МОГБ, затем, также после тире, терминология, принятая в нашей клинике. Там, где терминам МАИБ нет близкого соответствия в классификации МОГБ или клинике нервных болезней МГМСУ, после тире термин употреблен не будет.
Невралгии головы и лица — краниальные невралгии, боли при патологии нервных стволов и деафферентационные боли — невралгии и невропатии черепных нервов
- Тригеминальная невралгия (болевой тик) — идиопатическая невралгия тройничного нерва — невралгия тройничного нерва (типичная или истинная невралгия тройничного нерва).
- Вторичная тригеминальная невралгия при поражении центральной нервной системы (опухоль или аневризма) — симптоматическая невралгия тройничного нерва (при сдавливании корешка или узла тройничного нерва, при центральных поражениях) — симптоматическая тригеминальная невралгия.
- Острый тригеминальный герпес зостер — хроническая постгерпетическая невралгия — постгерпетическая тригеминальная невралгия. Термин МАИБ указывает, что невралгия обусловлена герпетическим поражением, однако она может быть как в острой стадии, так и в стадии ремиссии. По этой же причине определение «хроническая» в классификации МОГБ, по-видимому, излишне.
- Невралгия коленчатого узла (синдром Рамзая-Ханта) — герпес зостер — невралгия промежуточного нерва. Термин МАИБ более точен и указывает на структуру, обуславливающую характерную клиническую картину, поэтому ему следует отдать предпочтение.
- Глоссофарингеальная невралгия (IX краниальный нерв) — невралгия языкоглоточного нерва (идиопатическая, симптоматическая) — невралгия языкоглоточного нерва.
- Невралгия верхнего гортанного нерва (невралгия блуждающего нерва) — верхняя гортанная невралгия — невралгия верхнего гортанного нерва.
- Затылочная невралгия — затылочная невралгия — невралгия большого (малого) затылочного нерва.
- Подъязычная невралгия — другие случаи постоянной боли при поражении краниальных нервов — глоссалгия (или невралгия язычного нерва). В данном случае термин МАИБ не может быть принят, так как при патологии двигательного подъязычного нерва сенсорных, в том числе и болевых, расстройств не наблюдается. Боли в языке постоянного характера обычно относятся к глоссалгии. Термин МОГБ в этом отношении более приемлем.
- Глоссофарингеальная боль в результате травмы — симптоматическая Глоссофарингеальная невралгия — симптоматическая невралгия языкоглоточного нерва. Так как вторичная Глоссофарингеальная невралгия возникает не только в результате травмы, то термин МОГБ более оправдан.
- Подъязычная боль в результате травмы — другие случаи постоянной боли при патологии краниальных нервов — стомалгия. В данном случае комментарии идентичны таковым в пункте 9.
- Синдром Толосы-Ханта (болезненная офтальмоплегия) — синдром Толосы-Ханта — болезненная офтальмоплегия (поражение кавернозного синуса). Удобнее применять термин МАИБ, ибо в нем указывается помимо эпонима и сущность болевого феномена.
- SUNCT-синдром (кратковременная, невралгоподобная боль с конъюнктивитом и слезотечением) — в классификации МОГБ аналогия отсутствует — комбинированная форма периодической мигренозной невралгии (невралгия первой ветви тройничного нерва).
- Синдром Редера I и 2 типа — отсутствует в классификации МОГБ — прозокраниалгии при множественном поражении черепных нервов.
Краниофациальные боли мышечноскелетного происхождения — в классификации МОГБ прямой аналогии данному разделу нет — мышечноскелетные прозокранионервикалгии
- Головная боль напряжения, хроническая форма (головная боль при напряжении мышц скальпа) — хроническая головная боль напряжения (эпизодическая, хроническая, атипическая) — головная боль напряжения.
- Височно-нижнечелюстная боль и дисфункциональный синдром — дисфункция височно-нижнечелюстного сустава — болевая дисфункция височно-нижнечелюстного сустава (миофасциальная прозопалгия). Мы считаем, что термин, используемый в нашей клинике, удобнее для практического применения.
- Ревматоидный артрит височно-нижнечелюстного сустава — заболевание височно-нижнечелюстного сустава — системная артропатия височно-нижнечелюстного сустава. Учитывая то, что артриты височно-нижнечелюстного сустава могут быть обусловлены не только ревматоидным артритом, следует отдать предпочтение термину МОГБ.
Боли при поражении уха, носа и роговой полости — головная или лицевая боль вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, рта, либо других лицевых или черепных структур — прозокраниалгии при заболеваниях зубочелюстной системы, лор-органов, при множественных поражениях черепных нервов, при дисциркуляции цереброспинальной жидкости
- Верхнечелюстные синуситы — головная боль при остром синусите — гайморит. Термин МОГБ предпочтительнее, так как указывает на болевые проявления при воспалительном процессе верхнечелюстной пазухе, но без дополнения «острый».
- Одонталгия. Зубная боль первою типа, обусловленная дентно-эмалевым дефектом.
- Одонталгия. Зубная боль второго типа (пуль-питы).
- Одонталгия. Зубная боль третьего типа. Периапикальные периодонтиты и абсцессы.
- Одонталгия. Зубная боль четвертого типа. Атипичные одонталгии, дентальная плексалгия.
- Глоссодиния и синдром сухого рта. В нашей клинике используется термин «глоссалгия», в тех случаях когда аллодиния, парестезии, боль и жжение превалируют в передних 2/3 языка и «стомалгия», если дизестезии. сенсопатии и сенестопатии преобладают в других частях полости рта.
- Синдром сломанного зуба.
- Воспалительные заболевания десны.
- Зубная боль неизвестной причины.
- Заболевания челюсти воспалительной природы.
- Другие заболевания челюсти неуточненной природы.
От 2 до11 пункта терминам МАИБ соответствует один и тот же термин МОГБ — головная или лицевая боль при патологии зубов, полости рта пли других лицевых пли краниальных структур. Подобная терминология используется и в нашей клинике при непрофильной госпитализации или внезапно развившейся патологии зубочелюстной системы. Такие пациенты переводятся в стоматологические клиники.
Синдромы первичной головной боли, обусловленной сосудистыми расстройствами и дисциркуляцией цереброспинальной жидкости — мигрень, пучковая (кластерная) головная боль и хроническая пароксизмальная гемикрания
- Классическая мигрень (мигрень с аурой) — мигрень с аурой — мигрень с аурой.
- Проект мигрень (мигрень без ауры) — мигрень без ауры — мигрень без ауры (простая форма).
- Варианты мигрени — семейная гемиплегическая мигрень, базилярная мигрень, офтальмоплегическая мигрень, peтинальная мигрень — мигренозные варианты.
- Каротидиния — в практике нашей клиники не встречалась.
- Головная боль комбинированного типа — мигрень без ауры, хроническая головная боль напряжения — головная боль напряжения.
- Пучковая головная боль — пучковая головная боль с неопределенной периодичностью, эпизодическая пучковая головная боль — периодическая мигренозная невралгия.
- Хроническая пароксизмальная гемикрания, неремиттирующие формы или варианты — другие формы периодической мигренозной невралгии.
- Хроническая пароксизмальная гемикрания, ремиттирующие формы или варианты — хроническая пароксизмальная гемикрания — головная боль напряжения.
- Хроническая пучковая головная боль — хроническая пучковая головная боль — постоянная форма периодической мигренозной невралгии.
- Синдром «кластер — тик» — в классификации МОГБ не встречается — комбинированная форма (периодическая мигренозная невралгия — нев-ралгия I ветви тройничного нерва).
- Посттравматическая головная боль — хроническая посттравматическая головная боль после значительной травмы головы или при наличии подтверждающих симптомов, минимальная травма головы без подтверждающих симптомов — прозокраниалгия при дисциркуляции цереброспинальной жидкости посттравматического генеза.
- Синдром «джэбс энд джоултс» — идиопатическая внезапная головная боль — атипичная головная боль (головная боль напряжения).
- Височный артериит (гигантоклеточный артериит) — гигантоклеточный артериит — височный артериит.
- Головная боль, ассоциирующаяся с низким давлением цереброспинальной жидкости — головная боль, обусловленная снижением давления цереброспинальной жидкости — прозокраниалгия при дисциркуляции спинномозговой жидкости.
- Головная боль, не имеющая определенных диагностических признаков — не классифицируемая головная боль — атипичная головная боль.
Боли психогенного происхождения в области головы, лица и шеи — психогенные краниопрозопалгий
- Истерические или ипохондрические боли в области головы лица и шеи — в классификации МОГБ нет прямой аналогии — психогенные головные боли.
- Головная боль психогенного происхождения в области головы, лица и шеи, ассоциирующаяся с депрессией — головная боль типа головной боли напряжения, не соответствующая перечисленным выше критериям — психогенные головные боли.
Субокципитальные и цервикальные боли мышечно-скелетного происхождения — головная боль вследствие патологии черепа, шеи либо других черепных структур
- Синдром шиловидного отростка (синдром орла) — нет аналогии в классификации МОГБ — симптоматическая невралгия языкоглоточного нерва.
- Цервикогенные головные боли — головная или лицевая боль, ассоциирующаяся с нарушениями в области головы, шеи и т. п. — цервикалгия.
- Далее в классификации МАИБ представлены болевые синдромы в области шеи, обусловленные опухолями и туберкулезом, по нашему мнению, не относящиеся к компетенции невролога, ввиду чего в данной работе не рассматриваются. Нет прямого соответствия в классификации МАИБ таким терминам МОГБ, как головные боли, не связанные со структурным поражением мозга; головная боль вследствие приема некоторых веществ или их отмены; головная боль вследствие мозговых инфекций; головная боль вследствие метаболических нарушений.
При сравнении этих двух наиболее известных международных классификаций головной и лицевой боли следует отметить, что в обеих из них имеются важные в диагностическом плане дефиниции, описание диагностических критериев, выделение определенных болевых синдромов, мало известных практическим врачам нашей страны. Обе классификации представляют большую ценность в общей ориентированности врача при диагностике и лечении краниопрозопалгий. Вместе с тем некоторые диагностические приемы кажутся чрезмерно формализованными, целые разделы головной боли представляют интерес лишь в дифференциально-диагностическом отношении (головная боль при метаболических нарушениях или при ЛОР-патологии).
При оформлении медицинской документации нами используется диагностическая терминология, изложенная в «Московских городских стандартах стационарной медицинской помощи для взрослого населения», рекомендованных для учреждений здравоохранения г. Москвы (1998). Желательно указывать на выраженность (умеренный, интенсивный), а также на фазу течения хронического болевого синдрома (статус, затянувшееся обострение, начинающаяся ремиссия), и на предполагаемую или доказанную этиологию — посттравматическую, сосудистую, постинфекционную, метаболическую, дегенеративную (остеохондроз позвоночника), психогенную.
Классификационные термины не представляют собой нечто неподвижное и застывшее, они подвергаются взаимному обогащению, взаимопроникновению понятий и поэтому сравнение различных классификаций представляется нам весьма полезным. Врач же в своих прагматических целях вправе выбирать из различных классификаций более подходящие для терапевтических целей описания и дефиниции. Определение принадлежности конкретного краниопрозопалгического или цервикокраниалгического синдрома к определенной группе (невралгические, вегетативно-сосудистые или мышечно-скелетные) предполагает и строго определенную тактику лечения.
Литература
- Гречко В. Е. Неотложная помощь в нейростоматологии. — М.. 1990.
- Карлов В. А. Неврология лица. — М.: Медицина. — 1991. — 288 с.
- Ерохина Л. Г. Лицевые боли. — М.: Медицина. — 1973.
- Международная статистическая классификация болезней и проблем, связанных со здоровьем, в 3-х томах. — М., 1995.
- Степанченко А. В., Гречко В. Е., Нейматов Э. М. Краниальные нервы в норме и при патологии. М.: МНПИ. — 2001. — 239 с.
- Яхно Н. Н., Парфенов В. А., Алексеев В. В. Головная боль. — М., 2000.
- Classification and diagnostic criteria for headache disorders, cranial neuralgias and facial pain // Cephalalgia, 1988.- Vol 8 (Suppl.7).
- Merskey H., Bogduk N. Classification of chronic pain. Seattle, IASP press. — 1994. — 222 c.