Виды и типы образований на коже
Появление кожных наростов редко вызвано генетическими факторами. В большинстве случаев причиной появления новообразований на коже и слизистой становится вирус папилломы человека (ВПЧ). Науке известно более ста типов ВПЧ. По степени локализации их подразделяют на:
- кожные – локализуются в области подмышек, локтевых и коленных сгибов, в местах кожных складок;
- аногенитальные – места их распространения ограничены слизистой ануса и гениталий.
По степени угрозы здоровью папилломы делятся на несколько групп в зависимости от штамма:
- высокого онкогенного риска: 16, 18, 31, и др. ;
- среднего: 26, 53, 65;
- низкого: 6, 11, 42, 43;
- не вызывающие рак: 1, 2, 3, 4, 5, 10 и т. д.
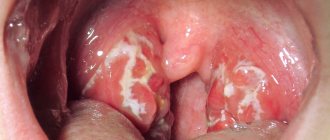
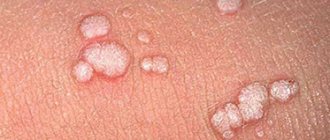
Новообразования выглядят как гриб на ножке (папилломы) или распушенный петушиный гребень. Угрозу здоровью несет второй вариант – кондиломы. Чаще всего они имеют аногенитальную локализацию и красноватый цвет. Папилломы можно удалять или нет – в зависимости от выявленного штамма и рекомендаций врача. Иногда удаление новообразований носит чисто косметический характер.
Опухоли губы
Из всех анатомических частей ротовой полости наиболее часто поражается красная кайма нижней губы. Рак нижней губы составляет приблизительно 12 — 25% от общего числа опухолей этой локализации. По не совсем понятным причинам опухолевое поражение красной каймы верхней губы — исключительно редкое явление. Наиболее часто заболевание возникает у лиц старше 60 лет. Чаще болеют мужчины, соотношение мужчины/женщины приближается к 13/ 1. Предрасполагающими факторами служат солнечное излучение, курение, злоупотребление алкоголем.
Клинически заболевание проявляется экзофитной (т.е. выступающей) опухолью или, значительно чаще, язвенной кровоточащей поверхностью. Так как не заметить данное поражение очень трудно, подавляющее число пациентов обращается за медицинской помощью на ранней стадии заболевания. Это обстоятельство (лечение ранних стадий любых злокачественных опухолей всегда приносит лучшие результаты) позволяет рассчитывать на высокую эффективность лечения. Кроме того, рак нижней губы достаточно редко дает метастазы опухоли в регионарные (шейные) лимфоузлы. В момент первичного обращения поражение шейных лимфоузлов диагностируется лишь у 2–12% пациентов. Поражение регионарных лимфоузлов значительно ухудшает прогноз заболевания. Так 5-летняя выживаемость при наличии данного поражения падает с 90 до 50% и заставляет прибегать к более агрессивным способам лечения.
Лечение рака нижней губы определяется стадией заболевания. Ранние стадии могут быть излечены с помощью хирургического или лучевого лечения. Существуют 2 вида лучевого лечения: дистанционная и контактная терапия (т.н. брахитерапия).
Губа имеет достаточно сложную анатомическую структуру, которая включает в себя мышцы с различным направлением мышечных волокон, кожу, слюнные железы, подкожную клетчатку. Естественно, что задачей хирургического лечения является не только радикальное удаление опухоли, но и восстановление структуры и функции нижней губы. Современные методы и приемы пластической хирургии позволяют добиться хороших косметических и функциональных результатов. Иллюстрацией этому служат приведенные ниже фотографии пациентов, перенесших хирургическое лечение рака нижней губы.
Развивается на фоне облигатных (бородавчатый предрак, ограниченный дискератоз, хейлит Манганотти, болезнь Боуэна) и факультативных (лейкоплакия веррукозная, кератоакантома, кожный рог, папиллома с озлокачествлением, эрозивно-язвенная и гиперкератотическая форма красной волчанки и красного плоского лишая, постлучевой хейлит) предраковых процессов.
Бородавчатый предрак характеризуется появлением на красной кайме губы резко отграниченного элемента поражения полушаровидной формы диаметром от 4 мм до 1 см, который выступает над окружающими тканями и имеет плотноватую консистенцию. Окраска его варьирует от почти нормального цвета красной каймы до застойно-красного. Узелок может быть покрыт тонкими чешуйками и напоминать бородавку или ороговевающую папиллому. Озлокачествление может произойти спустя 1-2 мес от начала заболевания.
Продуктивная форма очагового дискератоза характеризуется избыточным ороговением эпителия и выглядит как белое пятно с плоскими выступами на красной кайме или как участок гиперкератоза с шиловидными роговыми выступами. Деструктивная форма (эритроплакия) отличается тем, что на красной кайме губы появляются ограниченные дефекты эпителиального покрова — эрозии, язвы, трещины. Озлокачествление может произойти спустя 6 мес после начала заболевания.
Абразивный преканцерозный хейлит Манга-Нотти характеризуется образованием на губе овальной или неправильной формы эрозии, часто с гладкой, как бы полированной поверхностью насыщенно-красного цвета. На поверхности эрозии могут образовываться корки, при снятии которых возможно небольшое кровотечение. Уплотнения тканей в основании и вокруг эрозии нет. Возможна спонтанная эпителизация с последующим рецидивированием. Озлокачествление наступает спустя 3 мес-30 лет после начала заболевания.
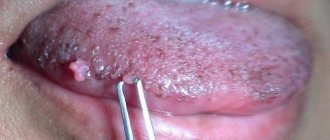
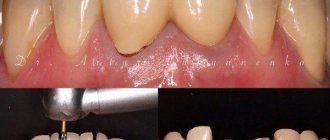
Папиллома губы — четко ограниченная опухоль от 1-2 мм до 2 см в диаметре на широком основании с ворсинчатой или шероховатой поверхностью. При усилении ороговения опухоль приобретает белесоватый оттенок. Папиллому губы рассматривают как прогрессирующее предопухолевое заболевание. Уплотнение основания папилломы, появление болезненности служат признаками ее перерождения.
Лечение диффузных поражений нижней губы (хейлиты, лейкоплакии и др.) преимущественно консервативное. Очаговые поражения лечатся хирургически, лазеро- и криодеструкцией.
Рак губы
Под термином «рак губы» подразумевают злокачественные опухоли, которые возникают в области слизистой оболочки красной каймы губы. Новообразования, развившиеся на коже рядом с губой или слизистой оболочкой преддверия рта, в эту группу опухолей не включаются.
В структуре онкологических заболеваний в России (1997) рак нижней губы составил 1,4% от общего числа злокачественных новообразований при заболеваемости 2,8 на 100000 населения. Наиболее часто заболевание наблюдается у мужчин старше 70 лет. У жителей сельской местности рак губы встречается в 1,5-2 раза чаще, чем у городского населения. В последние десятилетия отмечается постепенное снижение заболеваемости. Приблизительно 90% опухолей нижней губы развиваются вследствие воздействия известных канцерогенов, главными из которых являются табак и табакосодержащие субстанции. Алкоголь по действию сравним с табаком и входит в группу агентов, которые могут потенцировать вызываемый табаком канцерогенез. Другими важными этиологическими факторами являются хронические травмы и воспалительные процессы губы, ультрафиолетовое облучение, изменение погодных условий, род занятий (работа в нефтеперерабатывающей, угольной, текстильной промышленности).
Международная классификация по системе TNM
Анатомические области и части:
1.Верхняя губа, красная кайма. 2.Нижняя губа, красная кайма. 3.Углы губ (комиссуры). Т — первичная опухоль: Тх — недостаточно данных для оценки первичной опухоли, Т0 — первичная опухоль не определяется, Tis — преинвазивная карцинома (carcinoma in situ), T1 — опухоль до 2 см в наибольшем измерении, Т2 — опухоль до 4 см в наибольшем измерении, ТЗ — опухоль более 4 см в наибольшем измерении, Т4 — опухоль распространяется на соседние структуры — кость, язык, кожу лица.
N/pN — регионарные лимфатические узлы. Регионарными лимфатическими узлами для всех отделов головы и шеи, за исключением носоглотки и щитовидной железы, являются лимфатические узлы шеи, включающие: подподбородочные, подчелюстные, узлы у основания черепа около магистральных сосудов (глубокие шейные), в зоне бифуркации общей сонной артерии (глубокие шейные), задние шейные (поверхностные шейные), расположенные вдоль добавочного нерва, надключичные, предгортанные и паратрахеальные, заглоточные, околоушные, щечные, заушные и затылочные.
N/pNx — недостаточно данных для оценки состояния регионарных лимфатических узлов, N/pN0 — нет признаков метастатического поражения регионарных лимфатических узлов. pN0 — гистологическое исследование материала выборочного участка тканей шеи включает 6 и более лимфатических узлов; гистологическое исследование материала, полученного с помощью шейной лимфаденэктомии, включает 10 и более лимфатических узлов, N/pN1 — метастазы в одном лимфатическом узле на стороне поражения, до 3 см и менее в наибольшем измерении, N/pN2 — метастазы в одном или нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении; или метастазы в лимфатических узлах шеи с обеих сторон или противоположной стороны,,до 6 см в наибольшем измерении, N/pN2a — метастазы в одном лимфатическом узле на стороне поражения, до 6 см в наибольшем измерении, N/pN2b — метастазы в нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении, N/pN2c — метастазы в лимфатических узлах с обеих сторон или с противоположной стороны, до 6 см в наибольшем измерении, N/pN3 — метастаз в лимфатическом узле более 6 см в наибольшем измерении.
Примечание. К лимфатическим узлам на стороне поражения относятся лимфатические узлы, расположенные по средней линии.
М — отдаленные метастазы: Мх — наличие отдаленных метастазов не может быть оценено, М0 — нет отдаленных метастазов, M1 — отдаленные метастазы.
Требования к определению категории рТ соответствуют таковым к определению категории Т.
Группировка по стадиям
Стадия 0 TisN0М0 Стадия I Т1N0М0 Стадия II Т2 N0М0 Стадия III Т3N0М0 Т1-3N1М0 Стадия IVA Т4N0-1М0 Любая ТN2М0 Стадия IVB Любая ТN3М0 Стадия IVC Любая ТЛюбая NM1
Клиника. Рак наиболее часто поражает нижнюю губу на середине расстояния между средней линией и комиссурой. Основной морфологической формой является плоскоклеточный рак (80-95%). Метастазирование позднее, преимущественно в регионарные лимфатические узлы (5-9,2%). В клиническом течении рака нижней губы различают две группы — экзофитную и эндофитную. Между ними существуют переходные формы. К экзофитным ракам нижней губы относятся папиллярная и бородавчатая формы. Папиллярная форма развивается из папилломы или на фоне очагового продуктивного дискератоза. Экзофитный рак визуально представляет опухоль неправильной формы (округлая, бугристая, плоская), возвышающуюся над поверхностью красной каймы. Отмечается инфильтрация подлежащих тканей без четких границ. Бородавчатая (фунгозная) форма развивается на фоне продуктивного дискератоза, характеризуется слиянием множественных мелких выростов на губе («вид цветной капусты»), постепенным увеличением инфильтрации подлежащих тканей и распадом опухоли. Эндофитный рак нижней губы представлен язвенной и язвенно-инфильтративной формами. Язвенная форма характеризуется образованием язвенного дефекта на губе с постепенным углублением язвенной поверхности, дно ее становится неровным, форма — неправильной, края — возвышающимися над уровнем красной каймы, вывернутыми. Язвенно-инфильтративная форма отличается инфильтративным ростом, что затрудняет определение границ опухоли. Эндофитные формы рака протекают более злокачественно.
Диагностика основывается на анамнезе, осмотре, пальпации регионарных лимфатических узлов (подподбородочные и подчелюстные исследуются бимануально), данных цитологического и/или гистологического исследования. При дифференциальном диагнозе необходимо иметь в виду туберкулезное и сифилитическое поражение.
Лечение. В I и II стадиях стандартный метод лечения — лучевая терапия (короткофокусная рентгенотерапия, электронотерапия, контактное облучение, внутритканевая или сочетанная лучевая терапия) в суммарной очаговой дозе 60 Гр.
Методом выбора лечения рака губы I стадии является криодеструкция. Блоковидную резекцию губы с одномоментной пластикой по Брунсу применяют редко в связи с плохим косметическим эффектом. Более показано оперативное вмешательство при наличии остаточной опухоли после завершения радикального курса лучевой терапии; оно выполняется в сроки 3-6 нед после окончания облучения.
При опухолях II стадии через 2-3 нед после завершения лечения первичного очага выполняют профилактическое верхнее фасциально-футлярное иссечение клетчатки шеи с обеих сторон. В блок удаляемых тканей включают клетчатку подподбородочной и подчелюстной области и лимфатические узлы области развилки общей сонной артерии, нижний полюс околоушной слюнной железы.
При раке нижней губы III стадии применяют сочетанную лучевую терапию (дистанционная гамма- или электронотерапия + внутритканевая или короткофокусная рентгенотерапия). Наличие клинически определяемых метастазов в лимфатических узлах является показанием к предоперационному облучению шейного лимфатического коллектора на стороне поражения. Профилактическое или лечебное фасциально-футлярное удаление шейной клетчатки (с обеих сторон) осуществляется после полного стихания лучевых реакций и окончания регрессии первичного опухолевого очага. Методом выбора лечения рака нижней губы III стадии, особенно при распространении опухоли на угол рта, является комбинированный. Лимфаденэктомию в этом случае выполняют одномоментно с удалением первичной опухоли. Для устранения дефектов тканей губы, образовавшихся после лечения, производят первичную реконструкцию с использованием местных или регионарных лоскутов.
Лечение рака нижней губы IV стадии комбинированное. При множественных метастазах в лимфатических узлах шеи лечение начинают с предоперационной дистанционной лучевой терапии. Через 2-3 нед после завершения первого этапа лечения проводят операцию на первичном очаге с одномоментной шейной лимфаденэктомией. Фасциально-футлярное иссечение шейной клетчатки выполняют при одиночных, смещаемых, не спаянных с соседними анатомическими структурами шеи метастатических лимфатических узлах. Наличие множественных смещаемых метастазов в регионарных лимфатических узлах или одиночных, но ограниченно смещаемых, спаянных с внутренней яремной веной и грудино-ключично-сосцевидной мышцей, является показанием к выполнению операции Крайла. При двустороннем метастатическом поражении лимфатических узлов шейную лимфаденэктомию осуществляют одномоментно с обеих сторон. У пожилых и ослабленных пациентов эту операцию можно сделать сначала с одной стороны, а через 2-3 нед — с другой.
При нерезектабельных опухолях и наличии противопоказаний к комбинированному лечению проводят курс паллиативной дистанционной гамма-терапии по радикальной программе (60-70 Гр). Химиотерапия используется в рамках паллиативного химиолучевого лечения (см. Рак слизистой оболочки дна полости рта).
Рецидивы рака нижней губы лечатся хирургически и комбинированно. При поздних ограниченных рецидивах (развившихся через 1 год и более после завершения короткофокусной рентгенотерапии) можно повторно провести курс лучевой терапии (60-70 Гр).
Прогноз. По сводным данным различных авторов, пятилетняя выживаемость при I стадии составляет 91,2-96,9%, при II — 82,8-83,6%, при III — 63,5-75,4%, при IV — не более 30%.
Профилактика рака губы заключается в своевременном лечении предраковых заболеваний, отказе от курения, устранении неблагоприятных внешних факторов (повышенная инсоляция и т.д.), использовании защитных кремов для губы.
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ по телефону +7 (921) 951 — 7 — 951
Поделиться ссылкой:
Вероятные способы заражения ВПЧ
Вирус сохраняет жизнеспособность в окружающей среде. Передача инфекции происходит от носителя к здоровому человеку следующими путями:
- во время полового акта;
- бытовым путем (через предметы личной гигиены);
- в банях, саунах, спортзалах при инфицировании предметов общего пользования;
- от матери к ребенку при родах;
- самозаражение – при гигиенических процедурах или в местах трения.
Риск инфицирования и перерождения папиллом в злокачественные образования повышается при снижении иммунитета. Факторами, повышающими опасность заражения, являются:
- раннее начало половой жизни, разные партнеры;
- наличие урогенитальных инфекций (хламидиоз, трихомониаз, бактериальный вагиноз, ВИЧ и т. д. );
- местные раздражающие выделения слизистой в области половых органов;
- дисбиотические состояния;
- вредные привычки.
В зависимости от типа вируса и состояния иммунитета скорость распространения инфекции меняется. Некоторые типы папиллом могут себя не проявлять годами. Кондиломы лучше сразу удалять – они почти всегда перерождаются в злокачественные образования.
Удаление папилломы в полости рта
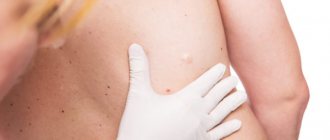
Как правило, удаление бородавок в ротовой полости осуществляется радиоволновым методом или с помощью лазера. Эти два способа наиболее эффективны, безопасны и безболезненны (в некоторых случаях могут использоваться местные обезболивающие препараты). Суть лазерного прижигания папилломы заключается в воздействии узконаправленных лучей определенной частоты, что приводит к разрушению и некрозу патологически измененных тканей. Радиоволновое удаление бородавок предполагает срезание папилломы у ее основания, что позволяет направить удаленный материал на дальнейшее гистологическое исследование.
К преимуществам лазерного и радиоволнового лечения папилломы относят:
- Оперативность процедуры;
- Отсутствие послеоперационных рубцов и шрамов;
- Минимальное повреждение окружающих здоровых тканей;
- Короткий период реабилитации;
- Возможность удаления бородавок любых размеров и локализации;
- Отсутствие послеоперационных осложнений (бактериальное заражение, распространение инфекции, кровотечение).
Также существуют другие деструктивные методы борьбы с бородавками во рту. К ним относятся:
- Криодеструкция (прижигание папилломы жидким азотом);
- Электрокоагуляция (иссечение бородавок электрическим током);
- Прижигание наростов химическими веществами;
- Хирургическое иссечение папилломы с помощью скальпеля.
Однако, в силу особой чувствительности и повышенной влажности слизистой ротовой полости перечисленные способы будут менее эффективными и безопасными.
К противопоказаниям хирургического лечения бородавок относят наличие онкологических заболеваний, острое течение инфекционно-вирусных патологий, обострение хронических болезней и сахарный диабет в декомпенсационной стадии.
Наиболее результативный и подходящий метод оперирования бородавок подбирает врач после проведения обследования. При этом специалист учитывает возраст и состояние здоровья пациента, наличие возможных противопоказаний и аллергических реакций, а также локализацию, размеры и количество новообразований.
Диагностика: к какому врачу обратиться
Обследование назначает дерматовенеролог после визуального осмотра в ряде случаев:
- наличие папиллом на коже или слизистых (или их присутствие у полового партнера);
- планирование беременности;
- бесплодие или неблагополучные беременности в прошлом.
Сам факт обнаружения вируса не является решающим – намного важнее выявить его тип и степень онкогенности.
Для диагностики используются следующие методики:
- кольпоскопическое исследование – осмотр с использованием специального микроскопа шейки матки и влагалища;
- цитологическое исследование – забор мазка, обладает невысокой точностью, при плохом результате проводят дополнительный анализ;
- гистологическое исследование биоптата – забор для анализа небольшого фрагмента ткани;
- ПЦР (полимеразная цепная реакция) – материалом для исследования служит мазок, моча или кровь, точность приближается к 100%.
ПЦР чаще всего используют в специализированных клиниках. Точность результата зависит от соблюдения техники проведения исследования. Такой анализ лучше делать в лабораториях со строгим выполнением стандартов.
Диагностика бородавок
Основным методом диагностики является осмотр лица пациента на наличие бородавок на губах и слизистой полости рта.
Чтобы подтвердить или опровергнуть наличие ВПЧ достаточно сдать анализы:
- ✓ Крови на антитела
- ✓ Для проведения гистологического исследования (биопсия) берется для анализа маленькая часть новообразования
- ✓ Методика ПЦР позволяет обнаружить генетический материал патогена со стопроцентной вероятностью
Перед тем, как избавиться от нароста, следует посетить онколога.
Специалист с помощью дерматоскопии определит состояние бородавки, чтобы исключить признаки ее озлокачествления.
Методы удаления образований
В зависимости от результатов диагностики врач рекомендует один из способов удаления папиллом:
- Лазер – малоинвазивная технология с применением лазерного луча: отсутствие боли и кровотечений, быстрая реабилитация.
- Радиоволны – низкотравматичный бесконтактный способ удаления новообразований с прекрасным косметическим эффектом.
- Криодеструкция – для удаления папиллом используют жидкий азот, охлаждающий и разрушающий новообразования.
Если вы столкнулись с необходимостью удаления папиллом, специалисты «Гармонии» рады будут помочь. В нашем медицинском центре работают ведущие врачи области, и установлено современное профессиональное оборудование. Обращайтесь, если хотите, чтобы лечение прошло быстро, безболезненно и безопасно для здоровья.
Надо ли удалять бородавку на губе
Удаление новообразования проводится в том случае, если для этого есть показания.
Наросты иногда исчезают самопроизвольно.
Поэтому, если бородавка маленькая и не причиняет особых беспокойств, то в удалении нет необходимости.
Решение об иссечении нароста должен принимать специалист.
Если бородавка вызывает дискомфорт в виде зуда, жжения, болезненности, растет, воспаляется, изменилась внешне.
Если увеличилась в размере, поменяла форму и окраску или кровоточит, то необходимо ее убрать, прибегнув к иссечению одним из способов.
В домашних условиях удаление новообразования не безопасно.
В результате неправильных действий:
- может не получиться удалить бородавку полностью, что спровоцирует ее повторное появление
- повышается риск травмирования здоровых тканей, которые окружают нарост
- могут сформироваться шрамы и рубцы
Стоимость услуг
| Код | Наименование услуги | Стоимость |
| 1101 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом за 1 ед. | 650 руб |
| 1102 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 5 ед. | 2500 руб |
| 1103 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 10 ед. | 4000 руб |
| 1104 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 20 ед. | 5000 руб |
| 1105 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 30 ед. | 6000 руб |
| 1106 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 40 ед. | 7000 руб |
| 1107 | Удаление доброкачественных образований (до 5 мм в диаметре) кожи лазерным или радиоволновым методом до 50 ед. | 7500 руб |
Симптомы папиллом полости носа и носоглотки
Если папилломы находятся внутри носовых ходов, заболевание может проявляться следующими симптомами:
Заложен нос
Папилломы могут расти, и с какого-то момента человек начинает ощущать заложенность носа.
Подробнее о симптоме
Синдром постназального затекания
Папилломы могут вызывать синдром постназального затекания. В носовых полостях располагаются железы, вырабатывающие слизь. Если у человека нет насморка, слизи выделяется немного. Она служит для увлажнения носовых ходов, связывает попавшую туда пыль и бактерии. Иногда человек чихает или высмаркивается, удаляя таким образом слизь из носа. Папилломы могут достигать значительных размеров, перекрывая путь слизи. В этом случае слизь начинает накапливаться, а потом стекать по носоглотке (это и есть синдром постназального затекания). Как правило, скопление слизи в горле ощущается по утрам, после ночного сна.
Носовые кровотечения
При механическом повреждении папилломы могут быть причиной носовых кровотечений.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии. Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно «склеивает» кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется — болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Как на самом деле они выглядят?
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое — ножка всегда тоньше, чем верхняя часть. Второе — консистенция папилломы всегда мягче окружающей кожи. Третье — размер папилломы, как правило, небольшой — не более 5 мм. На фотографии ниже — типичная папиллома.