Причины
Основными причинами повреждения НАН выступают:
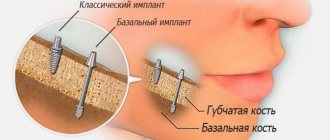
- имплантация (ошибки врача, отсутствие предварительного полноценного предварительного обследования);
- удаление дистопированных «восьмерок» на нижней челюсти;
- ошибки при выполнении проводниковой анестезии;
- выход пломбировочного материала за верхушку корня в нервный канал;
- инфекционное поражение периапикальной области нижнего ряда.
Но наиболее часто наблюдается именно первая причина – поражение в результате установки импланта, обычно – жевательной зоны.
Первые признаки повреждения
Первыми симптомами поражения нерва выступают дискомфорт в области десен и щек, нижней губы. Проявления проблемы выступают:
- парестезия, то есть изменение уровня чувствительности без болевых ощущений;
- дизестезия с болью в пораженной зоне, чувством «мурашек», изменения общей чувствительности области;
- анестезия – полная потеря чувствительности на определенном участке.
В некоторых случаях может затрагиваться язычный нерв, который проходит со стороны языка в тканях десны. Обычно это наблюдается в результате удаления «восьмерок» (примерно в 2,1% всех случаев). При имплантации этот нерв затрагивается реже. Если такая ситуация происходит, появляются следующие симптомы:
- слюнотечение становится обильным;
- появляется непроизвольное прикусывание кончика языка;
- нарушения дикции;
- ощущение жжения, онемения в языке;
- потеря, изменение вкуса;
- глотание нарушено.
В 90% случаев проблемы проходят самостоятельно через семь-десять недель, специальное лечение не требуется.
Нижнечелюстной нерв
Нижнечелюстной нерв, n. mandibularis, смешанный; он представляет собой наиболее мощную ветвь тройничного нерва. Образуется нижнечелюстной нерв чувствительной ветвью, отходящей от тройничного узла, к которой присоединяется двигательный корешок тройничного нерва.
Нижнечелюстной нерв выходит из черепа вниз на его основание через овальное отверстие и делится на две основные ветви — переднюю, преимущественно двигательную, и заднюю, преимущественно чувствительную.
Еще до деления на эти ветви от нижнечелюстного нерва отходит тонкая менингеальная ветвь нижнечелюстного нерва, r. meningeus n. mandibularis, которая через остистое отверстие возвращается в полость черепа, иннервируя твердую оболочку головного мозга средней черепной ямки. От задней поверхности нижнечелюстного нерва отходят 3—4 коротких ствола к ушному узлу, ganglion oticum.
Менингеальная ветвь нижнечелюстного нерва
От передней ветви отходит ряд нервов:
1. Жевательный нерв, n. massetericus, направляется кнаружи и отдает 1 —2 тонкие ветви к височно-нижнечелюстному суставу, затем проходит через вырезку нижней челюсти к внутренней поверхности жевательной мышцы и иннервирует ее.
2. Глубокие височные нервы, nn. temporales profundi, обычно два нерва (меньший — задний и больший — передний), направляются латерально в щель между верхним краем латеральной крыловидной мышцы и подвисочным гребнем клиновидной кости и, поворачивая кверху на внутреннюю поверхность височной мышцы, разветвляются в ее толще.
Нервы височной мышцы, правой. (Внутренняя поверхность мышцы.) 1 — задние внутримышечные ветви глубокого височного нерва; 2—средние внутримышечные ветви; 3—передние внутримышечные ветви; 4—сухожилие височной мышцы.
3. Латеральный крыловидный нерв, n. pterygoideus lateralis,— короткий, чаще отходит вместе со щечным нервом, подходит к латеральной крыловидной мышце с внутренней стороны, иннервируя ее.
4. Щечный нерв, n. buccalis,— довольно мощный нерв, единственный чувствительный из этой группы. Чаще всего проходит между головками латеральной крыловидной мышцы,следует вперед по латеральной поверхности щечной мышцы и заканчивается в коже и слизистой оболочке щеки; иннервирует также кожу угла рта. У места разветвления имеет соединительные ветви с ветвями лицевого нерва.
От задней ветви отходят следующие нервы:
1. Медиальный крыловидный нерв, n. pterygoideus medialis, начинается от внутренней поверхности задней ветви, подходит к медиальной крыловидной мышце и иннервирует ее.
На уровне ушного узла от медиального крыловидного нерва отходят две небольшие ветви:
1) нерв мышцы, напрягающей барабанную перепонку, n. musculi tensoris tympani, который направляется несколько вверх и кзади, проходит через ушной узел и иннервирует указанную мышцу;
2) нерв мышцы, напрягающей небную занавеску, n. musculi tensoris veli palatini, отходит несколько выше предыдущего нерва, реже от нижнечелюстного нерва и, направляясь вниз и кпереди, иннервирует соответствующую мышцу.
2. Ушно-височный нерв, n. auriculotemporalis, по своему составу смешанный. Он содержит чувствительные и секреторные волокна, подходящие к нему от ушного узла. Нерв начинается двумя корешками от задней поверхности ствола нижнечелюстного нерва, направляется кзади, охватывая среднюю менингеальную артерию, проходит по внутренней поверхности мыщелкового отростка нижней челюсти, направляется кзади и вверх по капсуле височно-нижнечелюстного сустава, располагаясь под околоушной железой, впереди слухового прохода. Направляясь далее вверх, он заканчивается в коже височной области.
На своем пути ушно-височный нерв отдает ряд ветвей:
1) околоушные ветви, rr. parotidei, отходят от ушно-височного нерва в месте его прохождения под паренхимой железы и соединяются с височной ветвью лицевого нерва. Эти ветви в основном содержат секреторные волокна (от ушного узла);
2) нерв наружного слухового прохода, n. meatus acustici externi, проникает в стенку наружного слухового прохода на границе между его костной и хрящевой частями и иннервирует кожу наружного слухового прохода;
3) ветви барабанной перепонки,rr. membranae tympani, две-три тонкие ветви, подходят к наружной поверхности барабанной перепонки, иннервируя ее передненижнюю часть;
4) передние ушные нервы, nn. auriculares anteriores, обычно их два, направляются к переднему отделу ушной раковины, иннервируют кожу козелка и части завитка;
5) поверхностные височные ветви, rr. temporales superficiales, являются концевыми ветвями ушно-височного нерва. Они разветвляются в коже височной области, имеют соединительные ветви с ветвями лицевого, лобного и большого затылочного нервов;
6) соединительные ветви с лицевым нервом, rr. communicantes (cum nervo faciali), присоединяются к последнему позади шейки нижней челюсти.
3. Нижний альвеолярный нерв, n. alveolaris inferior , по своему характеру смешанный. Он представляет собой мощный ствол, который направляется вниз сначала по медиальной поверхности латеральной крыловидной мышцы, а затем, пройдя между крыловидными мышцами, по латеральной поверхности медиальной крыловидной мышцы. Направляясь немного кпереди и войдя через нижнечелюстное отверстие в нижнечелюстной канал, он следует в нем вместе с одноименными артерией и веной и выходит из подбородочного отверстия на поверхность лица.
На своем протяжении нижний альвеолярный нерв отдает ряд ветвей:
1) челюстно-подьязычный нерв, n. mylohyoideus , отходит от нижнего альвеолярного нерва у места вхождения последнего в нижнечелюстное отверстие, направляется вперед и вниз, идет в одноименной борозде на внутренней поверхности нижней челюсти. Затем подходит к челюстно-подъязычной мышце, разветвляется в ней и посылает небольшую ветвь к переднему брюшку двубрюшной мышцы;
2) нижнее зубное сплетение, plexus dentalis inferior, образуется ветвями нижнего альвеолярного нерва, отходящими от основного ствола на всем его протяжении при прохождении через нижнечелюстной канал.
Ветви соединяются между собой, образуют сплетение, посылающее два вида ветвей:
а) нижние десневые ветви, rr.gingivales inferiores, иннервирующие десну нижней челюсти;
б) нижние зубные ветви, rr. dentales inferiores, следующие к зубам нижней челюсти.
4. Подбородочный нерв, n. mentalis , является концевой ветвью нижнего альвеолярного нерва. Выйдя через подбородочное отверстие, подбородочный нерв распадается на ряд ветвей, заканчивающихся в коже подбородка — подбородочные ветви, rr. mentales, и нижней губы — нижние губные ветви, rr. labiales inferiores; часто посылает одну-две тонкие ветви к слизистой оболочке нижней губы.
5. Язычный нерв, n. lingualis , по своему характеру смешанный, так как его составляют волокна, воспринимающие общую чувствительность (осязание и температура) слизистой оболочки передних 2/3 языка, и волокна, составляющие барабанную струну — ветвь лицевого нерва, участвующую во вкусовых ощущениях передней части языка.
Язычный нерв, n. lingualis
Отделяясь от переднего края нижнечелюстного нерва, язычный нерв, как и нижний альвеолярный нерв, идет вначале по медиальной поверхности латеральной крыловидной мышцы, а несколько ниже проникает в щель между ней и медиальной крыловидной мышцей (кпереди от нижнего альвеолярного нерва).
Здесь язычный нерв принимает волокна барабанной струны (ветвь лицевого нерва), которая входит в него сзади под острым углом. Между язычным нервом и барабанной струной имеются соединительные ветви с барабанной струной, rr. communicantes (cum chorda tympani).
Дальше язычный нерв направляется дугообразно вниз и вперед по внутренней поверхности нижней челюсти и, залегая над поднижнечелюстной железой, подходит к нижней поверхности тела языка, где и посылает в его толщу свои концевые ветви.
По своему ходу язычный нерв отдает следующие ветви:
1) ветви перешейка зева, rr. isthmi faucium,— несколько тонких ветвей, направляющихся к слизистой оболочке передней дужки зева и к небной миндалине;
2) узловые ветви, rr. ganglionares, к поднижнечелтостному нервному узлу, представленные двумя-тремя короткими стволами, в составе которых идут, помимо собственных чувствительных волокон, еще секреторные, входящие в барабанную струну;
3) подъязычный нерв, n. sublingualis, отходит от передней поверхности язычного нерва и иннервирует подъязычную железу, слизистую оболочку дна полости рта в области подъязычной складки и передние отделы десны нижней челюсти;
4) соединительные ветви с подъязычным нервом, rr. communicantes (cum nervo hypoglosso), 2 или 3 ветви в виде дуг, выпуклостями обращенных вперед, идут по наружной поверхности подъязычно-язычной мышцы, присоединяются к стволу подъязычного нерва;
5) язычные ветви, rr. linguales, являются концевыми ветвями язычного нерва. Подходят к языку со стороны нижней его поверхности, входят в его толщу и, соединяясь между собой, следуют вверх, подходят к слизистой оболочке и иннервируют ее передние две трети (верхушка, края и спинка языка), отдавая тонкие ветви к нитевидным и грибовидным сосочкам языка. На границе корня и тела языка язычные ветви соединяются с язычными ветвями языкоглоточного нерва.
Классификация
В соответствии с классификацией Седдона различают следующие виды травм НАН:
- Невропраксия. Это травма относится к обратимым, оболочка нервных волокон не страдает, то есть нет развития дегенерации. После лечения проблема уходит, на это обычно требуется пара недель.
- Аксонотмезис. Обратимый тип поражения, при котором назначается длтельное, интенсивное лечение – от трех-шести месяцев. Наблюдаются развитие дегенерации, повреждения волокон.
- Невротмезис. Серьезное нарушение, затрагивающее все структуры, включая волокна, соединительные оболочки. Развивается рубцовая ткань, для устранения проблемы показано хирургическое вмешательство.
В соответствии с общепринятой классификацией ВОЗ, различают пять категорий повреждений НАН:
- компрессия, нервы не повреждены;
- отечность тканей;
- частичный разрыв волокон;
- наблюдаются полные разрывы НАН;
- развивается посттравматический фиброз.
Способы оценки
Для определения причины и степени нарушения требуется проведение диагностики. Для этого назначают:
- механоцептивные методы, при которых регистрируется ответ на механическое раздражение и стимуляцию;
- ноцицептивные, позволяющие определить чувствительность к болевому раздражению.
Первый тип исследований включает в себя тесты следующих типов:
- тесты при помощи кисточки, во время которых у Пациента по губе проводятся кистью и просят определить направление движения;
- двухточковое раздражение с применением щупа.
Второй метод диагностики включает в себя:
- тесты с булавками;
- температурные тесты на ощущение холода или нагрева.
Также проводятся проверки на наличие дефицита вкусовых ощущений, сравниваются данные с правой и левой стороны челюстно-лицевого аппарата. Точность исследований должна составлять не больше 1 мм.
Лечение
Для терапии применяют следующие схемы:
- наблюдение Пациента с периодичностью приема 2, 3, 4, 6 месяцев;
- медикаментозная терапия;
- вывинчивание, удаление импланта;
- микрохирургическое вмешательство.
Строгого протокола нет, тактика в каждом случае определяется индивидуально. Но для хирургического вмешательства существуют ограничения – оно будет эффективным только в первый год, далее такой метод считается нерезультативным.
Медикаментозная терапия включает в себя:
- прием обезболивающих средств;
- использование блокаторов водородной помпы;
- назначение противовоспалительных средств (прописывают глюкокортикостероиды);
- терапия сенсорной недостаточности.
При появлении симптомов в первые 1,-1,5 суток после установки импланта может быть показано его удаление. За этот период прогноз благоприятный, но при более длительном времени удаление искусственного корня уже не принесет заметного улучшения. Причина – необратимые изменения в нервных волокнах.
Хирургия показана в случаях, когда все предыдущие меры не принесли ожидаемого эффекта. Для этого врач должен установить расположение НАН, оценить нарушения чувствительности. На результативность операции оказывают влияние такие факторы:
- время между повреждением и проводимой операцией;
- выраженность, тип поражения;
- кровоснабжение;
- подготовка;
- зона натяжения;
- возраст Пациента, состояние здоровья.
Прогнозы и профилактика
Лечение имеет неопределенные прогнозы, при микрохирургическом вмешательстве положительный результат находится в пределах 55-82%. Если повреждение отличается тяжелой степенью, полного восстановления при любом методе лечения на происходит. По мнению некоторых специалистов такие осложнения, как боль, сохраняются и после вмешательства. Также стоит отметить, что успех лечения полностью зависит от степени поражения. Гарантировать высокий результат при любой ситуации нельзя, то есть прогнозы неопределенные.
Для исключения осложнений рекомендуется профилактика. Это обязательное полное обследование перед процедурой имплантации. Специалист установит точное расположение нерва, топографию нервных стволов и челюстно-лицевой системы. Это позволяет исключить развитие патологии, провести проводниковую анестезию правильно, без риска осложнения.
К основным профилактическим мерам относятся:
- грамотный подбор имплантационной системы;
- диагностика, включая КТ, изготовление хирургического шаблона, компьютерное моделирование;
- планирование процедуры внедрения искусственного корня;
- определение путей нервных стволов, обеспечение расстояния между ними и имплантов не меньше, чем 2 мм;
- при сверлении надо исключить чрезмерное усилие;
- во время погружения сверла или импланта используются стопперы, ограничивающие глубину и обеспечивающие безопасность.
Лечение повреждений нижнечелюстного нерва при имплантации требует от врача наличия высокой квалификации и опыта. Но даже при таких условиях прогноз успеха не дает больше 82%. Некоторые осложнения могут остаться, например, чувство онемения или болезненность.
Ятрогенная нейропатия тройничного нерва.
Эта нозологическая единица возникла в связи с тем, что лечение невралгии тройничного нерва в большинстве случаев начинали с проведения нейродеструктивных операций (спиртово-лидокаиновые блокады, нейроэкзерез, деструкция узла тройничного нерва). Вследствие этого у значительного числа больных наблюдались ятрогенные травматические или токсико-травматические нейропатии тройничного нерва. Чаще всего поражались верхне- и нижнечелюстной нервы.
Во многих пособиях по неврологии предлагается в случае невралгии тройничного нерва проводить спиртово-новокаиновые и спиртово-лидокаиновые блокады периферических его ветвей или узла — так называемая алкоголизация. Обезболивающий эффект в этом случае достигается в среднем после второй-третьей процедуры, но объясняется он тем, что наступает онемение вследствие развития деструктивных изменений в стволе нерва. С течением времени развивается токсико-травматическая нейропатия, практически резистентная к лечению, поэтому больному необходимо проводить и дальше блокады, эффективность которых уменьшается пропорционально к их количеству.
Таким образом, нейродеструктивные операции, которые проводятся при лечении невралгии, приводят к развитию токсико-травматической нейропатии. Этим и обусловлен характер болевого синдрома.
Клиника.
Клиническая картина представлена, как правило, наличием постоянной ноющей, жгучей или тупой нейропатической боли в участке иннервации пораженного нерва, на фоне которой возникают невралгические пароксизмы с иррадиацией боли соответственно в сегментарные зоны лица (сегменты Зельдера). У больных наблюдаются разнообразные виды парестезии (онемение, «ползание мурашек», жжение) и расстройства чувствительности (гипестезия с явлениями гиперпатии или гиперестезии), которые иногда распространяются за пределы иннервации одной из ветвей тройничного нерва.
Во многих случаях в процесс втягиваются вегетативные волокна, что приводит к трофическим изменениям слизистой оболочки полости рта (гингивит), зубочелюстной системы (прогрессирующий пародонтит) и кожи лица (пигментация или депигментация, сухость, шелушение, атрофия мягких тканей). В таких случаях боль становится невыносимо жгучей, разрывной, сверлящей, сопровождается вегетативными реакциями (покраснением и отеком кожи лица, местным повышением температуры тела, слезоте чением, слюнотечением).
Во время проведения нейродеструктивных манипуляций на нижнечелюстном нерве может возникать болевое сведение зубов (больные вынуждены принимать пищу через соломинку, не могут разговаривать и открывать рот). С каждой последующей алкоголизацией характер болевого синдрома изменяется: невралгические пароксизмы становятся более длительными, частыми, может формироваться невралгический статус, на коже лица возникают незначительно выраженные триггерные участки. Боль провоцируют погодные условия (холод или жара), обострение соматической патологии, употребление пищи, физические нагрузки. Точки выхода тройничного не рва болезненны во время пальпации приблизительно у 2/3 больных.
Приведенные данные убедительно свидетельствуют о том, что про ведение нейродеструктивных манипуляций не является методом выбора лечения невралгии тройничного нерва, поскольку в большинстве случаев достигается непродолжительный эффект. Вместе с тем такая терапия приводит к развитию токсической нейропатии, прогрессированию заболевания и развитию резистентности к консервативным методам лечения. Лишь в том случае, когда все использованные методы лечения невралгии являются не эффективными, а интенсивность болевого синдрома остается выраженной, можно использовать нейродеструктивные операции, разработанные в последнее время нейрохирургами.