Хронический сиаладенит — это воспаление слюнных желез, при котором периоды обострения чередуются с периодами ремиссии. Данный вид заболевания по-разному проявляется у мужчин, женщин и детей. Во время сниженной активности патологического процесса симптомы воспалительного процесса практически отсутствуют. При обострении наблюдается болезненная припухлость в шейном отделе, неприятный вкус во рту, затрудненное отделение слюны. Лечение направлено на сдерживание изменений структуры тканей слюнных желез и устранение болезненных симптомов.
Классификация форм хронического сиаладенита
В зависимости от области локализации и схожести симптомов выделяют три основные формы сиаладенита:
- Паренхиматозный сиаладенит. Паренхима — это совокупность функциональных клеток, из которых состоит слюнная железа. В основе воспалительного процесса лежит изменение клеток данного вида. Такой форме заболевания чаще подвержены женщины. От паренхиматозного сиаладенита страдают околоушные слюнные железы.
- Интерстициальный сиаладенит.Воспаление данного типа протекает в междольковом пространстве железы. Чаще всего ему подвержены мужчины. При интерстициальном сиаладените поражаются подчелюстные слюнные железы.
- Протоковый сиаладенитВозникает из-за врожденной патологии слюнных протоков или в результате их травмирования. Чаще всего бывает у людей пожилого возраста.
Общие сведения
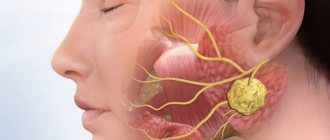
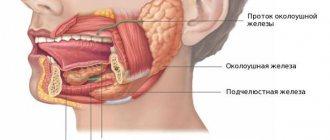
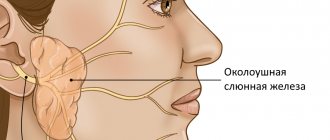
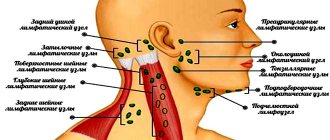
Сиалоаденитом называют воспалительный процесс в слюнных железах. У человека в полости рта располагаются три пары слюнных желез, выделяющих слюну и выводящих их в ротовую полость через специальные протоки, обеспечивая тем самым нормальный пищеварительный процесс. Это околоушные, подчелюстные и подъязычные железы. Основные функции слюны – смягчать пищу, а также способствовать процессу ее проглатывания. При воспалительном процессе продукция слюны затрудняется, и в процессе питания человек ощущает существенные неудобства. В процессе развития заболевания отмечается болезненность, отек лица и др. Если процесс прогрессирует, может образоваться гнойная полость, опухоль. Болезнь развивается как у маленьких детей, так и у взрослых людей. Поражение слюнных желез требует обращения к врачу и проведения назначенного лечения. Код сиалоаденита по МКБ-10 — K11.2.
Как проявляются воспалительные заболевания слюнных желез, какое лечение в таких случаях наиболее эффективно – об этом пойдет речь в статье.
Диагностика и лечения заболеваний слюнных желез
Слюна — это сложная смесь жидкости, электролитов, ферментов и макромолекул, которые вместе выполняют несколько важных функций: увлажнение ротовой полости, чтобы способствовать глотанию и пищеварению, переваривания крахмала с помощью амилазы слюны, модуляция вкуса, защита от кариеса и патогенов. К большим слюнным железам относятся парные околоушные, подчелюстные и подъязычные железы, а малые содержатся в слизистой губ, языка, полости рта и глотки.
Заболевания больших слюнных желез иногда случаются в практике семейного врача. Примерно половина случаев доброкачественных заболеваний слюнных желез приходится на обструктивный сиалоаденит (обусловлен наличием камней или стриктуры). Опухоли слюнных желез встречаются относительно редко: они составляют всего 6% от всех опухолей головы и шеи, в США заболеваемость составляет 2-8 случаев на 100 000 человек. Клинические проявления инфекции и воспалительных процессов слюнных желез разнообразны.
Острый гнойный сиалоаденит МКБ K11.2.
Острый сиалоаденит — это бактериальное воспаление слюнной железы, обычно поражается одна большая железа (чаще всего — околоушная) и часто случается в инвалидизированных, госпитализированных или послеоперационных пациентов. Воспаление возникает вследствие ретроградного бактериального инфицирования содержанием ротовой полости. Стаз оттока слюны в результате дегидратации или снижения приема жидкости пациентом способствует миграции бактерий в паренхиму железы.
Причины
Развития острого сиалоаденита способствуют следующие факторы: сахарный диабет, гипотиреоз, почечная недостаточность и синдром Шенгрена. Отток слюны ухудшают некоторые препараты, особенно антихолинергические. Сиалолитиаз и стриктуры протока также могут нарушать отток слюны и способствовать развитию острой инфекции, но чаще вызывают хронические или рецидивирующие инфекции. Частый бактериальный возбудитель острого сиалоаденита — Staphylococcus aureus (50-90% случаев), реже — стрептококки и Haemophilus influenzae.
Клинические признаки
Пациенты с острым сиалоаденитом обычно жалуются на появление острой боли и отека пораженной железы. Во время физикального обследования можно выявить уплотнение, отек и выраженную болезненность при пальпации, а во время массажа железы — выделение гноя из отверстия протока в ротовой полости, который можно взять на посев.
Выделение гноя из отверстия протоки околоушной железы у пациента с острым гнойным паротитом
Лечение
Лечение включает антибиотикотерапию и меры по коррекции первичной патологии и факторов риска. Стимуляцию оттока слюны с помощью теплых компрессов, препаратов, способствующих выделению слюны, адекватной гидратации, массажа слюнной железы и гигиены ротовой полости. Эмпирическая антибиотикотерапия направлена против грамположительных микроорганизмов и анаэробов, которые часто резистентные к пенициллину, поэтому рекомендуют назначать пенициллины, защищены ингибиторами β-лактамаз (например, амоксициллин-клавунат [Аугментин]). По возможности следует назначать антибиотики согласно результатам посева. Редко острый гнойный сиалоаденит может приводить к абсцедированию; в таком случае необходимо хирургическое дренирование.
Рецидивирующий паротит МКБ B26
Воспалительный процесс околоушной железы, который характеризуется рецидивирующими эпизодами отека и болезненности. Этиология неизвестна. У детей возникают рецидивирующие эпизоды острого или подострого отека околоушной железы с лихорадкой, недомоганием и болезненностью. Обычно патология односторонняя, хотя может быть и двусторонней, эпизоды длятся от нескольких дней до нескольких недель и могут рецидивировать каждые несколько месяцев. Лечение включает поддерживающую терапию с адекватной гидратацией, массаж железы, теплые компрессы, препараты, которые способствуют выделению слюны, и антибиотикотерапию. Доказано, что сиалендоскопия уменьшает частоту и тяжесть рецидивов. С наступлением половой зрелости заболевания проходит спонтанно, оперативные вмешательства выполняют редко.
Ребенок с отеком околоушной железы
Хронический сиалоаденит
Проявляется рецидивирующими эпизодами боли и воспалениями, вызванными нарушением оттока слюны и стазом слюны. Чаще всего поражается околоушная железа. Первичный этиологический фактор — обструкция слюнной протоки камнями, стриктурой, рубцом, инородными телами или внешней компрессией опухолью. Рецидивирующие воспалительные процессы вызывают прогрессивную деструкцию ацинусов с замещением железы фиброзной тканью.
У пациента с хроническим сиалоаденитом надо собрать анамнез, провести физикальное обследование и, возможно, визуализационные методы обследования, начать лечение первичной этиологии. У пациентов обычно обнаруживают рецидивирующий или незначительный отек и болезненность при пальпации пораженной железы, особенно во время еды.
Во время физикального обследования на начальных стадиях можно выявить увеличение железы, которое может пройти на поздних стадиях заболевания. С помощью массажа в направлении отверстия протока не всегда удается получить значительное количество слюны. При обследовании следует обратить внимание на этиологический фактор — камень или стриктуру. Если этиологический фактор установить не удалось, лечение консервативное и включает препараты, которые способствуют выделению слюны, массаж железы, адекватную гидратацию и противовоспалительные препараты. В тяжелых случаях железу удаляют.
Сиалолитиаз МКБ K11.5
Вызван образованием камней в протоках слюнной железы. Чаще всего поражается подчелюстная железа (80-90% всех случаев), а почти все остальные случаи приходятся на пролив околоушной железы. Камни состоят из солей и белков, в основном из карбоната кальция.
Пациенты обычно жалуются на боль и отек слюнной железы после еды. В анамнезе имеются данные о рецидивах острого гнойного сиалоаденита. Во время бимануальной пальпации вдоль протоки можно обнаружить камень. Для визуализации камня необходимо УЗИ или КТ без контрастирования.
Начальная терапия включает лечение острой инфекции с последующим хирургическим удалением камня. Доступ к протоке зависит от локализации камня. Подчелюстные камни, которые пальпируются и размещены спереди на дне ротовой полости, можно удалить из стороны рта, обычно под местной анестезией. Если подчелюстной камень расположен у ворот железы, может потребоваться удаление всей железы. С околоушной железы камни удалять технически труднее, поэтому часто приходится выполнять паротидэктомию. Альтернатива открытой операции — сиалендоскопия, во время которой в пролив слюнной железы вводят тонкий (0,8-1,6 мм) эндоскоп, с его помощью можно удалить камень. Результаты нескольких исследований показали преимущество эндоскопии над открытой операцией по избавлению от камня, исчезновение симптоматики.
Камень слюнной протоки, удаленный с помощью эндоскопической операции.
Эпидемический паротит
Самая частая причина негнойного острого сиалоаденита; 85% случаев встречаются у детей менее 15 лет. Инфекция высококонтагиозная, распространяется воздушно-капельным путем с секретом слюнных желез, носовой полости и мочевого тракта. Паротит проявляется локальной болезненностью и отечностью, возможна боль в ухе и тризм. В большинстве случаев поражаются обе железы, хотя инфекция обычно начинается с одной стороны. Диагноз можно подтвердить серологически.
Лечение — поддерживающая терапия, включая адекватную гидратацию, гигиену ротовой полости и обезболивания. Отек обычно проходит через несколько недель. Эффективность вакцинации, которую завершают до 4-6-летнего возраста, для профилактики инфекции составляет 88%, а заболеваемость снижается на 99%.
Вирус иммунодефицита человека МКБ B20
Заболевания слюнных желез, связанное с ВИЧ, проявляется диффузным постепенным, безболезненным кистозным увеличением больших желез (чаще всего поражается околоушная железа). Эти лимфоэпителиальные кисты могут быть первичным проявлением инфекции или проявляться на более поздних стадиях. У пациента может уменьшиться количество слюны, приводя к ксеростомии, которая может напоминать синдром Шенгрена. С помощью визуализационных методов обследования можно выявить множественные кисты пониженной эхогенности и диффузную лимфаденопатию.
Лечение включает прием противовирусных препаратов, гигиену ротовой полости и препаратов, которые увеличивают выделение слюны.
Доброкачественные опухоли
Доброкачественные опухоли слюнной железы обычно выглядят как безболезненные, бессимптомные объемные образования шеи или околоушной участки, растут медленно. Частыми опухолями слюнной железы у детей есть гемангиомы, мальформации лимфатической системы и плеоморфная аденома. Однако более 50% опухолей слюнной железы у детей являются злокачественными. Частая опухоль слюнной железы у взрослых — это плеоморфная аденома.
Для верификации диагноза необходима биопсия тонкой иглой, УЗИ, КТ или МРТ. В некоторых опухолей, особенно плеоморфной аденомы, со временем возможно развитие малигнизации, поэтому эти резистентные к облучению опухоли обычно удаляют хирургическим путем. Для подтверждения диагноза, снижения болезненности и смертности опухоли слюнных желез следует удалять полностью.
Злокачественные опухоли
Злокачественные опухоли слюнной железы встречаются относительно редко; так, по данным популяционного исследования, только 16% опухолей были злокачественными. Большинство опухолей околоушной железы являются доброкачественными, однако опухоли подчелюстной, подъязычной железы чаще бывают злокачественными. Во время первичного обследования трудно дифференцировать доброкачественную опухоль от злокачественной, пока не будет выполнено биопсию. Оба типа опухолей имеют вид безболезненный объемных образований в железе.
Для злокачественных опухолей более характерны следующие симптомы: боль, парез лицевого нерва, фиксация опухоли к коже или окружающих тканей, пальпируется шейная лимфаденопатия. У пациентов, которые обращаются за медицинской помощью по поводу безболезненной слабости лицевых мышц, следует провести физикальное и визуализационные обследования околоушной железы. Если диагностирована опухоль, больного следует направить к ЛОРу.
Злокачественная опухоль околоушной железы с фиксацией и воспалением окружающей кожи
Исходное обследование включает КТ с контрастированием и / или МРТ, аспирационную биопсию тонкой иглой. Часто злокачественные опухоли слюнных желез — мукоепидермоидний и аденокистозный рак. Реже плоскоклеточный рак лица или скальпа может начать проявляться метастазами в околоушной железы. В большинстве случаев злокачественные опухоли слюнных желез лечат хирургически, поэтому при подозрении пациента следует как можно скорее направить к узкому специалисту.
Показания для направления к узкому специалисту пациентов с подозрением на злокачественную опухоль слюнной железы
- Осложнения после инфекции (например, абсцесс, свищ, неврологический дефицит черепно-мозговых нервов)
- Рецидивная или хроническая симптоматика
- Заподозрена опухоль для выполнения ее биопсии и удаления
- Подозрение на камень протока слюнной железы
- Отек или инфекция, резистентная к лечению
Литература
- Bozzato A, Hertel V, Bumm K, Iro H, Zenk J. Salivary simulation with ascorbic acid enhances sonographic diagnosis of obstructive sialadenitis. J Clin Ultrasound
. 2009;37(6):329–332. - Flint PW, Haughey BH, Lund VJ, et al., eds. Cummings Otolaryngology Head and Neck Surgery. 5th ed. Philadelphia, Pa.: Mosby Elsevier; 2010: 1151–1161.
- Luers JC, Grosheva M, Reifferscheid V, Stenner M, Beutner D. Sialendoscopy for sialolithiasis: early treatment, better outcome. Head Neck
. 2012;34(4):499–504. - Myers EN, Suen JY, Myers JN, Hanna EY, eds. Cancer of the Head and Neck. 4th ed. Philadelphia, Pa.: Saunders; 2003:475–510.
- Pinkston JA, Cole P. Incidence rates of salivary gland tumors: results from a population-based study. Otolaryngol Head Neck Surg
. 1999;120(6):834–840. - Spiro RH. Salivary neoplasms: overview of a 35-year experience with 2,807 patients. Head Neck Surg
. 1986;8(3):177–184. - Sun EC, Curtis R, Melbye M, Goedert JJ. Salivary gland cancer in the United States. Cancer Epidemiol Biomarkers Prev
. 1999;8(12):1095–1100. - Автор: Богдан Борис
0 0 голоса
Рейтинг статьи
Патогенез
В полости рта человека есть три пары больших слюнных желез. Околоушные располагаются под ушной раковиной спереди и являются самыми крупными. Подчелюсные располагаются под нижней челюстью. Соответственно подъязычные — под слизистой дна ротовой полости с обеих сторон языка. Эти железы продуцируют слюну, которая вырабатывается через протоки, расположенные в полости рта. Слюна обеспечивает нормальный процесс пищеварения, смягчая твердую пищу.
Реактивно-дистрофическиe патологические процессы протекают стадийно. На начальной стадии симптомы воспалительного процесса отсутствуют, однако лимфа застаивается около кровеносных сосудов и протоков. Сосуды переполняются кровью, лимфа около протоков железы застаивается, разрыхляется соединительная ткань. Ацинусы (концевые отделы слюнной железы) полностью сохраняются, и в них накапливаются мукополисахариды и муцин.
Для второй стадии болезни характерно наличие признаков явного хронического воспалительного процесса. Присутствуют признаки атрофических изменений в концевых отделах железы, определяются инфильтраты в склерозированной строме. Появляется фиброзная ткань возле выводных протоков железы. В просвете протоков накапливаются лимфоциты и эпителиальные клетки.
На третьей стадии происходит практически полная атрофия паренхимы железы, ее замещает соединительная ткань. Кровеносные сосуды расширяются, протоки железы расширяются или сужаются, если их сдавливает соединительная ткань.
Классификация
С учетом особенностей течения процесса выделяют острый и хронический сиалоденит.
Согласно нозологической самостоятельности выделяют две формы болезни:
- Первичная – самостоятельное заболевание.
- Вторичная – осложнение при развитии других болезней (грипп, ангина и др.).
С учетом причин развития болезни выделяются:
- Травматический – последствие травм и влияния внешних факторов.
- Лучевой – последствие облучения.
- Токсический – следствие химического влияния.
- Инфекционный – развивается после попадания инфекции.
- Аллергический.
- Аутоиммунный.
- Обструктивный — последствие закупорки инородным телом выводного протока или рубцовое сужение протока.
Согласно локации поражения выделяют:
- Воспаление подъязычной слюнной железы – воспалительный процесс подъязычной железы также называют сублингвитом.
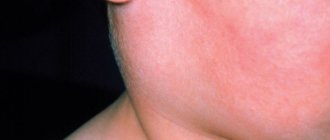
- Воспаление околоушной слюнной железы — в таком случае отекают щеки, отмечаются признаки общей интоксикации. Сиалоаденит околоушной слюнной железы также называют паротитом.
- Сиалоаденит подчелюстной слюнной железы — воспалительный процесс подчелюстной слюнной железы. При поражении этой железы часто развивается калькулезный сиалоаденит, для которого характерно развитие конкрементов в протоках слюнных желез или в их паренхиме.
С учетом состояния паренхимы выделяются такие формы заболевания:
- интерстициальный сиалоаденит – происходит только поражение стромы.
- паренхиматозный сиалоаденит – кроме стромы, затрагивается также паренхима.
В зависимости от характера воспалительного процесса выделяются следующие формы сиалоаденита:
- Гнойная.
- Серозная.
- Геморрагическая.
- Соединительнотканная.
- Деструктивная.
- Гранулематозная.
- Фибропластическая.
- Сиалоаденит без деформации железы.
- Сиалоаденит с рубцеванием железы.
Выделяют также эпидемический и неэпидемический сиалоаденит.
- Эпидемическая форма заболевания развивается на фоне вирусных болезней и инфекций.
- Неэпидемическая форма – диагностируется, если происходит закупорка слюнной железы. Такая закупорка может развиваться вследствие травм, слюнокаменной болезни, попадания в протоки инородных тел.
Причины
Выделяется ряд факторов, провоцирующих развитие сиалоаденита:
- Неправильный подход к гигиене ротовой полости.
- Заболевания, при которых меняется состав и вязкость слюны.
- Перенесенные операции.
- Инфекционные болезни — грипп, энцефалит, герпес, ОРВИ и др.
- Заболевания полости рта – кариес, пульпит, периодонтит и др.
- Сухость полости рта.
- Лечение химиотерапией, лучевая терапия.
- Сахарный диабет.
- Нарушения минерального обмена, ведущие к камнеобразованию.
Эпидемический тип заболевания развивается вследствие инфекционных процессов. Чаще всего это состояние развивается при паротите (свинке). Этот вирус передается от зараженных людей воздушно-капельным путем.
Неэпидемическая форма заболевания, как правило, связана с закупоркой желез. Подобное происходит при травмах, воздействии инородных тел. Также причиной развития этой формы болезни является так называемая слюннокаменная болезнь (сиалолитиаз). Если у человека развивается сиалолитиаз подчелюстной слюнной железы, образовавшиеся камни могут перекрывать протоки.
Симптомы воспаления слюнной железы
Признаки, которыми проявляется воспаление, во многом зависят от того, где именно локализуется патологический процесс.
Если развивается подчелюстный сиалоаденит, симптомы могут быть следующими:
- Боль в подчелюстной области, которая становится сильнее при жевании.
- Отечность в области слюнной железы, которая может увеличиваться.
- Повышение температуры.
- Ощущение вкуса соли или гноя.
- Отек лица.
- Покраснение и отечность в полости рта.
Если развивается сиалоаденит подъязычной слюнной железы, развиваются похожие признаки. Краснеет устье выходных протоков железы, развивается отечность. Боль может быть более сильной, чем при подчелюстном сиалоадените.
При околоушном сиалоадените проявляются более яркие симптомы. Отмечается выраженная отечность и асимметрия лица, покраснение кожных покровов. Больного беспокоит сухость во рту. Болезненность усиливается при прощупывании пораженной зоны. Повышается температура, ухудшается общее состояние. Может беспокоить одышка. Пальпация околоушной слюнной железы приводит к появлению мутной слюны с примесью гноя.
Симптомы слюннокаменной болезни могут проявляться аналогично. Беспокоит болезненность, сухость во рту. При этом человеку сложно открывать и закрывать рот.
Рак околоушной слюнной железы (МКБ 10) – классификация опухолей
Все опухоли слюнных желез делятся на три основные группы:
- злокачественные – саркома, аденокарцинома слюнной железы, карцинома слюнной железы, аденокистозная карцинома околоушной слюнной железы, а также метастатические и малигнизированные опухоли;
- доброкачественные – неэпителиальные опухоли (гемангиомы, хондромы, фибромы, липомы, лимфома слюнной железы, невриномы) и эпителиальные (аденомы, аденолимфомы, смешанные опухоли);
- местно-деструирующие — мукоэпидермоидная опухоль околоушной слюнной железы, цилиндрома, ацинозноклеточные новообразования.
Стадии рака слюнной железы врачи классифицируют по системе TNM:
- T0 – отсутствие новообразования в слюнной железе;
- Т1 – опухоль присутствует, ее диаметр составляет менее 2 см и не локализируется только в пределах железы;
- Т2 – диаметр опухоли до 4 см, локализация — в пределах слюнной железы;
- Т3 – новообразование диметром в пределах 6 см, не распространяется или распространяется, не поражая лицевой нерв;
- Т4 – опухоль достигает диаметра более 6-7 см и распространяется на лицевой нерв и основание черепа;
- N0 – опухоль без метастазов в локальные лимфоузлы;
- N1 – метастастазирование происходит в один соседний лимфоузел;
- N2 – метастазы присутствуют в нескольких лимфоузлах, диаметр – до 6 см;
- N3 – метастазы поражают несколько лимфоузлов диаметром более 6-7 см;
- M0 – отдаленные метастазы отсутствуют;
- M1 – отдаленные метастазы присутствуют.
Стадии рака определяются путем проведения ряда диагностических мероприятий, которые позволяют всесторонне изучить опухолевый процесс и подобрать наиболее подходящее лечение.
Анализы и диагностика сиалоаденита
Диагностика сиалоаденита проводится с помощью клинических, аппаратных и лабораторных методов.
Суть клинических методов – в сборе жалоб и анамнеза. Также врач проводит осмотр пациента.
Лабораторные методы – проводится общий анализ крови и мочи, биохимический анализ крови. Также проводится исследование слюны, в которой при воспалительном процессе обнаруживаются лейкоциты, примесь гноя.
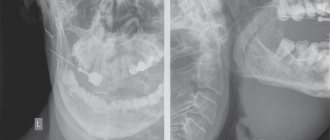
Аппаратные методы — диагностика заболеваний слюнных желез предусматривает, прежде всего, проведение сиалографии с контрастированием, то есть рентгенограммы железы. С помощью такого исследования определяются камни, сужение просвета выводного протока, а также другие препятствия для нормального выделения слюны.
КТ, МРТ – целесообразно проводить при подозрении на наличие камней.
УЗИ – позволяет определить структуру железы и особенности воспалительного процесса.
Термосиалография – измеряется температура железы.
Биопсия слюнной железы — проводится под ультразвуковым контролем.
Сиалоэндоскопия.
Диагностика сиаладенита
Диагностика представляется собой тщательный анализ жалоб пациента, а также прощупывание слюнной железы. Для уточнения диагноза возможны цитологические исследования слюнного секрета. При частых воспалениях или выраженном увеличении слюнной железы возможно назначении рентгенографии с контрастным веществом. Целью исследования является оценка тканей железы и проходимость слюнных протоков. Проводят рентгенографию только после устранения острого воспаления. Целью диагностики является дифференциация хронического сиаладенита от других заболеваний со схожими симптомами:
- острый бактериальный или вирусный сиаладенит;
- доброкачественные новообразования;
- псевдопаротит Герценберга;
- сиаладеноз.
Лечение народными средствами
Народные методы в процессе лечения могут применяться только как вспомогательные. Целесообразно применять такие способы народного лечения:
- Полоскание рта – с этой целью может применяться раствор соды и соли (на 1 стакан воды по 1 ч. л. соли и соды). Также рекомендуется полоскать полость рта настоями трав – шалфея, дубовой коры, календулы, ромашки. Чтобы приготовить настой для полоскания, 2 ст. л. сырья следует залить 3 л. кипятка. Настоять в течение часа и полоскать рот несколько раз в день. При гнойных процессах полоскание противопоказано.
- Для стимуляции слюноотделения показано потреблять лимонный сок, клюквенный морс, жевательные конфеты.
- 5 ст. л. хвои залить 1 л воды, довести до кипения, настоять и принимать 2 раза в день по 50 мл.
Опухоль околоушной слюнной железы: лечение без операции в Юсуповской больнице
Прогноз при опухоли слюнной железы всецело зависит от индивидуальной клинической картины пациента. Благоприятнее, как правило, он является для женщин.
Доброкачественные новообразования подлежат хирургическому удалению. Оперативное вмешательство при опухолях околоушных желез связано с опасностью травматизации лицевого нерва, поэтому, как процесс операции, так и реабилитационный период требуют тщательного наблюдения у онколога. Возможными послеоперационными осложнениями являются паралич или парез мимических мышц, а также возникновение послеоперационных свищей.
Рак слюнных желез наиболее часто предполагает комбинированное лечение – оперативное вмешательство совместно с лучевой терапией. Химиотерапию при опухолях слюнных желез применяют крайне редко ввиду того, что в данном случае она является малоэффективной.
Лечением рака слюнных желез в Юсуповской больнице занимаются опытные врачи-онкологи, чей профессионализм неоднократно подтвержден мировыми сертификатами и дипломами. Наши доктора ежегодно проходят курсы повышения квалификации, что позволяет применять в медицинской практике только наиболее современные и действенные методики. Препараты, используемые в стенах стационара или назначаемые в процессе лечения, являются безопасными и максимально эффективными.
Для записи на консультацию онколога Юсуповской больницы следует обратиться по телефону, либо написать врачу-координатору на нашем сайте.
Диета
Диета для повышения иммунитета
- Эффективность: лечебный эффект через 3 недели
- Сроки: 1-3 месяца и более
- Стоимость продуктов: 1600-1800 руб. в неделю
В период лечения рекомендуется правильно питаться, чтобы укрепить иммунитет. Иногда врачи советуют придерживаться так называемой слюногонной диеты. Однако если у больного диагностирован калькулезный сиалоаденит, то в этом случае необходимо обязательно провести механическое удаление камней, так как коррекция питания не поможет вылечить калькулезный тип болезни.
Слюногонная диета предполагает введение в меню таких продуктов:
- Квашеная капуста, кислые ягодные морсы, лимонный сок, соления.
- Цитрусовые.
- Кислые леденцы.
- Свежие овощи.
- Соки из капусты, моркови.
- Отвар шиповника.
Исключить из рациона нужно продукты, способствующие образованию камней:
- Сыры, творог.
- Тофу.
- Миндаль, кунжут.
- Рыба.
- Молоко.