Причины
Причинами образования сквозного сообщения между полостью рта и носоглоткой выступают различные причины. Это удаление зуба, проведенное с нарушениями или осложнениями, патологические процессы. Перфорация при удалении первого или второго моляра, премоляра возникает по следующим причинам:
- неправильно сформированная лунка;
- нарушения при удалении зуба;
- анатомические особенности верхней челюсти, низкое расположение дна пазухи;
- патологические процессы, вызыващие разрушение тканей, костной перегородки;
- кисты, опухолевые процессы, хронический периодонтит.
Симптомы патологии
Клиническая картина наличия ороантрального дефекта:
- Появление кровянистой пены в полости удаленного зуба;
- Кровотечение из придаточной носовой пазухи;
- Изменение тембра голоса (прононс);
- Попадание жидкости из полости рта в носовую полость;
- Изменение обонятельных ощущений.
Следствием открытого сообщения, которое не было подвержено своевременному диагностированию и лечению, может стать хронический гайморит.
Выбор метода пластического закрытия ороантрального соустья зависит от его локализации, величины, наличия или отсутствия зубов на поврежденной поверхности альвеолярного отростка.
Существует 4 вида ороантрального сообщения:
- Нёбный
- Нёбно-вестибулярный;
- Вестибулярный
- Расположенный на вершине альвеолярного гребня.
Диагноз ставится на основании перечисленных симптомов и положительной лабораторной пробы.
Диагностика
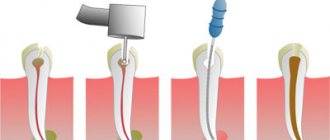
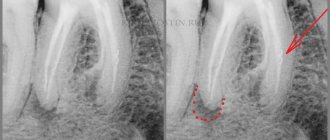
Для выявления патологии врач назначает диагностику – проведение носоротовой пробы и рентгенологического исследования. Проба проводится достаточно просто, пациенту зажимается нос, после чего просят сделать глубокий носовой выдох. Если есть прободение, воздушная струя проникает в рот, на лунке появляется пенистая кровянистая жидкость. При помощи рентгена врач получает возможность рассмотреть патологию внутри, определить локализацию, степень поражения, увидеть все посторонние фрагменты.
Виды операций
Методики операций при различных локализациях дефекта:
- Вестибулярные соустья и соустья с локализацией на вершине альвеолярного гребня.
Производится пластическое закрытие ороантрального сообщения трапециевидным слизисто-надкостничным лоскутом, срезанным с поверхности альвеолярного отростка и переходной складки свода преддверия рта в области локализации соустья.
Выбор метода обусловлен легкостью реализации, использованием тканей одного типа, отсутствием повреждения надкостницы, что благоприятно сказывается на быстроте заживления и замещения соустья вторичной костью.
- Нёбные и нёбно-вестибулярные сообщения.
Чаще всего имеют относительно большие (до 10 мм) размеры. Для закрытия перфорации сообщений данного типа применяется метод с использованием Г-образного нёбного слизисто-надкостничного лоскута, который при установке на поврежденную поверхность фиксируется швами из шелковых нитей. Описанный метод также универсален — он подходит для повреждений любой степени тяжести и прост в исполнении.
Методы лечения
Лечение патологии проводится при помощи различных методов:
- перемещение лоскута из области слизистой надкостной области щеки;
- перекрытие мембранами;
- пластика передней стенки при синусите.
Выбор метода зависит от особенностей и течения болезни. Врач предварительно проводит обследование, определяет, каким будет лечение. Основная цель – устранить сообщение, снизить травматизм и исключить развитие рецидивов. Метод эффективный и показывающий хорошую результативность. Минусом выступает дополнительный травматизм тканей при заборе лоскута с последующим наложением швов.
Перемещение лоскута из области надкостничной области – популярный метод, обладающий высокой эффективностью. Предварительно врач определяет место, где будет взят донорский лоскут, проводит его забор с ушиванием раны. Далее лоскут переносится на операционную область, формируются новые ткани. Лечение проводится в два этапа, в зоне сообщения трапециевидный лоскут крепится швами.
Использование мембраны проводится под местным обезболиванием. Для работы выкраивается лоскут надкостной части, который затем смещается наверх. Далее фронтальная часть приоткрывается, врач проводит трепанацию, гайморотомию и удаляет все посторонние участки ткани. Участок тампонируется, врач устанавливает турунду, оставляя конец выступающим из носового хода. Для сохранения подвижности лоскут у основания немного подрезается, устье закрывается мембраной. Дефект перекрывается на 3 миллиметра, затем зона патологии закрывается, накладываются узловые швы. Мембрана при заживании рассасывается, что выступает преимуществом данного метода.
Пластика при лобном синусите предполагает подслизистую резекцию носовых перегородок с люксацией срединной раковины, разрезом ретроградного типа для нижнего элемента ответвления. Это открывает доступ к соустью, обеспечивает удобство работы. Именно эта область обычно поражается полипами, поэтому параллельно с основным лечением врач удаляет посторонние включения с утолщенными слизистыми тканями.
Следующим шагом выступает дугообразный полостной разрез от середины брови к переходу на скат носа, рассечение надкосницы с обнажением пазухи. Врачом выполняется ревизия пазухи долотом, удаляется пораженная слизистая, полипы, гранулянты, скопления гноя. Во время работы надо сохранить наиболее количество здоровых тканей, что требует от врача определенного опыта.
На финальном этапе проверяется проходимость носового канала при контроле эндоскопа. При отсутствии осложнений ткани ушиваются, на лице накладывается косметический шов, что позволяет сохранить наружную эстетику.
Использование лоскута
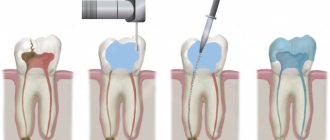
Техника лечения путем пластики трапециевидным слизисто-надкостничным лоскутом включает в себя такие шаги:
- определение участка, где будет взят лоскут, его выкраивание;
- иссечение стенок свища и установка лоскута на место;
- перекрытие соустья, подшивание краев.
Методика специально разработана для лечения такой патологии. Она предъявляет особые требования копыту врача, точному соблюдению протокола операционного вмешательства.
Врач выкраивает лоскут трапециевидной формы, донорский участок – слизистые ткани надкостничной области. При наличии показаний проводится гайморотомия, то есть из полости пазух извлекаются все ткани с признаками патологического поражения, посторонние включения. Края освежаются, перед обработкой лунки антисептиками проводится кюретаж. Отличием метода выступают:
- формирование выстилки в полости пазухи, последующая накладка мембраны на устье;
- образование слоя при помощи смещения лоскута в область дефекта;
- ушивка по П-образному принципу, что обеспечивает ускоренное заживление операционной области.
Результат:
- слои тканей формируются со значительным повышением качества;
- предупреждается развитие рецидивов;
- исключается необходимость повторного вмешательства.
Метод лечения показан при образовании перфорации тканей при синусите, во время проведения общей терапии формирования сообщения.
Профилактические меры
Профилактика позволяет исключить развитие проблемы, но для этого пациент должен регулярно посещать врача, проводить санационные мероприятия. Это позволяет предупредить развитие периодонтита, сохранить целостность, структуру костной ткани. Также к профилактическим мерам относится правильное лечение, отсутствие выскабливания лунки при удалении зуба. Врачу необходимо правильно соединить края десны, что позволяет обеспечить условия для формирования сгустка крови внутри и образования защитного барьера к проникновению инфекции.
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
Ороантральный свищ
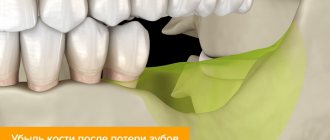
Верхнечелюстная пазуха – самая большая из всех придаточных пазух носа и по форме напоминает четырехстороннюю пирамиду. Нижнюю стенку верхнечелюстной пазухи образует альвеолярный отросток на протяжении от первого премоляра до бугра верхней челюсти. Анатомической особенностью нижней стенки пазухи является то, что в ряде случаев костная перемычка между верхушками корней прилежащих к ней зубов и просветом самой пазухи может быть толщиной до 1 мм, а в некоторых случаях ее роль выполняет слизистая оболочка пазухи. На наш взгляд было бы целесообразно разграничить два понятия – “ороантральное сообщение” и “ороантральный свищ”. Ороантральное сообщение образуется непосредственно сразу после нарушения герметизма верхне-челюстной пазухи и в ряде случаев при правильной лечебной тактике не приводит к развитию травматического гайморита и ороантрального свища. Говорить о наличии ороантрального свища можно в том случае, когда костные стенки альвеолы удаленного зуба эпителизируются, но герметизм пазухи не восстанавливается.
Диагноз хронического одонтогенного верхнечелюстного синусита устанавливается на основании клинических и рентгенологических данных. Рентгенологические, а также КТ-исследования являются важнейшими диагностическими методами выявления различных форм хронических синуситов.
Тактика лечения хронических одонтогенных верхнечелюстных синуситов определяется клинической формой заболевания. При обострении хронического синусита его экссудативные формы (катаральная, серозная, гнойная) лечатся, как правило, консервативно. При этом используются те же средства и методы лечения, которые применяются при лечении острых синуситов. Продуктивные формы хронических одонтогенных верхнечелюстных синуситов (полипозные, полипозно-гнойные) лечатся оперативно. Независимо от формы хронического синусита при наличии зрительных и внутричерепных осложнений, основным методом должно быть оперативное лечение.
Основная цель хирургического лечения при хронических одонтогенных верхнечелюстных синуситах состоит в удалении пораженных зубов и создании условий для восстановления нормальной функции пораженной верхнечелюстной пазухи. Для этого, независимо от варианта оперативного подхода, создается заново или восстанавливается нарушенное соустье пазухи с полостью носа, обеспечивающее ее свободный дренаж и вентиляцию. Таким образом, речь идет о восстановлении нарушенной функции остео-меатального комплекса.
Лечение
Известно значительное число различных вариантов и модификаций оперативных вмешательств на верхнечелюстных пазухах, предложенных для лечения синуситов. Все они, в зависимости от подхода, делятся на экстраназальные и эндоназальные. Следует отметить, что большинство хирургов при хирургическом лечении одонтогенного верхнечелюстного синусита, особенно при наличии стойкого ороантрального сообщения, оперируют с применением традиционной методики радикальной максиллотомии и пластики сообщения. На сегодняшний день применяется методика экстра- или интраназальной синусотомии с пластикой дна верхнечелюстной пазухи трапециевидным слизисто-надкостничным лоскутом, выкроенным с вестибулярной поверхности альвеолярного отростка верхней челюсти. В некоторых случаях синусотомия сопровождалась удалением инородного тела из просвета пазухи (чаще всего корня зуба) или пломбировочного материала.
В настоящее время хирургическое лечение хронических одонтогенных верхнечелюстных синуситов с наличием стойкого ороантрального сообщения в специализированных клиниках проводятся по щадящей эндоскопической методике максиллотомии с одномоментной пластикой ороантрального сообщения.
Эндоназальные операции околоносовых пазух разрабатывались практически одновременно с экстраназальными. Однако только с появлением современных эндоскопов с волоконной оптикой, длиннофокусных операционных микроскопов эндоназальные операции стали внедряться в клиническую практику.
Мы выполняем
Экстра- и интраназальную максиллотомию с одномоментной пластикой ороантрального свища при его наличии.
Факторы развития
Сквозной канал между гайморовым пространством и ртом появляется вследствие случайной перфорации стенки пазух. Провоцирующим фактором может быть несоблюдение технологии удаления верхнего премоляра, I или II моляра.
Провоцирующие факторы:
- Анатомические особенности строения верхней челюсти, когда дно пазухи располагается на низком уровне.
- Наличие в анамнезе патологического процесса, приведшего к разрушению элементов костной стенки между корнем единицы и гайморовой полостью (периодонтит, киста, новообразования).
- Обследование лунки.
- Ошибки при вмешательстве по удалению единицы.
Диагностические мероприятия
Выявлению дефекта способствует проведение диагностических процедур:
- Рентген-исследования.
- Носоротовой пробы.
Проба позволяет достоверно определить причины прободения. Врач плотно зажимает пациенту нос и просит сделать глубокий выдох носом. При наличии ороантрального сообщения в образованной на месте экстракции зуба лунке начинает выделяться пенистая жидкость.
Рентген снимок позволяет увидеть патологию изнутри, определить его размеры и расположение.
Методы лечения
Патология устраняется путем оперативного вмешательства. Выбор подходящего метода определяет лечащий врач на основании клинической картины.
- Перемещение слизисто-надкостничного лоскута со щеки
Методика позволяет закрыть место прободения и вернуть улыбке эстетичность. Проведение манипуляции требует опыта и квалификации врача, аккуратности и точного соблюдения протокола.
Хирург выкраивает надкостничный лоскут трапециевидной формы из тканей слизистой оболочки. При наличии показаний выполняется гайморотомия. Изнутри пазух удаляются патологически измененные ткани. Края участка прободения освежают, проводят кюретаж и дезинфекцию лунки.
Проводится двухслойное отграничение сообщения:
- Формируется выстилка изнутри пазухи путем накладывания на устье мембраны.
- Лоскут частично смещается в зону дефекта.
Ткани ушиваются по П-образному принципу для ускоренного заживления.
Методика позволяет снизить риск возникновения потенциальных осложнений и рецидива.
- Применение мембран
Под местной анестезией выкраивается надкостничный фрагмент и смещается кверху. Открывается фронтальная стенка полости, выполняется трепанация пазухи. Проводится гайморотомия и ампутация инородных элементов.
Рабочая площадь тампонируется. Турунда устанавливается так, чтобы окончание выступало из носового входа.
Для обеспечения подвижности поверхность лоскута надрезают у основания. Проводится антисептическая обработка. Устье закрывается мембраной.
Ткани ушиваются узловым швом. Мембрана обладает способностью к самостоятельному рассасыванию.
- Пластика передней стенки лобного синуса
После обезболивания полости проводится подслизистая резекция перегородок носа. Под контролем эндоскопа врач открывает доступ к лобно-носовому соустью. Аккуратно удаляются полипы и утолщенные слои слизистой оболочки.
Выполняется обнажение лобной пазухи. Проводится ее ревизия. Врач извлекает пораженную слизистую, инородные объекты и гной, не затрагивая здоровые ткани.
Проверяется проходимость носового канала. Ткани надкостницы и слизистой ушиваются. На поверхность лица накладывается косметический шов.