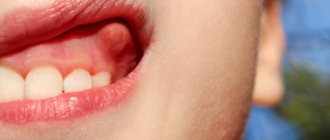
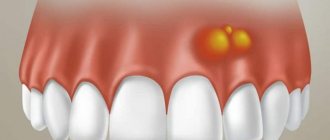
Флюс — одно из самых неприятных явлений в стоматологической практике. Он представляет собой нарост с гнойным содержимым, расположенный на десне. Опухоль образуется вследствие воспаления надкостницы. Как правило, возникает на фоне запущенных стоматологических заболеваний.
После установки пломбы образовался флюс? Десна опухла и сильно болит? В таком случае необходимо как можно скорее обратиться к лечащему врачу или другому стоматологу. Не откладывайте визит к специалисту, чтобы не допустить развития более серьезных осложнений.
Причины периостита зуба
В стоматологии флюс принято называть периоститом челюсти. Согласно статистике, данное заболевание диагностируют примерно у 5% пациентов. В большинстве случаев инфекционно-воспалительный процесс затрагивает нижнюю челюсть и протекает в острой форме.
Спровоцировать периостит могут:
- хронический периодонтит — затяжное воспаление околозубных тканей,
- альвеолит — инфицирование лунки после удаления зуба,
- киста челюсти — доброкачественное новообразование с жидким содержимым,
- осложненное прорезывание зуба мудрости,
- механические повреждения челюсти,
- ангина, грипп, острые респираторные вирусные инфекции,
- ошибки стоматолога при чистке каналов зуба и пломбировании.
После установки пломбы флюс может образоваться из-за скрытого воспаления. При возникновении зубной боли многие пациенты принимают обезболивающие, а не обращаются к врачу. Таблетки устраняют болевой синдром, но не его причину.
Опасности флюса и задачи стоматолога
Именно выявление таких очагов и их ликвидация, особенно у лиц, страдающих воспалительными процессами внутренних органов, и у беременных является одной из существенных задач врача-стоматолога. Несвоевременная санация полости рта или ее отсутствие при наличии зубов, пораженных хроническим периодонтитом, может привести к развитию целого ряда более тяжелых воспалительных процессов, первым среди которых является острый гнойный периостит.
Гнойный периостит
Это заболевание представляет собой острое гнойное воспаление надкостницы альвеолярного отростка челюсти и составляет до 40% осложнений одонтогенной инфекции, главным образом, хронического периодонтита. Причиной развития этого заболевания чаще всего являются большие коренные зубы, которые поражаются кариозным процессом в первую очередь.
Клиническая картина острого гнойного периостита многообразна и зависит от характера микрофлоры, локализации и протяженности воспалительного процесса. При поражении верхней челюсти внешние проявления острого воспаления, в частности гиперемия, инфильтрация и отек мягких тканей обычно более выражены, чем при локализации флюса на нижней челюсти. Однако явления общей интоксикации более выражены при поражении альвеолярного отростка нижней челюсти, что обусловлено разницей в анатомо-топографических взаимоотношениях мягких тканей и челюстных костей.
При осмотре полости рта заметны сглаженность или припухлость переходной складки слизистой оболочки преддверия полости рта, ее гиперемия, резкая болезненность при прикосновении руками стоматолога или инструментами.
Следует иметь в виду, что боль в «причинном» зубе из-за выхода экссудата (жидкости, выделяющейся в ткани или полости организма из мелких кровеносных сосудов при воспалении) за пределы периодонтальной щели в определенной степени стихает, однако появляется незначительная подвижность зуба. Это обстоятельство порой служит оправданием отсрочки обращения к врачу и причиной отягощенного течения воспалительного процесса в дальнейшем.
Диагноз «острый гнойный периостит» является абсолютным показанием к хирургическому вмешательству в виде вскрытия и дренирования периостального гнойного очага и удаления «причинного» зуба.
Варианты немедикаментозного фломы лечения (физиотерапии) зависят от общего состояния пациента, возраста, сопутствующих хронических заболеваний. В последнем случае объем и характер медикаментозного лечения определяется стоматологом соответствующего профиля. Особенно важно проведение адекватного лечения у больных, страдающих ревмомиокардитом, сахарным диабетом, нефритом и некоторыми другими хроническими заболеваниями.
Другим вариантом осложнения хронического гранулирующего периодонтита является развитие острого одонтогенного остеомиелита, сопровождающегося формированием флегмон и абсцессов клетчаточных пространств лица и шеи.
Эти осложнения флюса являются наиболее тяжелыми и опасным результатом прогрессирования одонтогенной инфекции, а в зависимости от локализации и характера микрофлоры могут приводить к тяжелым осложнениям вплоть до развития синусотромбоза и медиастинита.
Именно их своевременная диагностика у соматических больных во многом определяет исход заболевания
Клинические проявления флегмон различны и зависят от локализации флюса (глубокие, поверхностные), характера возбудителя (аэробная, анаэробная флора), сопротивляемости организма, сопутствующих заболеваний, возраста и пр.
Сегодня часто встречаются упорные вялотекущие хронические некротические процессы в костных и мягких тканях лица на фоне наркозависимости.
Глубокие флегмоны крыловидно-челюстного, подвисочного, окологлоточного пространств проявляются резкими болями соответствующей локализации, выраженными проявлениями общей интоксикации вплоть до острого интоксикационного психоза, выраженной воспалительной контрактурой жевательных мышц, болями при глотании, при практически полном отсутствии внешних проявлений: гиперемии, инфильтрата, флюктуации и пр.
Недооценка тех или иных симптомов флюса могут привести к отсрочке обращения за стоматологической помощью, неэффективной терапии и прогрессированию воспалительного процесса.
Клиническая картина
Явный признак флюса — шишка на десне с гнойным содержимым. До ее образования заболевание дает о себе знать пульсирующей болью в зубе. Симптомами патологии также являются:
- отечность и покраснение десны,
- опухание щеки или губы,
- увеличение лимфоузлов,
- боли при открывании рта и глотании,
- неприятные ощущения при надавливании на зуб,
- повышение температуры тела,
- чрезмерная слабость,
- снижение аппетита.
При выявлении хотя бы одного из перечисленных признаков флюса нужно обращаться в стоматологию. Нельзя согревать больное место теплым компрессом, принимать антибиотики без назначения врача и вскрывать гнойник дома.
Причины возникновения отека
Отечность десны — следствие проникновения внутрь мягких тканей болезнетворным бактерий, ставших причиной инфекции.
Провоцирующие факторы:
- зубной камень, образовавшийся из-за плохой гигиены полости рта;
- запущенная форма кариеса;
- не долеченный стоматит;
- инфекционные заболевания горла;
- механическое повреждение мягких тканей;
- сложное прорезывание зубов;
- иммунодефицит;
- авитаминоз (преимущественно сильный недостаток витамина C);
- активность вируса герпеса;
- аллергия на стоматологические препараты или материалы;
- развитие гнойных процессов внутри зуба;
- наличие новообразований на зубном корне;
- заболевания десен.
Перед установкой диагноза стоматолог обязательно назначит диагностику для определения внутреннего состояния тканей, что позволит более четко определить клиническую картину и выявить основную причину патологии.
Диагностика и лечение
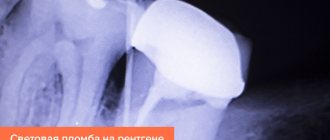
Чтобы поставить диагноз, врачу достаточно провести осмотр ротовой полости и изучить рентгеновский снимок челюсти. Схема лечения флюса составляется индивидуально для каждого пациента. Она может включать:
- комплексное лечение кариеса, пульпита или периодонтита,
- прием антибактериальных препаратов,
- вскрытие гнойника и дренаж содержимого,
- полоскание рта антисептическими растворами,
- физиотерапию — УВЧ, лазеротерапию, электрофорез.
Что делать при флюсе — особенности лечения
Родителям важно запомнить: при появлении болезни ребенка нужно обязательно показать опытному стоматологу. Попытки самостоятельно вскрыть гнойник могут только усугубить ситуацию, привести к заражению крови. Единственное, если проконсультироваться с доктором прямо сегодня не получается, можно проводить полоскания пораженного зуба водой с содой или солью. Также для этих целей подойдут аптечные антисептики, разработанные специально для обработки слизистых оболочек ротовой полости.
То, как лучше действовать при флюсе, стоматолог всегда решает, учитывая состояние десны и возраст пациента. Если пораженный зуб должен скоро выпасть, его сразу удаляют. Нет смысла нервировать ребенка, пытаясь спасти единицу, которая вот-вот все равно покинет зубной ряд.
Если же речь идет о зубе, с которым пациент должен проходить еще несколько лет, то чаще всего проводится консервативное лечение. Ему отдают предпочтение, чтобы избежать искривлений зубного ряда в будущем. Ведь часто при преждевременном вырывании зуба на его место становятся «соседи». Из-за этого потом постоянная единица начинает прорезываться в стороне, и ее приходится ставить на место с помощью сложного ортодонтического лечения.
Консервативная терапия предусматривает вскрытие гнойного новообразования. Сформировавшуюся полость дренируют и промывают антисептическим составом. При необходимости устанавливают на некоторое время в десну дренажную трубочку, чтобы избежать повторного формирования гнойной «шишки».
После такой процедуры особое внимание уделяется лечебным полосканиям. Малышу могут даже назначить прием антибиотиков или противовоспалительных препаратов.
Почему возникает боль после инъекции в десну
Поскольку иглу вводят в мягкие ткани, это их травмирует и провоцирует дискомфортные ощущения. Боль в месте укола пациент может чувствовать 1-2 дня, а то и более. Длительность периода восстановления зависит от особенностей организма и восприятия раздражителей на нервно-психическом уровне.
Слишком чувствительные пациенты должны быть готовы к ноющим болевым ощущениям. Чаще всего никаких мер принимать не требуется. Обычно боль стихает самостоятельно. В случае, когда она не проходит и со временем только усиливается, можно говорить о развитии осложнения. Параллельно могут возникать другие признаки нарушений.
Иногда пациент думает, что болит место инъекции, но локализация находится в другом месте. Так, после лечения кариеса может чувствоваться ноющая боль, которая отдает в десну. Удаление зуба мудрости сопровождается болевыми ощущениями в лунке, в то время как пациент думает, что локализация проблемы в месте укола.
Когда проводится чистка каналов зуба?
Лечить и пломбировать корневые каналы приходится в таких случаях:
- Если кариес перешел в пульпит (инфекция распространилась на зубную пульпу, или в просторечии «зубной нерв»). Пульпу придется удалить (депульпировать зуб), а корневые каналы, в которых она размещалась, тщательно очистить от остатков тканей и запломбировать.
- Если требуется подготовить зубную единицу под установку коронки и врач считает, что необходима депульпация. Раньше при установке единичных коронок или опорных коронок мостовидного протеза зубы обязательно подлежали депульпации, сейчас эта процедура выполняется не во всех ситуациях и только при установке определенных видов протезов.
- Если есть необходимость в повторном лечении зуба после возникновения вторичного очага инфекции или при развитии периодонтита, воспаления тканей вокруг зубного корня (развивается при некачественной пломбировке каналов).
Во всех этих ситуациях проводится эндодонтическое лечение (название сложилось из латинских слов «внутри» и «зуб», то есть дословно его можно перевести как внутризубное лечение) с обязательным пломбированием зубных каналов.
Если у вас возникла проблема, похожая на описанную в данной статье, обязательно обратитесь к нашим специалистам. Не ставьте диагноз самостоятельно!
Почему стоит позвонить нам сейчас:
- Ответим на все ваши вопросы за 3 минуты
- Бесплатная консультация
- Средний стаж работы врачей – 12 лет
- Удобство расположения клиник
Единый контактный телефон: +7
Записаться на прием