Расщелина губы и нёба: исправить порок можно
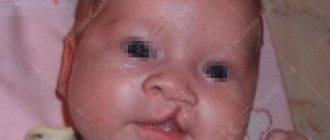
Расщелина губы и нёба — один из наиболее распространенных врожденных пороков развития верхней челюсти: он встречается у трети пациентов, имеющих врожденные аномалии развития. В Москве с этим пороком развития рождается 1 на 800 малышей.
Выявляется аномалия, как правило, на УЗИ в 1-2 триместре беременности. Такое известие — огромнейший стресс для будущих родителей. Но в большинстве случаев благодаря своевременному и квалифицированному лечению косметические и функциональные дефекты у малыша удается устранить.
В каком возрасте хирургическое лечение наиболее эффективно и как лечится сложная аномалия рассказала врач-челюстно-лицевой хирург, врач-пластический хирург Морозовской детской больницы Эльвира Сергеевна Мкртумян.
Что влияет на формирование порока?
Дефект формируется в первые два месяца внутриутробного развития ребенка, когда происходит закладка лицевого скелета. Причиной развития патологии является аномалия хромосом.
На развитие порока влияют как наследственные факторы (7%), так и внешние (40%). К внешним можно отнести инфекционные и вирусные заболевания, курение, наркотики, алкоголизм, применение некоторых лекарственных веществ, недостаток витамина фолиевой кислоты, плохую экологию и так далее.
Какие виды расщелин бывают?
Расщелины могут быть как губы, так и нёба. Они в свою очередь бывают изолированными (только губы или только нёба) и сквозными, когда дефект распространяется на верхнюю губу, альвиолярный отросток и нёбо. Каждый из видов имеет различные степени тяжести. Кроме того, дефект бывает как односторонним (чаще слева), так и двусторонним.
При изолированной расщелине губы, как правило, деформация может быть незначительной, а может сопровождаться деформацией перегородки носа, крыльных хрящей и расщелиной альвеолярного отростка, что в дальнейшем влечет проблемы со стороны зубов.
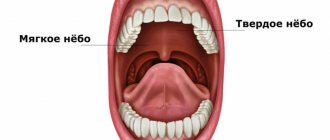
При расщелинах нёба (от незначительного расщепления только мягкого нёба до тяжелых двусторонних поражений мягкого и твердого нёба) у детей могут возникать проблемы с приёмом пищи, дыханием, сосанием, а в дальнейшем и со звукопроизношением. Благодаря своевременному оперативному вмешательству удается получить идеальный результат лечения.
Самая тяжелая форма — двусторонняя сквозная расщелина губы и нёба. Но даже в таком случае своевременное лечение и реабилитация дают малышу шанс на выздоровление.
Если при проведении внутриутробной диагностики у малыша обнаружена расщелина, что делать родителям?
Самое главное, что хотелось бы сказать родителям, столкнувшимся с этой проблемой, — не нужно беспокоиться. Важно сразу обратиться на консультацию к челюстно-лицевым хирургам, занимающимся лечением патологии.
Мы консультируем будущих родителей еще до рождения малыша. Рассказываем, как правильно кормить ребенка — лучше ложечкой или бутылочкой со специальными сосками, чтобы сохранить глотательные рефлексы, ведь при длительном зондовом кормлении они могут угасать.
Часто данный порок может сопровождаться патологией костной и сердечно-сосудистой систем, почек. Поэтому важно сразу после рождения пройти исследования и исключить данные заболевания. При отсутствии у малыша других тяжелых сопутствующих заболеваний, мы назначаем плановое хирургическое лечение по устранению дефекта.
По требованию родителей после роддома ребенка могут перевести в неонатологическое отделение нашей больницы, где маму обучат кормлению ребенка, обследуют и дадут рекомендации по ведению до плановой операции.
В каком возрасте хирургическое лечение наиболее эффективно?
Оптимальный возраст для проведения операции по коррекции расщелины губы и устранения деформации носа, если нет грубой патологии среди других систем, — 3 месяца. Более ранние пластические операции не дают возможности получить наилучший эстетический результат.
Если у ребенка тяжелая форма расщелины, коррекция может проводиться в два этапа. В шесть месяцев, если это касается нёба, — мягкое нёбо, от года до двух лет — твердое нёбо. Если хирургическое лечение проводится одним этапом, то оно выполняется в возрасте от 9 месяцев до 1,5 лет. В этом есть ряд преимуществ: ребенок переносит один, а не два наркоза, ткани — более созревшие, а значит, результат лечения будет более эффективным. Мы советуем делать пластику нёба детям до двух лет, пока в головном мозге — центре речи — у ребенка не сформировалась неправильная речь.
Если у ребенка тяжелая форма расщелины, коррекция может проводиться в два этапа. В шесть месяцев, если это касается нёба, — мягкое нёбо, от года до двух лет — твердое нёбо. Если хирургическое лечение проводится одним этапом, то оно выполняется в возрасте от 9 месяцев до 1,5 лет. В этом есть ряд преимуществ: ребенок переносит один, а не два наркоза, ткани — более созревшие, а значит, результат лечения будет более эффективным. Мы советуем делать пластику нёба детям до двух лет, пока в головном мозге — центре речи — у ребенка не сформировалась неправильная речь.
Какие операции проводятся при расщелине губы и нёба?
Коррекция врожденной аномалии требует комплексного подхода. Она направлена не только на устранение косметического дефекта, но и на реконструкцию функциональных нарушений, устранение проблем с глотанием, дыханием и звукопроизношением. Объем и вид оперативного пособия зависит от особенностей каждого ребенка и подбирается индивидуально.
Если расщелина имеет вид изолированной губы или нёба, хирургическое лечение выполнятся в один этап. В наиболее сложных случаях коррекция проводится в несколько этапов.
При изолированной расщелине губы без выраженной деформации носа выполняется хейлопластика. Создается преддверие полости рта (пространство, расположенное под верхней губой), восстанавливается целостность круговой мышцы верхней губы, формируется красная кайма. Если дефект верхней губы более тяжелый, то проводится одномоментная хейлоринопластика (пластика губы и носа). Мы выполняем пластику губы и ставим крыльные хрящи носа в симметричное положение. На 7 сутки снимаются послеоперационные швы и дети выписываются из стационара с рекомендациями дальнейшего ведения ребенка.
Изолированная расщелина нёба проявляется как анатомическое повреждение мягкого нёба (подвижной небной занавески) или мягкого и твердого нёба. Патология сопровождается нарушением глотания, дыхания и звукопроизношения. Пластика нёба включает восстановление твердого нёба и мягких тканей нёбной занавески, закрытие альвеолярного отростка. После операции по достижению детьми 3-х лет рекомендованы занятия с логопедом для профилактики речевых нарушений, проявляющихся гнусавостью и неразборчивостью речи.
Если одними усилиями логопедов речевые нарушения не устраняются, то существует хирургическая коррекция — устранение нёбно-глоточной недостаточности. Операция заключается в пересадке лоскутов на питающей ножке в области глоточного кольца.
С 5-летнего возраста ребенок направляется на лечение к ортодонту для устранения дефектов зубо-челюстной системы. По окончании ортодонтического лечения выполняется следующий этап хирургического лечения — костная пластика расщелины альвеолярного отростка для устранения костного дефекта альвеолярного отростка.
В Морозовской детской больнице накоплен большой опыт эффективного лечения расщелин губы и нёба. Ежегодно врачи выполняют до 200 операций коррекции данных врожденных пороков развития.
Особенности ухода за малышом с расщелинами лица
Тщательно проводите туалет носика, используя влажные ватные палочки, смоченные маслом (стерильное оливковое, облепиховое) или настоями трав (ромашка).
При расщелинах губы и неба часть слизистой полости рта оказывается в постоянном контакте с воздухом. Это приводит к образованию трещин и корочек на слизистой верхней губы. Проводите туалет верхней губы, особенно в области расщелины: осторожно убирайте предварительно размоченные корочки и обрабатывайте поверхность стерильным маслом.
Во время прогулок в холодное время года используйте марлевые маски на область широкой расщелины верхней губы, позволяющие согреть поступающий воздух.
Риски проведения процедуры
При проведении операции по восстановлению мягкого неба возможны такие осложнения как полное расхождение шва, щелевидные или дырчатые дефекты, нарушение прикуса (косой или мезиальный прикус), малоподвижность неба, грубые рубцы, некроз тканей. При неправильном уходе или некачественно проведенной операции возможны инфекционные осложнения.
При устранении храпа путем обычной хирургии, лазерной терапии или криотерапии возможны такие осложнения как потеря функций мягкого неба, при этом может быть нарушение глотания и носового дыхания, рубцовый стеноз глотки, гнусавый говор, отсутствие запирательной функции неба. Наиболее современным и безопасным методом лечения храпа является сомнопластика.
Как подготовиться к процедуре
Для проведения велопластики при врожденных дефектах, пациент проходит клинико-лабораторные исследования на общее состояние здоровья организма (общие анализы крови, мочи, биохимия, свертываемость крови, анализы на ВИЧ, определение резус-фактора и группы крови, иммунологическое исследование крови). Делаются слепки и рентген челюсти, эндоскопия, эхография и др. Перед операцией ребенок должен пройти консультацию у врача педиатра, челюстно-лицевого хирурга, отоларинголога, ортодонта, логопеда, анестезиолога, терапевта-стоматолога и психолога.
Подготовка к пластике мягкого неба для людей, страдающих храпом, заключается в проведении общих анализов и точного подтверждения зависимости проблем ночного дыхания с изменениями в небе.
Результаты
У пациентов с РГН наиболее часто выявлялись элементы бульбарного, несколько реже — псевдобульбарного синдрома, нередки были признаки стволовой дисфункции, часто выявлялись признаки дизрафического статуса, в том числе вертебральные аномалии (табл. 1).
Таблица 1. Особенности неврологического статуса у пациентов с РГН
Элементы бульбарного синдрома в различной степени выраженности были обнаружены у 100% пациентов с РГН и имели свои особенности. Прежде всего обращали на себя внимание нарушения иннервации языка (рис. 1): девиация языка выявлена у 13 (61,9%) пациентов; гипотрофия языка — у 18 (85,7%) пациентов (центральная — у 13 (61,9%) больных, краевая — у 2 (14,3%), общая — у 3 (9,5%) пациентов); фасцикуляции и двигательное беспокойство языка — у 5 (23,8%) и 4 (19,0%) обследованных с РГН соответственно.
Рис. 1. Язык ребенка с РГН.
Провисание мягкого неба и девиация язычка мягкого неба (uvula) отмечены у 7 (33,3%) больных основной группы. При этом глотание и глоточный рефлекс были сохранны практически у всех пациентов. Только в 1 (4,8%) случае имели место негрубые нарушения глотания.
У 17 (81,0%) пациентов основной группы отмечались речевые нарушения: изолированная дизартрия — 5 (23,8%), изолированная дис- и назофония — 3 (14,3%). Грубые речевые нарушения в виде полного синдрома бульбарной речи — выраженной дизартрии в сочетании с нарушениями звучности голоса (назо- и дисфония), а также с особенностями речевого потока (замедленная, реже — 3 (14,3%) случая — скандированная речь) были выявлены у 9 (42,9%) больных. Тяжелые речевые нарушения чаще отмечали у пациентов более молодого возраста — их средний возраст составил 9,9±2,0 года.
Несколько реже у пациентов с РГН выявлялась неврологическая симптоматика со стороны других черепных нервов (III, IV, V, VI, VII пар): мимической иннервации — периоральные фасцикуляции — 6 (28,6%), гипомимия — 5 (23,8%), «форсаж» мимики — 3 (14,3%), асимметрия лица — 2 (9,5%); слабость жевательной мускулатуры и/или девиация нижней челюсти выявлены у 2 (9,5%); признаки нарушения функции глазодвигательных нервов — косоглазие и нистагм — у 3 (14,3%) и 4 (19,0%) соответственно. У нескольких пациентов выявлены нарушения со стороны органов чувств: врожденная тугоухость — 2 (9,5%), врожденная прогрессирующая миопия — 1 (4,8%).
Нарушения мимической иннервации оказались на 2-м месте по частоте встречаемости у пациентов с РГН после элементов бульбарного синдрома: в целом по группе специфические особенности мимики в виде гипомимии, реже своеобразной «форсированной» подчеркнутой мимики выявлены у 7 (33,3%) пациентов с РГН.
Также очень часто у пациентов с РГН выявлялось нарушение статики (рис. 2), преимущественно со стороны шейно-грудного отдела позвоночника — 16 (61,9%) обследованных основной группы. У больных основной группы выявлялись различная высота плеч — 13 (50,0%) пациентов, асимметрия грудной клетки с односторонней гипотрофией мышц — 3 (14,3%), кифосколиоз — 12 (57,1%) пациентов, ограничение подвижности позвоночника — 3 (14,3%) пациента.
Рис. 2. Нарушение статики (вариант развития шейно-грудного отдела позвоночника) у ребенка с РГН.
Частыми были проявления лицевого дизрафизма: разностояние глаз — 11 (52,4%) пациентов, гипо- и гипертелоризм — 7 (33,3%) пациентов, асимметрия лица с недоразвитием одной его половины — 7 (33,3%) пациентов, разная высота расположения ушных раковин — 3 (14,3%) пациента.
Таким образом, можно составить своеобразный «неврологический портрет» пациента с РГН: специфические элементы бульбарного синдрома (преимущественно затрагивающие мышцу языка), особенности мимики, лицевой и спинальный (преимущественно со стороны шейно-грудного отдела) дизрафизм. С увеличением возраста обследуемых уменьшалась выраженность дизартрии и стволовой дисфункции (со стороны III—VII пар черепных нервов), но негрубые речевые нарушения (дисфония и/или назофония) сохранялись даже у взрослых пациентов. У пациентов более старшего возраста на первый план выступали вертебральные проблемы (боль в спине, рецидивирующие корешковые синдромы, ранние дегенеративные изменения позвоночника) и признаки вегетативной дисфункции. По этому поводу у невролога наблюдались 6 из 10 (60%) пациентов с РГН старше 12 лет.
Помимо особенностей черепной иннервации у 9 (42,9%) пациентов с РГН была обнаружена микроочаговая неврологическая симптоматика. Она была преимущественно представлена элементами мозжечкового синдрома (нистагм, мышечная гипотония, минимальные координаторные нарушения) — 4 (19,0%) пациента, вегетативно-сосудистыми нарушениями у более старших пациентов — 5 (23,8%) у пациентов в возрасте 15—17 лет. У 2 (9,5%) выявлены элементы акинетико-ригидного синдрома.
Важно отметить, что когнитивная недостаточность не была характерна для пациентов основной группы: признаки легкого когнитивного расстройства (не ограничивающего социальную адаптацию) были выявлены лишь у 2 (9,5%) обследованных пациентов с расщелинами.
У нескольких пациентов с РГН по данным осмотра были выявлены признаки неврологического заболевания, что потребовало более углубленного дообследования (МРТ головного мозга и позвоночника, ультразвукового исследования брахиоцефальных артерий, консультации педиатра и генетика). По данным такого дообследования, проведенного 5 (23,8%) пациентам основной группы, были выявлены аномалии развития ствола головного мозга и задней черепной ямки, краниовертебрального перехода и нервной трубки, у 2 пациенток установлены генетически-детерминированные заболевания: неполная аномалия Денди—Уокера (недоразвитие мозжечка, расширение большой и нижней мозжечковых цистерн без признаков гидроцефалии) в структуре синдрома Стиклера — 1 пациентка; аплазия мозололистого тела (рис. 3) и аномалия ствола головного мозга в структуре синдрома Мебиуса — 1 пациентка; аномалия Киари I типа в сочетании с особенностями сосудов вертебрально-базилярной системы (кинкинг-синдром основной артерии) — 1 пациент; аномалия Киари II типа в сочетании с расщеплением тел позвонков (spina bifida)
— 1 пациент; у 1 пациента выявлены признаки парагипокампального склероза с эпилептическим синдромом (табл. 2).
Таблица 2. Аномалии развития и заболевания нервной системы у пациентов с РГН
Рис. 3. МРТ-картина аплазии мозолистого тела у девочки Р., 12 лет, с РН. На сагиттальных FSE Т1ВИ (а, б) мозолистое тело не дифференцируется, обращает внимание расширенное отверстие Можанди (а) при относительно сохранном объеме мозжечка; миндалины его незначительно опущены (б) — до входа в большое затылочное отверстие. При этом отмечается незначительное расширение межполушарной щели и типичная «бабочка» боковых желудочков на FSE Т2ВИ в коронарной проекции (в). На аксиальных FSE Т1ВИ (г) и ТЕ2ВИ (д), FLAIR Т2ВИ (е) вместо мозолистого тела видна несколько расширенная межполушарная щель с характерным для аплазии мозолистого тела изменением конфигурации желудочков.
В контрольной группе признаки бульбарного синдрома и нарушения мимической иннервации зарегистрированы не были (p
<0,001). Микроочаговая неврологическая симптоматика другой локализации (асимметрия и/или оживление сухожильных рефлексов, легкие координаторные нарушения) выявлялись в контроле достоверно (
p
<0,01) реже, чем у пациентов с РГН — у 3 (27,3%) обследованных.
Признаки спинального дизрафизма (разная высота плеч, кифосколиоз) выявлены у 6 (54,5%) обследованных контрольной группы, лицевого (разная высота глазных щелей, асимметрия лица) — у 4 (36,3%), реже, чем в основной группе, но без статистически значимых различий с ней. Важно отметить, что на основании клинического осмотра фиксировались лишь так называемые малые аномалии развития, часто выявляемые у практически здоровых людей. При этом относительно грубых нарушений статики шейно-грудного отдела, выявляемых у пациентов с РГН (недоразвитие одной половины грудной клетки, кифосколиоз высоких градаций, фиксированная кривошея), в контрольной группе не обнаружено.
Как проходит процедура
Пластика неба для удаления расщелины проводится стандартным набором хирургических инструментов. Эта технология называется Z-пластика или пластика по Furlow. Она заключается в последовательном выделении и сшивании треугольных лоскутов слизистых оболочек ротовой и носовой полости с учетом всех анатомических особенностей строения данных структур. Обычно велопластика сопровождается и другими видами хирургических операций, направленных на правильное формирование твердого неба и губ.
Хирургическое решение проблем храпа заключается в иссечении хирургом части мягкого неба и удалении небного язычка, но сейчас применяются более усовершенствованные методы решения этой проблемы.
С помощью лазера после предварительной анестезии, врач делает небольшие ранки, которые затягиваясь, приподнимают мягкое небо. Суть криотерапии точно такая же, за исключением того, что операция проводится с помощью криоаппликатора. Радиоволновая терапия является наиболее щадящим и действенным методом. Все эти процедуры обычно не требуют госпитализации и проводятся в течение 10-15 минут. Период реабилитации индивидуален.