В просвете бронхов у каждого человека в норме выделяется слизь. Эта слизь обеспечивает защиту бронхов и легких от попадания из вдыхаемого воздуха пыли, инфекции. Если человек здоров, то выработка этой слизи не сопровождается кашлем. Однако при возникновении воспаления в бронхиальном дереве возникает значительное увеличение продукции слизи, изменение ее вязкости. Возникает кашель и человек откашливает эту слизь. Слизистое отделяемое проходит бронхи, трахею, полость гортани и рот прежде чем покинет наш организм. Это отделяемое называется мокротой. Мокротой так же называется отделяемое при воспалительных процессах в верхних дыхательных путях — носоглотка, гортань.
Характер мокроты — ее цвет, вязкость, запах имеет важное диагностическое значение. В классической медицине существуют такие художественные описания — мокрота в виде «малинового желе» (предполагает наличие пневмонии вызванной клебсиеллой пневмония). Или мокрота «канареечного» цвета (может указать на аспергиллез легких). Алая мокрота может говорить о кровохарканье или ТЭЛА.
Для хронических и острых легочных заболеваний наиболее характерна слизисто-гнойная и гнойная мокрота. Мокрота вместо прозрачной становиться мутной, желтой. Со временем цвет мокроты становиться желто-зеленым, а позднее принимает гнойный, зеленый характер. Иногда мокрота имеет гнилостный запах. Физические свойства мокроты при этом так же меняются — она становится вязкой, тягучей. Ее трудно откашлять.
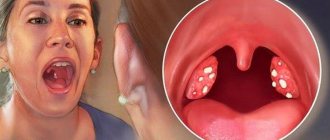
В горле белые комочки с неприятным запахом: что это?
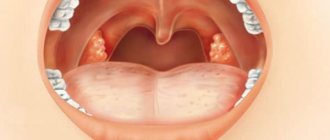
Маленькие комки, иногда попадающие в рот при тех или иных обстоятельствах, являются ничем иным, как тонзиллярными пробками или камнями, которые формируются в особых углублениях миндалин – лакунах.
Они могут иметь различную форму, величину, цвет и консистенцию, что зависит от их состава.
Как правило, люди отмечают белые, немного реже желтоватые или даже сероватые плохо пахнущие шарики. Иногда они имеют мягкую консистенцию, в других случаях – достаточно плотную, что обусловлено присутствием в их составе соединений кальция.
Образующиеся в лакунах миндалин белые комочки формируются из состарившихся и отшелушившихся клеток слизистой оболочки, незначительного количества остатков съеденных продуктов и различного рода бактерий.
Как правило, это стафилококки, стрептококки, несколько реже хламидии и прочие микроорганизмы, то есть в основном представители условно-патогенной флоры, которая постоянно присутствует в ротовой полости каждого человека.
Иногда в их состав входит гной. В подобных ситуациях они приобретают желтый оттенок и характерный запах.
При их появлении человек может ощущать значительный дискомфорт, проявляющийся:
- першением в горле;
- чувством присутствия инородного тела за гландами;
- неприятным запахом изо рта.
Хотя нередко формирование образований не проявляется никоим образом. Об их присутствии человек узнает только при отхаркивании части пробки.
Сопутствующие признаки
Хронический тонзиллит сопровождается рядом симптомов:
- Отхаркиваются зловонные шарики. Это может происходить во время разговора. Иногда они даже вылетают при чихании, приносят человеку дискомфорт. Чаще всего их размер небольшой – не больше спичечной головки, но иногда пробки довольно крупные.
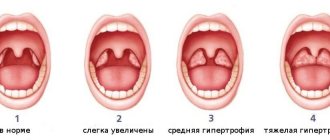
- Белые бляшки на поверхности миндалин могут наблюдаться в верхних слоях, поэтому их можно заметить при осмотре горла. Но иногда они сосредотачиваются в более глубоких слоях тканей, поэтому они не заметны.
- Периодическое першение в горле. Неприятный симптом особенно проявляется в утренние часы. Иногда першение может быть настолько выраженным, что человек начинает задыхаться.
- Боль в горле, покраснение. Это может мешать пациенту нормально глотать, поэтому затрудняется приём пищи и воды.
- Ощущение, что в горле что-то застряло, что-то грызёт. Некоторые пациенты отмечают присутствие комка в горле.
- Неприятный запах изо рта. Он настолько выраженный, что его могут ощущать окружающие.
- Увеличение лимфоузлов на шее.
- Общее ухудшение самочувствия, ломота и недомогание.
- Кашель. Он связан с желанием откашлять то, что человеку мешает.
Не всегда при кашле откашливаются комочки, но может выходить густая слизь. Она может иметь желеобразную консистенцию, поэтому её тяжело полностью откашлять. Симптом облегчается благодаря употреблению леденцов для горла или мятных конфет.
Но в некоторых случаях человека не беспокоят никакие симптомы. А о наличии какой-то патологии он узнаёт только по отходящим из горла комочкам.
Желтые комочки из горла с неприятным запахом
Когда изо рта выходят желтые комочки, в первую очередь следует заподозрить наличие гнойного процесса. Это обусловлено тем, что именно гной придает инфильтрату желтоватый оттенок.
Но иногда отхаркиваются такие крошки, которые сильно пахнут тухлым, и при отсутствии столь выраженного воспаления. В подобных ситуациях их оттенок является следствием длительного пребывания тонзиллитов в лакунах.
Можно ли удалять гнойные пробки на миндалинах самостоятельно
Иногда больные предпринимают попытки самостоятельно убрать все камни и бляшки, чтобы у них не воняло изо рта. Но врачи предупреждают, что избавление от пробок в миндалинах в домашних условиях чревато серьезными последствиями. Орудуя посторонним предметом, больной может нарушить целостность лакун и занести инфекцию в горло.
На дому можно проводить ингаляции с составами, имеющими противовоспалительные и обеззараживающие свойства. Для борьбы с белыми образованиями на миндалинах рекомендуется использовать травяные сборы, с помощью которых можно полоскать рот или проводить ингаляции. Для повышения эффективности можно добавлять в ингалятор кедровое эфирное масло.
Если белые комочки на миндалинах не дают покоя, можно попробовать избавиться от них несколькими безопасными способами:
- Иногда пробки «выходят» из лакун, если надавить на них языком. После процедуры обязательно прополощите рот.
- Можете попробовать удалить пробки зубной щеткой с мягкой щетиной.
Белые шарики в горле и на миндалинах свидетельствуют о воспалении в глотке, поэтому рекомендуется как можно раньше обратиться к доктору для уточнения диагноза и назначения схемы лечения. Помните, что манипуляции, проводимые в домашних условиях, не гарантируют избавление от белых образований в горле и купирование хронического тонзиллита.
Белые комочки в горле могут появиться на фоне дифтерии, ангины, респираторных заболеваний, образуются они на боковых стенках горла, миндалинах, иногда отхаркиваются самостоятельно во время кашля или чихания. Появление сгустков помогут устранить эффективные лекарственные средства и народные методы медицины.
Белые комочки в горле это следствие развития болезни
Причины появления белых комочков на гландах
Обычно они встречаются у людей, страдающих от хронического тонзиллита. Данная болезнь часто становится следствием отсутствия грамотного лечения острой формы патологии.
Спровоцировать его обострение способны:
- ОРВИ;
- ослабление иммунной системы;
- прием чрезмерно охлажденных напитков, мороженого и т.д.;
- переутомление.
Тем не менее иногда на гландах белые комочки с неприятным запахом встречаются и у абсолютно здоровых людей, имеющих определенную структуру тканей миндалин, ранее переболевших ангиной.
Белые шарики из горла с неприятным запахом у взрослого
Согласно авторитетным медицинским источникам, практически всегда отхаркивающийся белый комочек у взрослого человека является следствием перенесения в данных момент или в прошлом ангины, которая не была полностью вылечена. Его появление требует консультации ЛОРа.
Доктор поможет точно установить причины формирования пробок, степень запущенности патологии и назначит соответствующее ситуации лечение, которое даст максимальные результаты.
При этом пациентам следует быть готовым к тому, что терапия может растянуться на довольно длительный отрезок времени и способна включать не только прием лекарств, но и физиотерапевтические и лечебные процедуры.
Также для достижения стойкой ремиссии, устранения тонзиллитов и спровоцированного их образованием неприятного запаха изо рта, терапевтический курс обязательно нужно повторять каждые полгода
и регулярно комплексно обследоваться на предмет возможности поражения иных органов и развития осложнений.
Больным следует знать, что в тяжелых ситуациях может возникнуть необходимость в хирургическом вмешательстве.
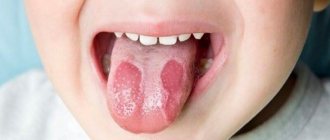
Белые точки в горле у детей
У ребенка причиной того, от чего образуются на миндалинах белые комочки, способна стать ангина, которую также называют острым тонзиллитом. Его хроническая форма, особенно у детей младшего возраста, диагностируется редко.
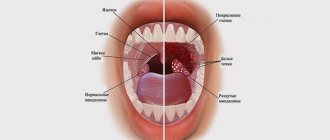
При тонзиллите гланды могут покрываться белесой пленкой или небольшими отдельными пятнами. Это всегда сопровождается сильной болью и выраженным постоянным першением в горле, лихорадкой и слабостью.
В то же время нередко на горле белые комочки появляются при кандидозе – грибковом поражении слизистой, что способно быть следствием снижения иммунитета, перенесения тяжелой инфекции или сильного стресса.
Постепенно они появляются и на других участках ротовой полости, иногда они откашливаются, но чаще налет сохраняется в неизменном виде.
Причины неприятного явления
Причиной белых комочков во рту является хроническое воспаление слизистой миндалин нёба. Она может возникнуть в результате не долеченной острой ангины, сниженного иммунитета, курения и других негативных факторов.
Из-за постоянного воспаления в миндалинах размножается патогенная флора. Бактерии скапливаются, и вместе с продуктами жизнедеятельности и частицами пищи формируют комочки белого или жёлтого цвета.
Чаще они возникают из-за стрептококков и стафилококков. Реже к их появлению приводят хламидии, вирусы, грибки. Они присутствуют в ротовой полости каждого человека, но в минимальном количестве. Под действием определённых факторов они начинают чрезмерно размножаться, приводя к формированию комочков. Лакуны расширяются, наблюдается общая интоксикация организма.
Чтобы не запускать тонзиллит, его необходимо лечить в острой форме. Заболевание сопровождается сильными болями в горле, недомоганием, слабостью.
Хроническая форма патологии протекает почти бессимптомно, поэтому человек может не заметить, когда у него формируются пробки. Постепенно лейкоциты окружают бактерии, присутствующие в горле больного. При отсутствии терапии они заполняются отложением солей магния и кальция, поэтому становятся твёрдыми.
Вот основные факторы, приводящие к их возникновению:
- Заболевания носовой полости, имеющее хроническое течение. В результате инфекция может распространиться и на горло.
- Неправильная гигиена ротовой полости. Если не чистить зубы, во рту развивается большое количество бактерий, которые могут попасть на миндалины.
- Пониженный иммунитет. Из-за этого человек становится уязвимым к любым инфекционным заболеваниям.
- Повреждение гланд. В ранку попадает инфекция, из-за чего начинается гнойный воспалительный процесс.
Диагностика. Когда нужно обращаться к врачу?
В целом периодически формироваться во рту белые комочки с неприятным запахом способны у любого человека. Когда подобное не сопровождается дискомфортом или образованием стойкого налета и это не комочки гноя, специфического лечения не требуется.
Но все же появление подобных пробок должно послужить поводом для обращения к специалисту и проведения обследования с целью установления причин их возникновения. Для этого проводится:
- ОАК и ОАМ;
- ЭКГ;
- иммунограмма;
- бактериологическое исследование мазка из зева.
Эти обследования необходимы для определения имеющихся хронических нарушений и присутствия возможных осложнений, которые мог вызвать хронический тонзиллит.
Как лечить белые образования в горле?
Так как основной причиной того, почему появляются белые комочки на миндалинах, считается именно тонзиллит, то для того, дабы кардинально избавиться от проблемы необходимо бороться именно с этим заболеванием.
Чтобы устранить его, а одновременно с этим и гнойные комочки из горла с неприятным запахом, необходим комплекс мероприятий, включающий:
- промывание лакун миндалин;
- антибиотикотерапию;
- полоскания горла;
- укрепление иммунитета;
- физиотерапевтические процедуры.
Препараты
Основным направлением медикаментозной терапии является антибиотикотерапия. Для ликвидации возбудителей воспалительного процесса могут использоваться:
- Полидекса;
- Изофра;
- Аугментин (Амоксиклав);
- Цефазолин;
- Ровамицин;
- Эритромицин.
Для купирования болей больным советую рассасывать специальные пастилки, например, Стрепсилс, Септолете, Лизак, Лисобакт, Фарингосепт и другие.
С целью нормализации температуры тела рекомендуются препараты парацетамола (Панадол, Эффералган-Упса) и ибупрофена (Нурофен, Имет).
Также обязательно назначаются иммуностимуляторы.
Их нужно принимать курсами, как в период лечения, так и после его завершения для обеспечения стойкости ремиссии и укрепления иммунной системы. К их числу принадлежат:
- Ликопид;
- Имунофан;
- ИРС-19;
- настойка эхинацеи или женьшеня;
- отвар шиповника;
- витаминные комплексы.
Промывание лакун миндалин
Чтобы вытащить катышки из лакун (углублений) миндалин необходимо проводить специфические промывания, осуществляемые в кабинете отоларинголога. Процедура может выполняться либо с использованием шприца, либо аппарата «Тонзилор».
Промывание шприцом – старая, но все еще часто применяемая методика, суть которой состоит в предварительной обработке слизистой гланд лидокаином и введении в рот наконечника специальной латунной канюли, надеваемой на шприц.
Как только анестезия подействует, через канюлю подается антисептический раствор, давление которого механически способствует вымыванию пробок и удалению всей патогенной флоры.
Для выполнения процедуры применяются:
- медно-серебряный раствор;
- Эктерицид;
- раствор стрептоцида;
- Фурацилин;
- Хлоргексидин;
- Мирамистин.
Такая манипуляция занимает в среднем около 10 минут, но, несмотря на предварительную премедикацию, довольно неприятна для пациента, особенно если у него сильно развит рвотный рефлекс.
Во время нее больному важно сохранять неподвижность, не обращая внимания на дискомфорт, поскольку резкое, неосторожное движение может привести к повреждению миндалин наконечником канюли и усугублению воспалительного процесса.
Как правило, для достижения хороших результатов требуется не менее 7–10 сеансов. Без должных навыков вымыть все скопления из извилистых лакун практически невозможно.
Помните
Проводить подобную процедуру в домашних условиях категорически не рекомендуется, та как это может привести к травмам или отсутствию эффекта.
Более современной и щадящей процедурой промывания гланд считается аппаратный метод, подразумевающий применение прибора «Тонзилор». Его суть состоит в отсасывании вакуумом всех пробок.
Помимо этого во время манипуляции слизистая оболочка подвергается воздействию ультразвука, что оказывает обезболивающее и противовоспалительное действие. Курс лечения состоит из 5 сеансов, проводимых через день.
Тем не менее любая методика промывания не может быть применена при:
- остром периоде ОРЗ, сопровождающемся лихорадкой;
- раке;
- туберкулезе;
- беременности.
Практически всегда прохождение полного курса лечения приводит к стойкой ремиссии, которая длится от 6 месяцев до нескольких лет.
При соблюдении рекомендаций отоларинголога, направленных на укрепление иммунитета, можно увеличить продолжительность ремиссии на неопределенный срок.
Полоскание
Одним из самых распространенных и доступных способов устранения проблемы того, что отхаркиваются белые комочки с неприятным запахом, является полоскание растворами антисептиков:
- Хлоргексидина;
- Фурацилина;
- обычной пищевой соды или чистой морской соли без ароматизаторов и прочих добавок;
- Мирамистина;
- настоев цветов аптечной ромашки, календулы;
- физраствором или водой с несколькими каплями эфирного масла, к примеру, гвоздики, можжевельника, чайного дерева и прочие.
Выполнять полоскания требуется тщательно и не меньше 30 секунд, запрокидывая голову назад. При наличии острого воспалительного процесса манипуляцию повторяют до 6-ти раз в сутки, а если только при кашле и чиханьи вылетают комочки достаточно 2 сеансов: утром и вечером.
Физиотерапия
Для повышения результативности проводимой терапии пациентам назначаются физиотерапевтические процедуры:
- УВЧ, способствующее ликвидации отека;
- ультразвуковая терапия, необходимая для устранения воспаления;
- УФ-облучение, быстро убивающее патогенную микрофлору;
- лазерная терапия, целью которой является снятие отечности и воспаления.
Все они способствуют восстановлению нормальной работы миндалин, их кровоснабжения и устранения отечности небных дужек. Для достижения выраженного результата необходимо 10–12 процедур.
Что дает желто зеленый цвет гнойной мокроте?
Органы дыхания — это открытая система трубок лишенная клапанов, мембран, сфинктеров и т.п. Воздух который мы вдыхаем помимо органической и неорганической пыли содержит микроорганизмы. Это вирусы, бактерии, грибы. Попадая в нутро дыхательной системы они могут быть удалены из нее при помощи слизи и ворсинок. При этом человек даже и не ощутит присутствие чужеродных объектов в бронхах. Но при при заболевании микробы получают преимущество, быстро размножаются, вступают в конфликт с иммунной системой человека. Они гибнут, гибнут клетки защитники, повреждается окружающая ткань. Происходят сложные цитотоксические реакции. Вот все эти «военные» действия приводят к изменению окраски мокроты. Чем более выражен процесс воспаления тем более гнойной станет мокрота. При хронических долгопротекающих процессах мокрота приобретает зелено бурый характер, становиться вязкой. При этом пациент может откашливать мокроту в виде слепков бронхов. Зеленого цвета.
Гнойный характер мокроты может быть при острых и хронических заболеваниях легких. В любом случае этот симптом нельзя игнорировать. Лечебные мероприятия должны быть проведены быстро и эффективно.
Мокрота с вкраплениями темно-серых комочков может свидетельствовать о росте плесневых грибов или туберкулезной инфекции.
Канареечный цвет мокроты характерен для аспергиллеза легких.
Klebsiella pneumoniae вызывает кашель с мокротой цвета и консистенции «малинового желе».
Мокрота желтого цвета — характерна для острых заболеваний вызванных Staphylococcus aureus, стрептококками S. pneumoniae, S. pyogenes. Такая мокрота может быть у любого легочного заболевания от острого бронхита, до пневмонии.
Мокрота зеленого цвета более характерна для хронических заболеваний легких это могут быть бактериальные ассоциации грамположительных и грамотрицательных бактерий. Таких как Haemophilus influenzae + Staphylococcus aureus. Или синегнойная палочка P. aeruginosa в сочетании со стрептококками. Встречается у пациентов с бронхоэктазами, ХОБЛ, при муковисцидозе.
Густая зеленая мокрота с запахом говорит об абсцессе легкого, абсцедирующей пневмонии. Возбудителями могут быть S. aureus, K. pneumoniae, грамм-негативные бациллы, Streptococcus pyogenes Haemophilus influenzae.
Наличие крови в мокроте может указать на ТЭЛА, раковую опухоль или проблемы с гортанью.
Что делать?
При острых заболеваниях гнойная мокрота появляется не сразу, а обычно на 4 день заболевания. Если откашливание подобной мокроты сопровождается повышением температуры тела, то необходима помощь врача. Не нужно заниматься самолечением!
При ХОБЛ, бронхоэктатической болезни, обструктивном бронхите мокрота может принять гнойный характер в течение одного двух дней. Часто зелено-желтый цвет мокроты присутствует у человека страдающего хроническими легочными заболеваниями постоянно. При обострениях она становиться интенсивно зеленого цвета, и откашливается в больших количествах. Пациенты с хроническими заболеваниями легких должны иметь индивидуальный план, предписанный пульмонологом для превентивных и срочных действий в связи с появлением гнойной мокроты. Если у вас такого плана нет, то напомните своему врачу, что такой план вам необходим. Если ваши активные действия не помогают в течение 5-7 дней обращайтесь к пульмонологу.
Заболевания для которых характерна гнойная мокрота
- ХОБЛ,
- Бронхоэктазы,
- Пневмония,
- Хронический гнойно обструктивный бронхит,
- Абсцесс легких, абсцедирующая пневмония,
- Туберкулез легких,
- Муковисцидоз,
- Гнойные процессы в носоглотке,
- Аспергиллез легких,
- Нетуберкулезный микобактериоз.
Диагностика
Диагностика болезней органов дыхание приводящие к отхаркиванию гнойной мокроты это комплекс мероприятий включающий в себя осмотр, аускультацию, перкуссию грудной клетки.
Обязательное рентгенологическое исследование. Более информативным считается компьютерная томография органов грудной клетки (КТ ОГК).
Функциональные дыхательные тесты — ФВД, бодиплетизмография и диффузионный тест часто бывают необходимы.
Исследование мокроты важный этап для назначения лечения и оценки прогноза заболевания. Важны рутинные анализы мокроты позволяющие оценить выраженность воспаления (путем подсчета количества лейкоцитов в мокроте), эозинофилов. Общий анализ мокроты может помочь определить микобактерии туберкулеза. Фрагменты мицелия или псевдомицелия грибов.
Микробиологический метод (посев мокроты) отвечает на вопрос как называется микроорганизм который вызывает гнойное, слизисто гнойное воспаление в легочной ткани. Мокроту сеют на специальные питательные среды, подсчитывают колонию и определяют название возбудителя. Выявление H. influenzae, M. catarrhalis и S. Pneumoniae.
Например факторы риска инфекции Pseudomonas включают недавнюю госпитализацию (2 дня в течение последних 90 дней), частое введение антибиотиков (4 курса в течение прошлого года), тяжелый ХОБЛ, выделение P. aeruginosa во время предыдущего обострения, колонизация Pseudomonas в течение стабильного периода и системное использование глюкокортикоидов.
Потребует назначение антибиотиков направленных на уничтожение именно этих микроорганизмов.
Чем можно помочь?
Первое — необходимо лечить заболевание приведшее к кашлю с гнойной мокротой. Будь это острое или хроническое заболевание. Наличие кровохарканья является безотлагательной причиной обращения к врачу.
- Если заболевание вызвано бактериальной флорой то назначаются антибактериальные препараты.
- Если мы имеем дело с гриппом и на его фоне развившейся бактериальной пневмонией — необходимы комбинация противовирусных препаратов и антибиотиков
- Если причиной гнойной мокроты является грибковая инфекция — то необходимо проводить лечение противогрибковыми препаратами
- Если выявлен туберкулез то противотуберкулезными средствами.
Для быстрого ответа на лечение эффективным могут быть бронхоскопии. Это манипуляции при которых внутрь бронха вводят гибкий эндоскоп который отсасывает из бронхов гнойную мокроту, и при помощи него же можно заливать антисептик и антибиотик внутрь бронха. Но метод травматичен, неприятен и опасен осложнениями.
Альтернативой бронхоскопии можно считать аппаратные технологии откашливания- внутриальвеолярные перкутор, аппараты виброжилеты, комплексы упражнений ЛФК, дыхательных тренажеров и откашливателей для домашнего использования.
Что нельзя делать?
Абсолютно запрещено выдавливать камни на гландах, предпринимать попытки выковырять их ватными палочками, зубной щеткой или другими предметами, поскольку это поможет убрать лишь незначительную часть образования, а вред нанесет организму большой.
В ходе подобных манипуляций больной травмирует слизистую оболочку и способствует продвижению пробок вглубь лакун.
Все это чревато как минимум возникновением болезненных ощущений и усугублением воспаления, а в худшем случае – заражением крови (сепсисом).
Когда не обойтись без операции?
При отсутствии лечения патогенные бактерии способны настолько сильно поразить гланды, что за определенное время они перестают выполнять свою барьерную функцию и превращаются в источник инфекции, откуда она распространяется по всему организму и способна стать причиной поражения других органов.
В таких ситуациях на миндалинах образуются огромные блямбы, регулярно из горла выходят белые комочки, отвратительно пахнущие, и больному постоянно досаждает дискомфорт в глотке.
В таких ситуациях консервативная терапия часто уже не дает ожидаемых плодов, и отоларинголог может рекомендовать пациенту удаление гланд. Эта операция носит название тонзилэктомии.
Данное хирургическое вмешательство проводится под местной анестезией и может выполняться как классическим хирургическим путем, так и силами более современных методов: лазерной, радиочастотной абляции и т.д. Процедура занимает немного времени и характеризуется коротким и простым реабилитационным периодом.
Причины
Если состояние организма дошло до того, что из горла выходят белые комочки, то можно утверждать, что у человека развился хронический тонзиллит. Учёные пришли к выводу, что гланды являются составной частью иммунной системы. Это значит, что спровоцировать появление казеозных пробок может ослабление иммунитета. Поэтому в группу риска попадают курильщики, любители алкогольных напитков, люди, проживающие в неблагоприятных экологических условиях.
Одной из причин появления белых комочков может служить и инфекция. Обычно сильный организм быстро справляется с подобного рода проблемами, но в случае своего ослабления он уже не может побороть её. Инфекция активно развивается, возникает воспаление и, как следствие, казеозные пробки. Следует быть особо осторожными людям, у которых в той или иной степени нарушено дыхание, например, если искривлена переносица.