Причины вирусного стоматита у детей
Выделяют несколько причин вирусного стоматита у детей. Это:
- недавно перенесенные инфекционные заболевания: герпес (80% случаев), грипп, аденовирусные инфекции, корь, ветряная оспа;
- контакт с больным человеком: вирусная разновидность стоматита передается воздушно-капельным путём, а также через какие-то предметы (игрушки, посуду, принадлежности личной гигиены и пр.);
- слабый иммунитет.
Вирусный герпес у детей — одна из наиболее распространённых форм поражения слизистой оболочки ротовой полости. Это можно объяснить тем, что малыши очень чувствительны к вирусу герпеса, и если один из членов семьи заболел герпесом, существует большая вероятность того, что у ребенка разовьется стоматит.
Виды и пути заражения
Пути передачи заболевания в зависимости от его вида наглядно продемонстрированы в таблице:
| Вид | Заразность | Путь заражения |
| Вирусный | Да | Инфицирование может произойти следующими способами:
|
| Бактериальный | Да | Дети:
Взрослые:
|
| Грибковый (кандидозный) | Да | Передача воздушно-капельным путем отсутствует, заражение может произойти при использовании общей посуды и столовых приборов с инфицированным человеком. Факторы, повышающие риск заражения:
|
| Афтозный | Нет | Афтозный стоматит заразен только при присоединении вирусной инфекции: в таком случае пути заражения такие же, как и у вирусной формы. |
| Травматический | Нет | Передача от человека к человеку отсутствует. |
Симптомы
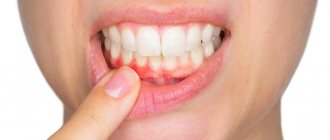
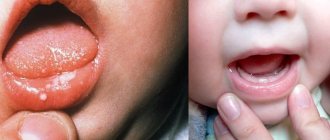
- Ребенок становится нервным, капризным, вялым, плаксивым, отказывается от еды и плохо спит.
- При вирусном стоматите у детей иногда повышается температура.
- Ребенок жалуется на сильную боль во рту, подчелюстные лимфатические узлы болезненны при надавливании.
- Изо рта чувствуется неприятный запах.
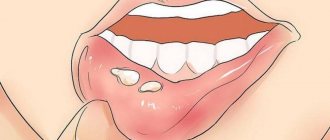
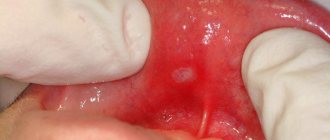
- При осмотре полости рта можно увидеть, что десны распухли и кровоточат, а на языке и слизистых оболочках появились язвочки (афты) — сначала они напоминают прыщики, затем покрываются белесой плёнкой.
Вирусный стоматит у детей опасен тем, что на начальной стадии его симптомы напоминают ангину: ребенок с трудом глотает, жалуется на боль во рту, при осмотре горло выглядит опухшим. И если заниматься самолечением, можно добиться того, что стоматические афты будут распространяться дальше. Точный диагноз способен поставить только специалист.
Классификация и формы заболевания
По характеру болезни стоматит может быть:
- Острый. Появление болезненных язвочек во рту сопровождает повышенная температура. Болезнь продолжается 2–3 недели;
- Хронический. Болезнь протекает волнообразно, имеет периоды длительного затишья и редких обострений. Продолжается до 2–3 лет.
По типу возбудителя стоматит бывает:
- Вирусный. Его возбудитель — вирус герпеса. Он вызывает появление пузырьков с прозрачной жидкостью. После того, как пузырьки лопнут, на их месте остаются афты.
- Лучевой. Если слизистая оболочка облучена ионизирующим излучением, могут возникнуть уплотнения и эрозии.
- Грибковый. Возникает при снижении иммунитета или ударной дозе антибиотиков. На уплотнениях слизистой оболочки образуется мучнистый налет, при попытке его снять оголяется афта.
- Бактериальный. Вызывают стрептококки и стафилококки. Весь процесс проходит быстро — активно образуются гнойники, афты быстро перестают болеть и заживают.
- Химический. Это результат ожогов рта кислотами или щелочью. При этом формируются глубокие язвы и деформируется ткань.
В зависимости от типа возбудителей выделяют несколько форм острого стоматита:
- Фибринозная. В начальной стадии высыпания появляются не чаще 1–3 раз в год при обострениях системных заболеваний или микротравмах рта. Небольшие пузырьки, покрытые фиброзным налетом, располагаются на внутренней поверхности губ, языке, щеках. Они рубцуются спустя 1–2 недели. Если не лечить причину заболевания, афты образуются все чаще и захватывают большие участки.
- Некротическая. Характерна для пациентов, страдающих тяжелыми хроническими патологиями. В этом случае афты становятся следствием отмирания эпителия. В начальной стадии афты безболезненны, но затем перерастают в язвы, которые не закрываются в срок от нескольких недель до месяца.
- Градулярная. Развивается при поражении слюнных желез, рядом с ними развиваются и афты. Язвы болезненны, на их заживление уходит от 1 до 3 недель — после чего изъязвления открываются вновь.
- Рубцующаяся. Афты покрывают слизистую оболочку рта у слюнных желез, зев и небо. Вначале они незначительного размера, но быстро соединяются в глубокие болезненные язвы диаметром до 1 сантиметра. Заживают медленно (до 3 месяцев) и образуют рубцы.
- Деформирующая. Самая тяжелая форма афтозного дерматита. Афты глубоко прорастают в слизистую оболочку, при заживлении образуют грубые рубцы, которые деформируют ротовую полость. Деформирующий стоматит лечится сложнее всего, на восстановление понадобится не менее 2 месяцев.
- Герпетическая. Следствие поражения вирусом герпеса. На слизистой оболочке одновременно образуются до 30 маленьких язв, ткани воспаляются и окрашиваются в ярко-красный цвет. Чаще встречается у младенцев, которые заражаются вирусом внутриутробно или в процессе родов.
- Рецидивирующая. Афты подолгу не излечиваются, сливаются между собой и образуют крупную наболевшую язву. Очаги поражения покрываются белым налетом, мешают принимать еду, человек страдает от боли и жжения. Эта форма стоматита встречается только у взрослых людей.
У детей чаще всего наблюдаются 2 формы:
- Острая. Болеют дети до 3 лет, обычно на фоне других инфекционных заболеваний — коклюша, дифтерии, кори. При остром стоматите выделяется много слюны, запах изо рта неприятный, гнилостный.
- Смешанная. Проявляются у детей старше 4 лет, дает частые рецидивы. При этом заболевание каждый раз поражает все большую площадь.
Лечение вирусного стоматита у детей
Курс лечения вирусного стоматита у детей зависит от своевременности обращения к врачу, а также возраста и состояния иммунитета ребёнка. Он может включать в себя:
- Полоскания
Как правило, стоматолог рекомендует обрабатывать слизистые оболочки полости рта противовоспалительными препаратами. Также при вирусном стоматите у детей можно применять отвары некоторых растений (календулы, ромашки, шалфея) или настой дубовой коры. Маленьким детям, которые не умеют полоскать рот, можно сделать орошения при помощи обычной резиновой груши.
- Обработку мазями и маслами
После полосканий для лечения вирусного стоматита у детей обычно применяется облепиховое масло или витамин А (в маслянистом виде), которыми смазывают афты. Если вирусный стоматит у детей вызван герпесом, врач назнает специальную мазь. Для обработки полости рта маслами и мазями необходимо использовать ватные палочки.
- Жаропонижающие и обезболивающие лекарства
Поскольку заболевание протекает с повышением температуры и вызывает у малыша весьма болезненные ощущения, врач назначает соответствующие лекарственные средства. Например, при вирусном стоматите у детей могут применяться такие препараты, как нурофен и парацетамол.
От чего может быть стоматит
К воспалению слизистой может привести множество факторов: от банального механического повреждения до сбоев в организме, не относящихся к области работы стоматолога.
Приводят к возникновению стоматита следующие причины:
- пренебрежения рекомендациями по гигиене полости рта;
- ранение слизистой острыми краями зубов или пломб, протезами или другими предметами;
- болезни зубов — кариес, зубной камень и др.;
- аллергия — не только на пищу, но и на средства гигиены и даже на стоматологические материалы;
- различные заболевания — от вирусных до эндокринных, таких как сахарный диабет;
- некачественно выполненные протезы;
- протезы с истекшим сроком эксплуатации;
- нарушение обмена веществ или иммунитета;
- проблемы с микрофлорой в организме;
- прямое попадание на слизистую микроорганизмов-возбудителей;
- вредные привычки — курение, употребление крепкого алкоголя;
- реакция на некоторые медикаменты.
Слизистую оболочку повредить гораздо легче, чем кожу. Особенно во рту, где она всегда подвергается перепадам температуры, задевается зубами, протезами, брекетами и твердыми частицами пищи.
Причиной заболевания зубов в основном являются патогенные бактерии (к примеру, кариес вызывается стрептококком), которые наносят вред в том числе и деснам. А зубной камень — это затвердевший налет, в котором не только микробы, но и другие неблагоприятные компоненты. К тому же, если камень поддесневой, то слизистая страдает в первую очередь.
Аллергия во многих случаях обнаруживается внезапно. Пациент может не знать о ее наличии, так как спокойно употребляет любую пищу. Однако реакцию могут вызывать химические вещества в зубной пасте или ополаскивателе. Исследования показали негативное влияние на слизистую лаурилсульфата натрия, содержащегося в некоторых зубных пастах. Если проблема началась вскоре после восстановления или лечения зуба, то следует рассмотреть возможность ответа организма на материал пломбы или коронки.
Снижение иммунитета также может спровоцировать ухудшение состояния десен. А нарушение обмена веществ влияет не только на поступление микроэлементов в ткани организма (в том числе и в слизистую), но и на состав слюны, снижение защитных свойств которой делает полость рта уязвимой для бактерий. Приблизительно то же самое можно сказать о полезной микрофлоре: если она в порядке, то способствует подавлению работы вредоносных микроорганизмов, если она нарушена — микробы атакуют уязвимые места.
Причина стоматита у взрослых и детей может быть и явной — прямое попадание в рот большого количества патогенных бактерий. Попасть они могут с загрязненных поверхностей. Проще говоря, если ребенок постоянно тащит в рот разнообразные предметы — может возникнуть стоматит. Если взрослый пронес через года вредную привычку грызть ногти или ручки — это тоже может способствовать появлению воспаления.
Медикаменты могут по-разному воздействовать на организм, в частности влиять на те же иммунитет, микрофлору и на выработку слюны. Сухости во рту способствуют антигистаминные и гипотензивные препараты, антикоагулянты, нейролептики, спазмолитики и др. А низкий уровень выработки слюны провоцирует рост бактерий. Антибиотики и противоастматические средства могут привести к поражению полости рта грибком Candida. Вариантов может быть много, вплоть до влияния содержащегося в лекарстве сахара. Поэтому нередко стоматит появляется у взрослых в результате лечения совсем другой патологии.
Как снова не заболеть стоматитом
Чтобы не болеть стоматитом повторно, нужно придерживаться 3 правил:
- Соблюдать гигиену.
- Лечить зубы, проверять и вовремя менять ортопедические конструкции.
- Следить за общим состоянием здоровья.
Первое правило для предотвращения повторного заболевания стоматитом — соблюдение гигиены. Лучше всего после исчезновения симптомов болезни провести профессиональную чистку зубов у стоматолога-гигиениста. Специалист с помощью ультразвукового оборудования удалит зубной камень и застаревший налет, проконсультирует насчет дальнейшей тактики ухода за зубами в каждом конкретном случае. Процедуру профессионального очищения следует проводить 2 раза в год, чтобы убирать скопившиеся загрязнения, которые обычная чистка удалить не в силах. Особенно это касается пациентов с брекетами или протезами — наличие посторонних конструкций во рту требует регулярной профессиональной чистки.
Лечить зубы нужно, чтобы во рту не было гнилостных процессов, а в микрофлоре было как можно меньше патогенных бактерий. И если причиной стоматита или способствующими ему факторами были нарушения в работе организма, то нужно усиленно следить за своим здоровьем и поддерживать иммунитет.
Возбудители и причины грибкового стоматита (молочницы в рту)
Возбудителем заболевания является дрожжеподобная грибковая микрофлора рода Candida (отсюда и название – кандидозный стоматит), и в подавляющем числе случаев вида Candida albicans. Но в более редких случаях грибковый стоматит может быть вызван и другими видами грибковой микрофлоры, например, Candida tropicalis, krusei, parapsilosis, glabrata.
Грибки этого рода (имеют150 разновидностей, из которых около двадцати могут стать причиной кандидоза), почти всегда присутствующие на тканях полости рта, в обычном состоянии безвредны, но и не приносят пользу организму. Их размножение контролируется многими факторами: химическим балансом во рту, локальным и общим иммунитетом, конкурирующей бактериальной микрофлорой. При подавлении этих факторов равновесие нарушается и грибок начинается интенсивно размножаться. Собственно кандидозный стоматит вызывает не сам грибок, а выделяемые им ферменты, разрушающие компоненты и структуру эпителия слизистой оболочки.
Диагностика заболевания
Перед тем как начать лечение стоматита, необходимо проконсультироваться у стоматолога. Врач выслушает жалобы, проведет визуальный осмотр ротовой полости и кожных покровов, а также возьмет соскоб из пораженных участков. В некоторых случаях может потребоваться консультация терапевта, дерматолога, аллерголога и эндокринолога.
Помните, что своевременная диагностика — залог успешного лечения и легко протекания болезни. Также независимо от причин и формы заболевания, лечение у новорожденных должно проходить под присмотром врачей.
Профилактика
Для предотвращения проявления кандидозного стоматита необходимо придерживаться следующих правил:
- научиться чистить зубы так, чтобы не травмировать слизистую;
- использовать ополаскиватели для очищения ротовой полости;
- менять зубную щетку каждые 2 месяца и тщательно промывать после использования;
- если вы носите зубной протез, то его необходимо тщательно мыть с использованием специальных средств, а также соблюдать правила хранения;
- избавиться от вредных привычек;
- если вы принимаете антибиотики, то по назначению врача необходимо использовать противогрибковые препараты и пробиотики;
- мыть и обрабатывать кипятком принадлежности, с которыми контактируют маленькие дети;
- кормящим мамам рекомендуется следить за гигиеной груди;
- закаливание, физкультура на свежем воздухе;
- регулярно посещать стоматолога.
Что будет, если не лечить стоматит
Чтобы не возникал вопрос «Лечить или не лечить?», следует запомнить два факта о воспалительных процессах:
- Запущенное воспаление со временем переходит в хроническую стадию. Это значит, что проблемы со слизистой будут продолжаться в дальнейшем. Хроническое воспаление не только постоянно причиняет неудобство, но и способно трансформироваться в более серьезную проблему.
- Воспаление одного участка слизистой оболочки может переходить на другие. Таким образом, воспаление десен и внутренней поверхности губ может перейти на дыхательные пути и дальше.
Вот некоторые из возможных осложнений:
- хронический стоматит,
- болезни дыхательных органов (например, ларингит),
- пародонтит,
- расшатывание зубов (после пародонтита),
- рубцы на слизистой после заживления многочисленных язв,
- заболевания ЖКТ
- проблемы со зрением (при герпетической инфекции воспаление может подняться и туда).