Норма и патология
Процедура удаления зуба подразумевает нарушение целостности мягких тканей и слизистых, мышц и связок, которые окружают больной зуб и отвечают за надежное удержание корня в десне. Именно поэтому вполне логично, что после операции может начаться небольшое воспаление, характерное для периода заживления ранки.
Основными симптомами его являются: умеренная боль при разговоре и открывании рта, неприятные ощущения при попытках жевать даже мягкую пищу, дискомфорт в состоянии покоя и во время движения. Также может отмечаться кровотечение, которое, как правило, прекращается спустя несколько часов после манипуляций по извлечению зуба.
В месте разреза десны могут появляться резкие боли, которые отдают в голову и могут стать причиной начала мигрени. Также нормой считается небольшая отечность, покраснение или незначительное посинение мягкой ткани. Иногда человек сталкивается с повышением температуры тела, травмированная область может «гореть». Эти симптомы обычно проходят самостоятельно спустя несколько дней после вмешательства.
Возможные последствия
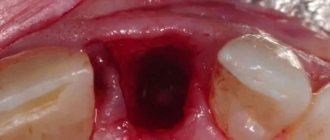
После удаления зуба появилась гематома на десне? Это распространенное последствие хирургического вмешательства. Скопление крови в мягких тканях происходит из-за нарушения целостности капилляров в ходе операции или при обезболивании челюсти. Врач не может определить, где у пациента проходят кровеносные сосуды, поэтому риск их повреждения нельзя исключить.
Небольшой синяк на десне представляет собой сгусток свернувшейся крови, который рассасывается в течение нескольких дней. При гематоме также возможны умеренная боль и отек слизистой оболочки ротовой полости.
Возможные осложнения
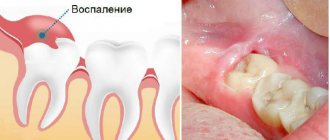
Если же в десне зарождаются серьезные воспалительные процессы, то после операции она может поменять свой цвет на ярко-красный, синий или черный. Если все это сопровождается болью, десна становится рыхлой на ощупь, появляются гнойные выделения, то следует незамедлительно обратиться в клинику для осмотра.
К числу наиболее распространенных осложнений принято относить появление кист. Они представляют из себя образования небольшого размера, внутри которых находится небольшое количество прозрачной жидкости. При своевременном обращении за помощью лечение может ограничиться лекарственной терапией.
К числу других распространенных патологических процессов, возникающих на фоне воспаления десны, относят альвеолит, периостит и флюс. Флюс появляется из-за попадания инфекции в ткани надкостницы. Альвеолит проявляется в виде покраснения и значительной отечности в области ранки. Пациент может жаловаться на острую боль, появление гноя, температуры и плохого самочувствия. Также патология часто сопровождается кровотечением, с которым не удается справиться подручными средствами.
Методы лечения
В зависимости от причины отека десны и сопутствующих патологических процессов врач может назначить консервативное лечение, либо прибегнуть к хирургическим манипуляциям или удалению зуба. Клиническая картина определяется по результатам осмотра и рентгенографии.
Консервативная терапия
При обращении в стоматологическую клинику специалист проводит ликвидацию причины отека десны и после этого приступает к устранению воспаления, симптомов и сопутствующих патологических процессов.
Пациенту могут быть назначена медикаментозная терапия, включающая прием:
- противовирусных;
- обезболивающих;
- антибиотиков;
- антигистаминных.
Обязательна местная терапия, оказывающая антисептическое действие. Стоматолог может рекомендовать использование специальных мазей или гелей, полоскание рта препаратами или отварами трав.
Хирургическое лечение
Помощь хирургической стоматологии оказывается необходимой при определенных показаниях. Необходимость хирургического вмешательства возникает при развитии гнойного процесса. Специалисту потребуется вскрыть десну, свищевой проход или корневой канал для выхода патологической жидкости. Далее пораженная полость очищается, обрабатывается антисептиком и начинает лечение основного заболевания. Отечность десны может быть признаком серьезной патологии, требующей удаления зуба. Необходимость экстракции или возможность сохранения зуба оценивается врачом.
Почернение десны
Изменение цвета десны не всегда говорит о начале воспалительных процессов. Если десна в месте разреза стала белесой, это считается одним из вариантов нормы. Так проявляет себя фибрин, который затягивает ранку и защищает ее от попадания внутрь бактерий.
Однако если ложе и рядом расположенные ткани приобрели темно-синий или черный окрас, это является поводом для беспокойства. Синюшность свидетельствует о переходе воспаления на третью стадию, что может привести к полной атрофии десенных тканей.
Чернеть десна начинает уже тогда, когда запущен необратимый процесс гниения. Обычно это сопровождается гнойными выделениями, сильным и очень неприятным запахом изо рта, сильной болью, с которой не удается справиться при помощи обычных обезболивающих препаратов.
Виды гингивита
Гингивиты различаются по характеру течения:
- Острый гингивит — заболевание, симптомы которого возникают внезапно и довольно быстро прогрессируют.
- Хронический гингивит — вялотекущий процесс, признаки которого нарастают постепенно.
- Обострившийся гингивит (рецидивирующая стадия хронического процесса) — нарастание симптоматики хронического заболевания.
- Гингивит в стадии ремиссии — момент полного купирования всех симптомов.
По форме бывает:
- катаральный гингивит, который проявляется отеком и покраснением;
- язвенный (язвенно-некротический) гингивит, при нем наблюдаются некротизированные (омертвевшие) участки десны;
- гипертрофический гингивит, при котором имеется значительное увеличение объема ткани десны и ее кровоточивость;
- атрофический гингивит, напротив, характеризуется уменьшением объема десневой ткани;
- десквамативный (географический) гингивит, который проявляется интенсивным покраснением и обильным слущиванием эпителия слизистой оболочки.
По распространению в полости рта гингивит также может быть локальным (поражает некоторые участки зубов) и генерализованным (процесс затрагивает десну всей челюсти или обеих челюстей). А по тяжести — легкий, средней тяжести и тяжелый гингивит.
Что можно предпринять
Первое, о чем следует помнить: при появлении самых первых симптомов зарождающегося воспалительного процесса в ротовой полости, важно как можно быстрее обратиться в медицинское учреждение. Самостоятельно выявить причину и стадию развития патологии практически невозможно, а лечение народными средствами может привести к более серьезным последствиям.
Воспаление на начальном этапе легко устраняется с помощью полоскания. Для этого могут быть назначены определенные лекарственные травы, например, чабрец, шалфей или кора дуба. Они идеально подходят для регулярного полоскания, уменьшают выраженность боли и отечности, обладают мощным антибактериальным действием.
Также врач может назначить прием анальгетиков, например, Доларена или Кетанова. К сожалению, при переходе воспалительного процесса в запущенную стадию, подобная терапия не принесет желаемого результата. В этом случае стоматолог может назначить промывание зараженной лунки и обработку ее лекарственными аппликациями. К числу общих рекомендаций относится профилактическое полоскание рта антисептиками в домашних условиях, например, раствором Хлоргексидина. Также лучше всего на время отказаться от употребления разжижающих кровь медикаментов, от курения и употребления любых алкогольных напитков.
предыдущий пост
Как сделать зубы белее?
следующая запись
Советы специалистов
Чтобы избежать осложнений после удаления зуба, необходимо соблюдать рекомендации стоматолога.
- В первую неделю после операции не ешьте твердую пищу и не пейте напитки через трубочку.
- Не принимайте горячую ванну, не посещайте баню и сауну до полного заживления раны.
- Используйте зубную щетку с мягкой щетиной, чтобы не травмировать ткани ротовой полости.
- При появлении боли и других неприятных симптомов обращайтесь к лечащему врачу.
Дифференциальная диагностика гингивита
Она основана на предъявляемых больным жалобах, визуальном осмотре пациента, результатах проведенных функциональных тестов и лабораторных исследованиях. Задача дифференциальной диагностики в том, чтобы отличить гингивит от других заболеваний пародонта, таких как пародонтит и пародонтоз.
Основной признак, отличающий гингивит от других заболеваний пародонта в том, что воспалительный процесс затрагивает лишь ткань десны, остальные структуры (мышечные связки, удерживающие зуб в челюсти и костная ткань) остаются без изменений.
Наряду с этим признаком, для гингивита не характерны пародонтальные карманы, обнажение шеек зубов, их подвижность. А на рентгенограмме нет признаков резорбции костной ткани.
Вовремя выявить гингивит, определить его форму и назначить правильное лечение – задача врача-пародонтолога. А вот не забывать о профилактике и регулярно посещать стоматологическую клинику – программа максимум для пациента. Только так можно избежать более серьезного заболевания пародонта – пародонтита.
Причины развития гингивита у детей
Обилие причин, вызывающих заболевание, можно разделить на две большие группы.
К общим причинам относятся:
- простудные заболевания, особенно, если они возникают часто;
- ангина и хронический гайморит;
- гормональные нарушения;
- заболевания ЖКТ.
Среди местных причин стоит выделить:
- некачественные пломбы, которые при разрушении травмируют мягкие ткани;
- кариес (инфекция из полости быстро попадает в десну);
- скученность зубов;
- нарушения при установке брекет-систем;
- плотно прилегающие губы, мешающие качественной чистке зубов.
Отдельно стоит отметить самую главную причину, поскольку все вышеизложенные являются лишь катализатором развития болезни. Итак, основное, из-за чего начинает развиваться гингивит, — это плохая гигиена полости рта, что может проявляться как в неправильной чистке зубов, так и в неправильно подобранных пасте и щётке.
Симптомы болезни
У гингивита довольно много характерных признаков, по которым можно догадаться о начале болезни:
- кровоточивость десен;
- болевые ощущение во время чистки;
- отечное состояние десен;
- сильное покраснение десен в случае острой фазы воспаления;
- когда болезнь переходит в хроническую стадию, десны могут приобрести синеватый оттенок.
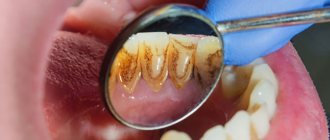
Часто невооруженным взглядом можно заметить большое количество скопившегося налета и зубного камня, также может быть немало пораженных кариесом зубов.
Кроме этого, гингивит вызвать могут болезни, никак не связанные с полостью рта:
- болезни сердца и сосудов;
- нарушения, затрагивающие желудочно-кишечный тракт;
- респираторные заболевания.
Вышеперечисленные факторы снижают иммунитет, вследствие чего десны теряют способность сопротивляться токсинам, образующимся в налете.
Как лучше лечить?
Как было сказано немного выше, гингивит возникает по причине скопившегося мягкого налета, поэтому первым делом от него надо избавиться. Ликвидировать налет можно с помощью ультразвука – это простая и абсолютно безболезненная процедура. С помощью специальной насадки зубной врач дотрагивается до зубных отложений, которые под действием ультразвука разрушаются. Кстати, ультразвук позволяет избавиться не только от мягкого налета, но и от отвердевших образований на зубах.
Необходимо уяснить, что эффективно убрать налет, особенно, если началось воспаление, можно только ультразвуком: полоскания различными средствами, применение специальных зубных паст и гелей с добавлением антибиотиков способны на некоторое время убрать симптомы гингивита, но ликвидировать его причину данные методы не в состоянии. Как только прекратить использование этих средств, кровоточивость вернется, а заболевание продолжит прогрессировать. Терапия, направленная на снижение воспалительного процесса, оправдана только после снятия отложений.
Противовоспалительная терапия, как правило, назначается следующего характера:
- Полоскания раствором Хлоргексидина. Максимальная длительность применения препарата — 10 дней. Полоскания следует проводить дважды в день не менее 30-40 секунд за одну процедуру. Раствор, имеющий горький вкус, что понравится не всем детям, не имеет противопоказаний по возрасту ребенка.
- Полоскания Мирамистином (назначается после достижения ребенком возраста 3 лет). Полоскать нужно трижды в день. Препарат уступает по своей эффективности Хлоргексидину и значительно выше его по цене.
- Полоскания настоями ромашки или шалфея (использовать кору дуба не рекомендуется).
Помимо полосканий, многие врачи назначают мази и гели. Считается, что гель является более эффективным по сравнению с мазью средством, поскольку, благодаря своей консистенции, обладает способностью длительное время удерживаться на деснах, что способствует лучшему впитыванию. Кроме того, лекарственные вещества, содержащиеся в средстве, намного лучше проникают в ткани именно из геля, нежели из мази.
Самые эффективные и зарекомендовавшие себя с положительной стороны гели следующие:
- Холисал – препарат, оказывающий одновременно два эффекта: обезболивающий и противовоспалительный. Его применяют при гингивите и начавшемся прорезывании зубов (препарат втирается непосредственно в место, где лезет зуб). Ограничения по возрасту отсутствуют. Гель можно применять максимум полторы недели дважды в сутки. После нанесения средства рекомендуется есть в течение двух, а лучше трех часов.
- Метрогил Дента. Применяется после 6 лет. Наносится прямо пальцем или ватным тампоном на десны возле всех зубов, смывать гель нет необходимости.
Многие родители часто решают лечить ребенка своими силами, не желая обращаться к стоматологу. Но нужно понимать, что использование противовоспалительных препаратов не будет иметь никакого результата, если не избавиться от отложений, поэтому выделить время на посещение зубного врача все же придется. Если же советом пренебречь, то:
- симптомы кровоточивости исчезнут, но после завершения курса терапии появятся вновь;
- гингивит может перейти в хроническую стадию, что вызовет пародонтит.
Помимо противовоспалительной терапии проводится санация полости рта и серебрение – метод, не требующий сверления, но зато обладающий массой недостатков.
Как избежать возникновения гингивита?
Предотвратить кровоточивость десен помогут следующие средства:
- Качественная гигиена ротовой полости. Родители должны с ранних лет привить ребенку навыки ухода за полостью рта. Далеко не все взрослые люди знают, что гигиенические мероприятия необходимо начинать раньше, чем начнет прорезываться первый зуб.
- Использование правильно подобранной пасты. Если у ребенка нет гингивита, то можно пользоваться любой пастой, разработанной для детей. Если ребенок недостаточно хорошо чистит зубы, можно приобрести пасту с аминофторидом.
- Придерживаться режима питания – не допускать перекусов, ограничить употребление быстрых углеводов (газированные напитки, сладости). Конечно, полностью лишать ребенка конфет не нужно, но давать их можно только сразу же после основного приема пищи, после чего следует почистить зубы.
Виды гематом
Гематому в стоматологии классифицируют в зависимости от локализации (подкожная гематома, обширная гематома), отношения кпросвету кровеносного сосуда (пульсирующая, не пульсирующая),состоянияизлившейся крови (свернувшаяся, инфицированная, нагноившаяся).
Подкожная гематома образуется в результате локальных кровоизлияний в подкожную клетчатку. Интенсивность оттенка гематомы зависит от глубины локализации кровоподтека и объема излившейся крови. По мере рассасывания и разрушения гемоглобина гематома меняет цвет на зеленоватый, желто-зеленый, желтый. Образование подкожной гематомы сопровождается болевыми ощущениями, возможно повышение температуры, припухлость тканей.
Обширная гематома возникает в результате разрыва крупных сосудов; гематома с признаками нагноения.
Причины и предрасполагающие факторы образования гематомы
- Нарушениепроницаемости сосудов
- Повышенная хрупкость сосудистой стенки
- Ухудшение свертываемости крови
- Снижение защитных сил организма вследствие истощения, хронического заболевания, старческого возраста
- Нарушения иммунной системы
- Повреждения, вызванные инструментами стоматолога
- Патологии прикуса
- Острые края зубов
- Мостовидные и съемные протезы
- Хирургическая операция
- Удаление зубов
- Повреждение сосуда при введении анестезии
- Гипертония
- Смещения сосудисто-нервного пучка нижней челюсти
- Бытовые травмы
- Резкое введение большого количества анестетика
Как избежать осложнений
Чтобы не пропустить кисту на ранних стадиях, проверяйтесь у стоматолога не реже, чем раз в полгода, особенно если у малыша наблюдается хронический пульпит или периодонтит. Возникновение кисты наиболее вероятно в возрасте с 6 до 12 лет, особенно во время образования первых моляров на нижней челюсти.
Приучайте ребенка к правильной и регулярной гигиене полости рта. Это позволит снизить вероятность воспалений и кариеса как в молочных, так и в постоянных зубах. Используйте для этого качественную детскую пасту для конкретного возраста. Асепта разработала пасты Baby, Kids и Teens, которые учитывают потребности зубов у деток разных возрастов. Для самых маленьких подойдут специализированные влажные салфетки «Асепта», выполненные в виде напальчников — протирайте десны после каждого кормления.
Необходимо своевременно пролечивать инфекции и кариес, чтобы они не привели в дальнейшем к образованию кисты.
Лечение кисты
Киста зуба лечится либо терапевтическими методами, либо при помощи хирургического вмешательства. Первые применяются в простых случаях.
Хирургия предполагает два варианта операций — цистотомия и цистэктомия. В обоих случаях применяется местная анестезия. При цистомии убирают только переднюю стенку кисты. Это менее травматичный вариант, так как позволяет сохранить зачатки постоянных зубов при операции на молочных.
Цистэктомия проводится, если размер кисты не превышает 1,5 см. Такая операция более тяжелая, зато послеоперационное восстановление проходит значительно быстрее.
Какой бы маленькой и несерьезной вам бы ни казалась припухлость, обратитесь к стоматологу. Это позволит избежать осложнений. А проблема устранится проще и за короткое время. Помните, что никакие ополаскиватели, настои и прочие народные средства не могут гарантировать выздоровление.
Патогенез
Возникновение гематомы в стоматологии, как правило, вызвано механическим травмированием полости рта-неудачная операция, удаление зубов, укол анестезии. Возможны бытовые травмы, особенно подвержены этому заболеванию люди с плохой свертываемостью крови, пожилые люди.
Стадии развития гемотомы
- Красная гематома-кровоизлияние в окружающие ткани эритроцитов. Разрыв сосудов, тромбоз.
- Синяя гематома (2–3 день)-венозный застой, изменение форменных элементов.
- Зеленая гематома (4 -5 день)-образование и выделение гемасидерина.
- Желтая гематома (6 -7 день)-рекомендована рассасывающая терапия.
- При течении процесса более месяца возможно развитие язв, эрозии.
Симптоматика
- Нарастающая температура тела
- Болевые ощущения при пальпации
- Самопроизвольные пульсирующие болевые ощущения
- Уплотнение тканей
- Припухлость тканей
- Изменение цвета поврежденной кожи
- Отек слизистой оболочки
Что можно сделать в качестве экстренной помощи
Выше уже упоминалось, что самой частой причиной симптома в детском возрасте является процесс прорезывания или смены зубов. Помочь малышу легче перенести этот непростой и болезненный период помогут специальные мази и гели с анестезирующим эффектом: «Калгель» или, например, «Холисал». Как правило, медицинского вмешательства подобная проблема не требует – процесс «пробивания» зуба наружу обычно занимает несколько дней. Чтобы ускорить данный процесс, можно прибегнуть к помощи специальных детских прорезывателей для зубов. Синие пятнышки постепенно рассосутся самостоятельно.
Если причиной синевы стал проростающий зуб, то симптомы могут рассосаться самостоятельно
Что касается других причин появления гематомы, в том числе и у взрослых, то тут без помощи врача не обойтись. Во время визуального осмотра и изучения клинической картины в целом специалист установит, является ли симптом следствием заболевания тканей полости рта, патологии организма или неправильно зафиксированной коронки. Только после этого врач сможет приступить к лечению. Если проблема в гингивите или стоматите, то пациенту будет назначен курс соответствующих противовоспалительных и антибактериальных препаратов – как для приема внутрь, так и для наружной обработки пораженных участков.
Если же проблема стала следствием неправильно установленной коронки или протеза, придется полностью снимать ортопедическое устройство и проходить противовоспалительную терапию. Протезный аппарат отправляется на коррекцию или вовсе заменяется новой конструкцией, что, безусловно, является лучшим вариантом. Когда синяк становится результатом ошибок, допущенных врачом во время пломбирования, накладывают временную пломбу и также назначают курс противовоспалительных средств.
Шишка на десне: что это такое и о каких болезнях может свидетельствовать?
Бережно относясь к собственному здоровью, следует помнить, что не только проблемы с зубами таят в себе потенциальную угрозу: проблемы с деснами также могут сигнализировать о наличии серьезных сбоях в организме. Данную статью мы посвятим достаточно актуальному вопросу – что делать, если на десне появилась шишка (шарик)? Постараемся досконально изучить вопрос, а также понять, о каких именно заболеваниях может сигнализировать данный симптом.
Что такое шишка на десне?
Речь в данном случае идет об уплотнении мягкой ткани десны: визуально это проявляется в виде образования шарика или шишки – проблема диагностируется при помощи визуального осмотра, не говоря уже о том, что пораженная область может болеть и вызывать дискомфорт.
Любое изменение цвета десенной ткани – это всегда повод обратиться к стоматологу. Если же имеет место шишка (шарик), отправиться к врачу следует незамедлительно.
Причин возникновения такой шишки множество – тактика лечения зависит от правильной постановки диагноза, что под силу специалистам Стоматологии Доктора Ефремова. Но если говорить в целом, природы заболевания две – инфекционная и неинфекционная. Рассмотрим оба фактора по отдельности.
Инфекционные причины образования шишки на десне в Кирове
Инфекция всегда связана с деятельностью болезнетворных бактерий, которые могут поразить абсолютно любую ткань человеческого организма. Десны не являются исключением: в данном случае уплотнение связано с инфекционным воспалением, произойти которое может по нескольким причинам:
- Флюс или периостит. Это явление можно считать осложнением таких заболеваний, как кариес, пульпит или пародонтит. Инфекция вполне может поражать не только зубы, но и соседствующие покровы, то есть, десны. Результат – образование шишки (или шарика), что заметно даже невооруженным глазом;
- Кисла или гранулема, что можно отнести к классу осложнений периодонтита. Верхушка корня – это именно та область, где ввиду различных осложнений нередко случается абсцесс – гной может проникнуть в область надкостницы, а затем и под слизистую оболочку. Коварство этого явления заключается в том, что ткани данной области достаточно эластичны, поэтому первое время человек может не замечать негативных симптомов и не испытывать дискомфорта. Только затем, когда проблема принимает серьезные масштабы, появляется шарик – это самый что ни есть настоящий свищ, который требует незамедлительного обращения к опытному стоматологу;
Пародонтит и гингивит. Когда воспалительные процессы образуются в пародонте, практически в 100% случаев наблюдается образование различных уплотнений. В случае с гингивитом шарик приобретает красный оттенок, а пародонтит сопровождается наличием шишки серого оттенка. Если не обратиться за качественным или эффективным лечением, болезнь трансформируется в флюс, который становится еще более заметным и потенциально опасным для общего состояния организма.
Именно так выглядят наиболее распространенные случаи инфекционной природы образования шишки на десне в Кирове. Далее мы рассмотрим неинфекционную причину проявления данной проблемы.
Неинфекционные причины образования шишки на десне
Наиболее часто встречающихся варианта также три – их мы вновь рассмотрим индивидуально:
- Эпулис – нарост небольшого размера. Визуально эпулис напоминает опухоль, диагностируемую при гингивите, однако, рентген и/или гистологическое исследование помогут понять истинную причину заболевания. Это может быть аномалии прикуса, последствия травм, гормональные нарушения и даже результат непрофессионально проведенного протезирования зубов;
- Экостоз – костный нарост, возникающий по причине челюстных аномалий. Чаще всего подобное наблюдается из-за генетической предрасположенности, однако, фактор травм также исключать не следует. Дело в том, что костная ткань может выйти за привычные пределы, результатом чего становится заметная шишка. Как правило, воспалительных процессов в данном случае не наблюдаются, однако, они вполне могут появиться во время механического повреждения наростов;
- Гематома – кровяной сгусток в области десны, что является прямым следствием полученной травмы. Хотя, время от времени встречаются случаи, когда гематома образуется без внешнего воздействия – это тоже повод обратиться к стоматологу, чтобы решить проблему и исключить развитие осложнений.
Итак, мы рассмотрели три самые распространенные причины неинфекционного происхождения шишки на десне в Кирове. Далее узнаем, в каких случаях возникают болезненные ощущения при наличии такого шарика, а также какие методики решения проблемы существует сегодня.
Если шишка болит?
Если вы неожиданно обнаружили шишку на десне, однако, какие-либо болевые симптомы отсутствуют, это вовсе не значит, что следует отказаться от профессиональной диагностики и лечения. Да, вполне вероятно, что все само пройдет, однако, в большинстве случаев это не так – имеется риск утери зуба!
Если же шишка начала болеть, следует незамедлительно посетить стоматолога, однако, даже в этом случае сохранить зуб удается далеко не всегда.
Что же касается самой острой боли при наличии шарика (шишки) на зубе в Кирове, это может сигнализировать о периостите. Если уплотнение беспокоит лишь при надавливании, приеме теплой или холодной пищи, с большой долей вероятности можно диагностировать гингивит или пародонтит. В свою очередь, эпулис и экостоз могут и вовсе оставаться незамеченными, однако, незначительное чувство дискомфорта все же может быть.
Неправильная установка коронки
Отдельно хотелось бы уделить внимание такой причине образования шишки, как неправильная установка коронки (данный фактор мы уже называли выше). Здесь следует выделить два возможных фактора:
- Неправильное или некачественное лечение каналов зуба перед протезированием, что может привести к периодонтиту (о сложности процедуры депульпирования зуба мы неоднократно говорили);
- Неправильно произведенные замеры или некачественный протез/коронка. Такое тоже очень часто встречается, так как искусственный элемент может травмировать слизистую оболочку десны, вызывая раздражение и появление уплотнений.
Лечение зависит от причины: в первом случае это перелечивание каналов зуба в Кирове, во втором – перепротезирование (если, конечно, оно возможно).
Лечение шишки на десне в Кирове
И, наконец, несколько слов о том, как осуществляется устранение шарика и лечение шишки на десне. Порядок целиком и полностью зависит от природы заболевания. Например, инфекционные патологии лечатся путем выявления и ликвидации первопричины – это производится как путем механических манипуляций, так и при помощи лекарственных средств. Если имеет место воспаление пародонта, вполне могут помочь такие меры, как санация и чистка полости рта, кюретаж, физиотерапия и т.д. Что же касается неинфекционных проявлений, здесь вопрос решается в индивидуальном порядке: иногда болезнь просто наблюдают без каких-либо активных действий, а в некоторых случаях требуется хирургическое вмешательство.
Приглашаем в Стоматологию Доктора Ефремова: запишитесь на консультацию и получите ответы на все интересующие вас вопросы! Информация по телефону: 8 (8332) 255-717. Будьте здоровы и берегите красоту вашей улыбки!