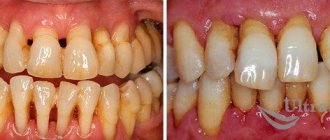
Генерализованный пародонтит: симптомы и лечение
Пародонтит — сильно распространенная патология парадонтальных тканей (мягкотканных структур вокруг зубной единицы). Если патологический процесс запустить и оставить без лечения, то можно потерять все зубные единицы.
Пародонтальные карманы — наилучшее местоположение для возникновения и развития инфекционного процесса, что сказывается на здоровом состоянии организма не лучшим образом. Красивая и здоровая улыбка придает уверенность в себе и позволяет чувствовать себя органичным. При повреждении тканей пародонта возникает покраснение и опухание десны. Заболевание влияет на общее здоровье организма и самочувствие человека. Если Вас что-то беспокоит в полости рта, то стоит незамедлительно обратиться к специалисту. Стоматологи-терапевты филиалов семейной клиники West Dental в Янино-1 и во Всеволожске помогут с выяснением истоков беспокойства и их лечением.
Научно определено, что на возникновение пародонтита влияют: мягкий налет и твердые отложения; пломбировочный материал или ортопедическая конструкция, зафиксированные с нарушением протоколов лечения.
Пародонтит: этиология, диагностика, лечение
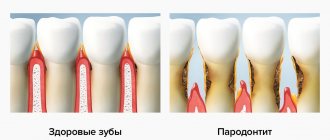
Пародонтит – это воспалительный процесс пародонта. Пародонт в свою очередь это комплекс тканей (десна, периодонт, цемент зуба, надкостницу и альвеолярные отростки) который удерживают зуб в альвеоле.
Основными симптомами воспалительного процесса являются:
- кровоточивость десен при чистке зубов;
- неприятный запах изо рта;
- зубы покрыты темным налетом;
- припухают десны;
- оголились шейки зубов;
- появилась подвижность зубов.
Существуют местные и общие причины возникновения пародонтита.
Местные:
Зубная бляшка, зубной налет и зубной камень.
Бактериальный налет представляет собой липкую, бесцветную пленку и постоянно образующуюся на зубах. Если налет не удалять, он отвердеет и образует грубый пористый нарост, который называется камнем. Бактерии, находящиеся в зубном камне, продуцируют токсины (яды), которые раздражают десну, вызывая ее покраснение, чувствительность, отек и кровоточивость.
При прогрессировании заболевания токсины могут привести к разрушению пародонта, образованию карманов, которые заполняются налетом.
Поддерживающая зубы кость подвергается постоянному разрушению. Постоянное удаление налета с помощью чистки зубов, использования зубной нити и профессионального ухода может минимизировать риск появления заболевания десен. Однако, если не проводить никакого лечения, пораженные зубы могут приобрести подвижность и, в конечном итоге, выпасть.
Состав и свойства слюны.
Особое значение в роли обмена веществ и образования патологий пародонта отводится слюне и ее составу. Ведь именно она является источником ферментов первично расщепляющих пищу, источником микроэлементов, а значит, в немалой степени ее свойства способны влиять на образование зубных отложений, и его состав.
Перегрузка пародонта.
При перегрузке пародонта (ранней потери зубов, аномалиях прикуса) возникает изменение трофики — питания тканей, что неизбежно приводит к их изменению.
Недогрузка пародонта.
Отсутствие нагрузки на пародонт, при жевании, провоцирует начало атрофического процесса в его тканях.
Общие:
- Дефицит витаминов С, В1, А, Е. Особо выделяют витамин С. Так как его недостаток существенно сказывается на состоянии коллагеновых волокон, которые в свою очередь являются частью тканей пародонта.
- Эндокринные нарушения особенно нарушение функции половых, паращитовидных, и щитовидной железы. Также отмечается склонность к пародонтиту у лиц страдающих диабетом.
- Болезни ЖКТязвенная болезнь желудка и двенадцатиперстной кишки, способствует накоплению гистамина в сыворотке крови, действие которого на сосуды нередко приводит к изменениям в пародонте.
- Патологии крови анемия, лейкемия, нарушение свертываемой и фибринолитической систем, нейтропения, приводят к дистрофическим изменениям в пародонте, гиперплазии десневого края, резорбции и остеопорозу костной ткани.
- Психосоматические факторы Прием лекарственных седативных препаратов, нейролептиков, транквилизаторов, приводящих к ксеротомии; гиперкинезия (бруксизм) жевательных мышц при стрессе, нередко становится фактором способствующим развитию пародонтита.
МЕСТНОЕ ЛЕЧЕНИЕ
- Устранение факторов, травмирующих пародонт (десну);
- Медикаментозная противовоспалительная терапия;
- Хирургические операции на пародонте;
- Ортодонтическое лечение (при необходимости);
- Рациональное протезирование и шинирование.
ОБЩЕЕ ЛЕЧЕНИЕ
- Терапия сопутствующих заболеваний, ухудшающих состояние десен.
- Общеукрепляющие мероприятия, улучшающие иммунитет, регенерацию, обмен веществ.
- Рациональное питание.
Классификация
По числу единиц, затягивающихся патологией:
- Катаральный (локализованный) – в зоне поражения 1-3 единицы;
- Генерализованный – поражен весь зубной ряд.
По степени тяжести генерализованный пародонтит (по мкб код K05):
- Генерализованный пародонтит легкой степени (по мкб 10 код К05.3). Такой клинический диагноз ставится при глубине карманов в десневой ткани менее 3,5 мм, а кость резорбируется менее 1/3 корня.
- Средней степени. Поддесневые углубления 3,5-5 мм, а кость склерозируется на 50% корневой длины.
- Тяжелой степени. Данная стадия обозначается глубиной пародонтальных изменений свыше 5 мм и резорбции больше 1/2 корня.
По патогенезу дифференциальная диагностика:
- острое-более одного ежегодного обострения;
- хронический генерализованный пародонтит (по мкб К05) — не утихающий патологический процесс;
- обострение хронического пародонтита – болезненные ощущения, дискомфорт, активизация воспалительного процесса.
Содержание
Предисловие
| 4 | ||
| Список сокращений | 9 | |
| Глава 1 . | Этиология и патогенез агрессивных форм поражения пародонта | 10 |
| 1.1. Значение микробного фактора и иммунных механизмов | 11 | |
| 1.2. Роль полиморфно-ядерных лейкоцитов в патогенезе агрессивных форм пародонтита | 17 | |
| 1.3. Роль анатомо-топографических особенностей зубочелюстной системы в этиологии и патогенезе быстро прогрессирующего пародонтита | 21 | |
| Глава 2 . | Классификация агрессивных форм воспалительных заболеваний пародонта | 27 |
| Глава 3 . | Клинические проявления агрессивных форм пародонтита | 34 |
| Глава 4 . | Обследование пациентов с агрессивными формами пародонтита | |
| 4.1. Клинические методы обследования | 38 | |
| 4.2. Функциональные и лабораторные методы обследования | 47 | |
| Глава 5 . | Лечение агрессивных форм пародонтита | 51 |
| Заключение | 77 | |
| Иллюстрации | 83 | |
| Литература | 112 | |
Симптомы
Первоначальными симптомами воспалительного процесса в тканях пародонта являются следующие признаки:
- отек десневой ткани;
- сильная кровоточивость во время и после чистки;
- пульсирующие сильные болевые ощущения.
По мере распространения патологии происходит усиление симптоматики:
- увеличенные и болезненные лимфоузлы;
- неприятный запах из полости рта;
- подвижность зубных единиц;
- усиление чувствительности эмали зубов;
- болезненность при накусывании и пережевывании пищи;
- ухудшение общего состояния организма;
- гнойные выделения из пародонтальных карманов.
Для хронического генерализованного пародонтита (вне обострения) характерны:
- красноватый цвет десневой ткани;
- обнажение корней зубов;
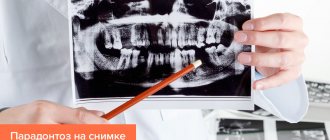
- на Rg-снимке визуально определяется резорбция кости.
Заболевания пародонта и меры их профилактики
Заболевания пародонта, так же как и кариес зубов, получили очень широкое распространение. По данным ВОЗ, около 95% взрослого населения планеты и 80% детей имеют те или иные признаки заболевания пародонта.
Что же такое пародонт? Пародонт — это комплекс тканей, которые окружают зуб и обеспечивают его фиксацию в челюстных костях. В этот комплекс включают десну, периодонтальную связку, соединяющую корень зуба с костной лункой, костную ткань альвеолярных отростков и цемент корня зуба. При различных заболеваниях пародонта в патологический процесс может вовлекаться какая-либо часть пародонтального комплекса либо весь пародонт в целом. Характер патологического процесса также бывает различным: дистрофический, воспалительный или опухолевый.
Среди всех заболеваний пародонта 90-95% приходится на воспалительные, такие как гингивит и пародонтит. Поэтому именно на них мы остановимся наиболее подробно.
Гингивит — это воспалительный процесс в тканях десневого края, при котором поражаются только поверхностные ткани десны.
Пародонтит — это воспалительный процесс, в который вовлекаются все структуры пародонта. Он характеризуется разрушением зубодесневого соединения и прогрессирующей деструкцией альвеолярных отростков челюстных костей.
Фактически гингивит и пародонтит — это две взаимосвязанные формы заболевания, поскольку воспалительный процесс возникает сначала в тканях десны, и постепенно в него вовлекаются подлежащие структуры пародонта: зубодесневая связка и альвеолярная кость.
В настоящее время установлены основные местные патогенетические факторы, лежащие в основе воспалительных заболеваний пародонта. Это скопление зубного налета (микробный фактор), нарушение строения преддверия полости рта, зубочелюстные аномалии и супраконтакты.
Воспалительный процесс в тканях десны изначально возникает из-за массивных микробных скоплений и выделяемых ими ферментов и токсинов. Пока воспаление ограничивается только десной, а подлежащие ткани не затронуты, мы имеем дело с гингивитом, который протекает с периодами обострения и ремиссии, с различной степенью активности у разных пациентов.
| Рисунок 1. Хронический гингивит. |
Различие в характере течения гингивита определяется состоянием защитных механизмов общего характера у пациентов. Именно поэтому, при абсолютном признании микробного фактора в качестве причинного, никогда не подвергалась сомнению «заинтересованность» всего организма в развитии и течении этого, казалось бы, сугубо местного процесса.
Какие жалобы предъявляют пациенты при гингивите?
Чаще всего это жалобы на кровоточивость десен.
Кровоточивость десен во время чистки зубов отмечают практически все пациенты с гингивитом. Могут быть жалобы также на боль и кровоточивость десен во время приема пищи. Общее состояние за редким исключением не нарушено.
При осмотре пациентов, как правило, определяется большое количество мягкого зубного налета, особенно в области шеек зубов. Десневой край обычно гиперемирован, отечен, десна легко кровоточит при зондировании.
Поскольку при гингивите воспалены только поверхностные, хорошо доступные для обзора и направленных лечебных вмешательств ткани, лечение этого заболевания очень эффективно.
Основным методом лечения и профилактики гингивита является удаление микробных скоплений, то есть гигиенические мероприятия.
Гигиенические средства — пасты и зубные щетки — основное оружие против воспалительных заболеваний пародонта. Более того, они одинаково эффективно действуют как против воспаления в пародонте, так и против кариеса, так как микробный фактор и в том и в другом случае является основным.
Однако, несмотря на наличие столь действенного и доступного профилактического и лечебного средства, проблема воспалительных заболеваний пародонта остается очень актуальной. Уже в детском возрасте в 30-80% случаев диагностируется начальная стадия заболевания в виде поверхностного воспаления — гингивита, для течения которого характерно чередование периодов интенсивной воспалительной реакции и относительно благополучного состояния пародонта. С возрастом интенсивность и распространенность воспалительной реакции в пародонте нарастает: у подростков с гингивитом в 2-6% случаев отмечаются деструктивные изменения в пародонте. Позже частота поверхностных воспалительных изменений, проявляющихся в виде гингивита, уменьшается, и значительно увеличивается распространенность более глубоких деструктивных явлений в пародонте различных степеней тяжести.
| Рисунок 2. Хронический пародонтит. |
Проблема адекватного гигиенического ухода за полостью рта, привития необходимых гигиенических навыков детям крайне сложна. На сегодняшний день на отечественном рынке представлены гигиенические средства (пасты и щетки) довольно высокого качества. Вопрос в другом: чтобы добиться необходимой очистки зубов и десен, необходимо не менее 20 раз провести щеткой по одной поверхности зуба, общее время чистки зубов — с наружной и внутренней сторон — должно составлять не менее трех минут, иначе микробная бляшка сохраняется. Кроме того нужно обязательно обрабатывать межзубные промежутки с помощью флоссов (зубных нитей). К этому необходимо приучать детей с самого раннего возраста, чтобы сформировать у них потребность в такой чистке зубов не менее двух раз в день.
Пока ребенок не будет устойчиво мотивирован к такого рода уходу, трудно ожидать ощутимых результатов в отношении состояния десен и зубов. Следует помнить, что качество очистки зубов в большей степени зависит от индивидуальных мануальных навыков. Многие дети при всем желании просто не могут хорошо вычистить зубы, даже если очень стараются. Сказанное впрямую относится к детям с нарушениями общего развития.
Какой же из этой ситуации может быть выход? Врач должен регулярно проводить соответствующую обработку или назначать препараты, эффективно подавляющие активность микроорганизмов и замедляющие формирование микробных скоплений. В этих целях на сегодня наиболее эффективен препарат хлоргексидина биглюконат, резко ингибирующий жизнедеятельность всех микробных скоплений, которые вызывают повреждение тканей пародонта и твердых тканей зуба. Кроме того, он активно подавляет вирусы герпеса, грибов, оказывает слабый обезболивающий эффект. Недостаток этого средства — устойчивый горький вкус, что ограничивает применение данного препарата, особенно у детей. Недавно появившийся на нашем рынке препарат корсодил лишен указанного недостатка. В силу этого он получил широкое распространение во многих странах мира. Окрашивание поверхностей языка и пломб — свойство хлоргексидина — явление временное, которое достаточно быстро проходит. Зато эффект от применения хлоргексидина и в качестве лечебного, и в качестве профилактического средства очень высок и стабилен. Пациенты применяют препарат самостоятельно, курс лечения составляет 5-7 дней.
Как только воспаление преодолевает основной барьер — зубодесенное соединение, — оно устремляется в подлежащие ткани — на периодонт и альвеолярную кость. Являясь логическим продолжением гингивита, эта форма обретает абсолютно новые черты. Во-первых, формируется пародонтальный карман, в котором микробные скопления оказываются надежно скрыты и не удаляются во время чистки зубов. Во-вторых, в глубине пародонтальных карманов активно размножаются наиболее агрессивные микробные виды — анаэробы, спирохеты, повреждающий потенциал которых чрезвычайно высок. В-третьих, из карманов и сами микроорганизмы, и их ферменты и токсины с легкостью проникают в подлежащие структуры, растворяя их. Как следствие, снижается устойчивость зубов, они становятся подвижными, а механическая нагрузка на зубы при жевании оказывается травматичной. Вследствие этой травмы разрушение опорного аппарата зуба идет особенно быстро, что, в свою очередь, еще больше способствует распространению микробных скоплений. Формируется пародонтит.
| Рисунок 3. Быстропрогрессирующий пародонтит. |
Жалобы, которые обычно предъявляют пациенты, — подвижность зубов, кровоточивость десен, неприятный запах изо рта, веерообразное расхождение верхних фронтальных зубов, оголение шеек зубов.
При осмотре отмечается гиперемия десневого края, часто с цианотичным оттенком, десна неплотно прилегает к шейке зубов.
При зондировании определяются пародонтальные карманы различной глубины, в зависимости от степени тяжести процесса. Имеются над-и поддесневые зубные отложения. При выраженном процессе могут иметь место гнойные выделения из пародонтальных карманов и значительная подвижность зубов. Рентгенологически при пародонтите отмечается снижение высоты альвеолярного отростка за счет резорбции костной ткани межальвеолярных перегородок.
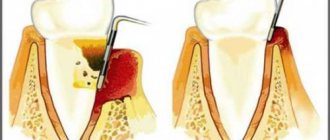
Лечение пародонтита направлено в первую очередь на удаление микробных скоплений, зубного камня и грануляций из пародонтальных карманов. При значительной глубине пародонтальных карманов их тщательная обработка возможна только хирургическим путем. А после проведения операции основная задача — не допустить вновь активного проникновения микробных масс вглубь. Этого добиться уже сложнее, но опять-таки главным методом профилактики в этом случае является качественная контролируемая гигиена полости рта, назначение эффективных антимикробных полосканий, среди которых корсодил сегодня признан наиболее эффективным.
Есть ряд форм воспалительных заболеваний пародонта, отличающихся повышенной агрессивностью. Основное их отличие — в присутствии специфических микроорганизмов и их сочетаний.
Препубертатный пародонтит. Процесс возникает в детском возрасте, в него вовлекаются зубы постоянного и даже молочного прикуса. Раннее развитие и агрессивное течение обусловлено тем, что у таких пациентов имеются дефекты общей защиты — моноцитов и полиморфноядерных лейкоцитов. В таких случаях тактика специалистов сводится к более тщательному антимикробному контролю. Но результат может быть обеспечен только усилиями специалистов общего профиля — в случае, если удается устранить дефекты клеток крови с помощью направленного медикаментозного воздействия.
Очаговый ювенильный пародонтит. При этой форме парадонтита происходит избирательное поражение опорного аппарата первых постоянных зубов. Заболевание вызывается видом Actinobacillus Actinomycetes comitans. В большинстве случаев возникает у детей, родители которых являются носителями микроорганизма. Процесс протекает при минимальной воспалительной реакции. Быстрое его распространение обусловлено тем, что данный вид микроорганизмов обладает способностью подавлять хемотаксис лейкоцитов, а антитела в таких условиях не успевают образовываться. Поэтому последующие постоянные зубы повреждаются редко, так как позднее успевают сформироваться и проявить свое защитное действие специфические антитела. Лечение включает активную антибиотикотерапию — на протяжении не менее 3 недель — в сочетании с местными вмешательствами. Длительность и необходимость общей антибиотикотерапии обусловлены тем, что микроорганизмы не только населяют зубодесневую бороздку, а в последующем — пародонтальный карман, но еще и проникают вглубь тканей и костных структур, где достаточно стойко сохраняются.
Быстропрогрессирующий пародонтит, а также пародонтит, устойчивый к лечебным вмешательствам, — вызывается специфической микрофлорой: Porphyromonas gingivalis (ранее — бактериоиды) Actinobacillus Actinomycetes comitans и Prevotella intermedia. Причем обычно имеет место именно их сочетание. В этом случае указанные микроорганизмы проявляют резко положительное синергическое взаимовлияние, и микробный состав не только обусловливает резкое деструктивное влияние на ткани, но и подавляет эффект защитных клеток. Кроме того, характерна инвазия этих микроорганизмов вглубь тканей.
| Рисунок 4. Пародонтоз. |
Врачебная тактика состоит в тщательной механической обработке пародонтальных карманов и интенсивной антимикробной терапии. Эффективно местное применение метронидазола или тетрациклина внутрь. Лоскутные операции целесообразно проводить не ранее чем через 3-4 недели после начала антимикробной терапии, иначе — при сохранении жизнеспособности перечисленных микроорганизмов — хирургическое лечение окажется неэффективным. Хороший эффект после хирургического лечения оказывает корсодил. Учитывая относительную местную ареактивность, самым надежным критерием эффективности лечения является микробиологический анализ содержимого пародонтальных карманов и тканевых биоптатов. Из этого следует, что в ряде случаев лечение таких пациентов целесообразно проводить только в специализированных учреждениях, имеющих необходимую базу. И конечно же, никакое лечение не может оказаться результативным, тем более когда речь идет об отдаленном прогнозе, если отсутствует надлежащий уход за полостью рта.
Одно из заболеваний, в основе которых лежит дистрофический процесс, — пародонтоз. Пародонтоз представляет собой атрофически-дистрофический процесс в тканях пародонта. Это заболевание имеет довольно скудную симптоматику. Что же приводит пациентов к врачу?
В основном это косметический дефект, выражающийся в том, что происходит обнажение корней зубов и увеличение их клинической коронки. Пациенты жалуются на то, что «десна оседает, а зубы становятся длинными», особенно это беспокоит их во фронтальном отделе. В ряде случаев больных беспокоит зуд в деснах, а также болевые ощущения со стороны обнаженных шеек зубов.
При осмотре чаще всего наблюдается равномерность атрофических проявлений в области всех зубов и вовлечение в процесс непосредственно зубных тканей — это выражается в наличии так называемых клиновидных дефектов. Данная патология отличается медленным течением и относительной асимптоматичностью.
Причина этой патологии неясна, ее рассматривают либо как преждевременное развитие инволюционных процессов, либо как проявление общих нарушений в пародонте, то есть синдрома или симптома общих нарушений. Однако очень конкретная и четко выраженная клиника позволяет выделять данную форму заболевания.
Адекватного лечения пародонтоза не существует, поскольку не установлена причина заболевания. Врач проводит только симптоматическое лечение — устраняет повышенную чувствительность зубов, назначает массаж или аутомассаж десен с целью коррекции трофических нарушений, а также проводит пломбирование клиновидных дефектов. Стремясь пойти навстречу пожеланиям пациентов, некоторые хирурги проводят вестибулопластические операции. Однако этого делать не следует, поскольку эффект от таких вмешательств оказывается очень кратковременным.
Что на самом деле эффективно, так это применение средств, устраняющих болевую чувствительность обнаженных щеек зубов. Для этого используют фтор-лак, флюогель, порошок питьевой соды. В настоящее время на рынке появилась паста сенсодин, которая успешно снимает повышенную чувствительность зубов, и пациент может использовать ее самостоятельно. Врач должен предупредить пациентов с таким заболеванием о том, что им нельзя пользоваться жесткой щеткой и проводить горизонтальные движения, чтобы не усиливать глубину клиновидных дефектов.
Опухолевые и опухолеподобные поражения также относятся к числу заболеваний, которые трудно прогнозировать, так как они развиваются только у лиц, имеющих склонность к данному процессу. А толчком к началу развития процесса могут быть гормональные сдвиги, в частности накопление соматотропного гормона в периоды полового созревания или беременности, наличие хронического травматического фактора, предшествующее воспаление. Однако все это лишь дополнительные факторы риска, провоцирующие развитие подобных поражений у лиц, предрасположенных к данному процессу.
Меры лечения и профилактики состоят в устранении травмы, воспаления и, при необходимости, в хирургическом удалении разросшихся тканей (при фиброматозе десен, гипертрофическом гингивите, эпулисе, межкорневой гранулеме). В настоящее время появился еще один достаточно серьезный фактор, провоцирующий развитие подобного рода патологии: использование молодыми людьми анаболиков при занятиях культуризмом и профессиональными силовыми видами спорта. Возможности врача здесь скромны: разъяснение и совет.
Что реально приводит в таких случаях к положительному результату? Максимально тщательная гигиена полости рта, использование самими пациентами эффективных антисептических и антибактериальных полосканий после активного лечебного курса.
Хронический генерализованный пародонтит
Хронический генерализованный пародонтит (по мкб 10-К05) затрагивает мягкотканные и костные структуры всех или большего числа зубных единиц. Частота встречаемости в 5 раз больше, чем кариозное поражение и его возможные осложнения. Также, генерализованный процесс с большой вероятностью может привести к полной адентии (отсутствие зубов). Долговременное расположение инфекционного процесса в тканях пародонта, без должного лечения, отрицательно сказывается на иммунной защите организма и может способствовать развитию ревматоидного артрита, заболеваний сердца и др. У генерализованного пародонтита различная этиология.
Диагностика
Для определения заболевания и тяжести его течения применяют различные диагностические методы. При генерализованном пародонтите дифференциальная диагностика включает обширный консультационной осмотр для составления анамнеза заболевания (плана формирования):
- сбор жалоб (подвижность единиц, неприятные ощущения при жевании, периодические острые боли в прикреплённой десне);
- визуальный и инструментальный осмотр (зубодесневых карманы, рецессия десневой ткани, зубные отложения, десна красноватого оттенка);
- определение цвета, формы и структуры десневой ткани;
- выяснение в каком состоянии находятся зубные единицы: перкуссия, пальпация, степень подвижности;
- определение индексов гигиены;
- Rg-снимки.
Иногда, специалист может назначить проведение анализа крови для уточнения этиологии.
Диагностические мероприятия должны учитывать не только все симптомы патологии и жалобы пациента, но и обязательное выполнение рентген-снимка. В основном, при пародонтите советуют выполнить ОПТГ (ортопантомограмма) – панорамный снимок. На таком обширном снимке видны сразу все зубные структуры и степень поражения кости у каждой единицы.
Легкая степень
Легкой степени по обыкновению не придают значения. Возле зубной единицы формируется поддесневой карман, где накапливаются микроорганизмы. Наблюдаются признаки воспаления пародонта, а на Rg-снимке разрушение костной ткани на 1/3 корня, десневые карманы до 3,5 мм. В пришеечной области зубов наблюдаются твердые отложения, десна рыхлая, немного воспалена и отечна. Отмечается небольшая кровоточивость при чистке, неприятные ощущения при пережевывании твердой пищи. Подвижность и перемещение зубных на данной стадии не наблюдается.
Средняя степень
При средней степени тяжести наблюдаются зубодесневые карманы до 5 мм. На рентгене отображается поражение костных перегородок на половину корня. В ротовой полости при осмотре достаточное число зубных отложений, подвижность зубов I-II степени, воспаление десен. Из-под десны может выделяться небольшое количество гноя. При обострении процесса возникает небольшая подвижность и смещение единиц.
Больные жалуются на болезненные ощущения в десне; боль и кровоточивость при приеме пищи; оголяются шейки зубов; формируется реакция к холодной и горячей пище.
Пародонтит
Сахарный диабет
Атеросклероз
2059 26 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пародонтит: причины появления, симптомы, диагностика и способы лечения.
Пародонтит – хроническое воспалительное заболевание зубочелюстной системы, которое сопровождается постепенным разрушением тканей, окружающих зуб (пародонта), и уменьшением объема костной зубной лунки (альвеолы) и всего альвеолярного гребня. Название «пародонтоз» считается устаревшим, но подразумевает аналогичные пародонтиту процессы.
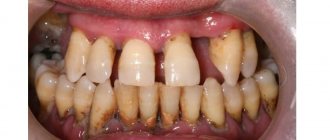
Чаще всего заболевание имеет хроническое течение, сопровождается появлением отложений на зубах, покраснением и кровоточивостью десен, образованием глубоких пародонтальных карманов и патологической подвижностью зубов.
Постепенно это приводит к потере зубов у взрослого человека и способствует развитию патологических процессов в организме. Осложнениями пародонтита могут быть гайморит, остеомиелит, заболевания сердечно-сосудистой системы.
Причины пародонтита
Пародонтит – это многофакторное заболевание, то есть возникнуть он может по многим причинам. Острый пародонтит (периодонтит) встречается реже хронического и чаще всего является следствием механической или химической травмы зубодесневого соединения. На десне возникает абсцесс (гнойник), который может привести к появлению свища (канала, соединяющего полость абсцесса с внешней средой).
Хронический пародонтит часто развивается вследствие несоблюдения гигиены полости рта, когда повышается активность микроорганизмов ротовой полости.
Мягкие и твердые отложения на зубах представляют собой биопленку, в состав которой входят также болезнетворные бактерии. Их деятельность может приводить к воспалению десен (гингивиту), периодонта (тканей, окружающих корень зуба) и костной ткани альвеолы. Воспалительная реакция приводит к постепенному разрушению связочного аппарата зубов. Шейки зубов оголяются, а зубы постепенно расшатываются и выпадают.
К местным факторам, вызывающим возникновение пародонтита, относится перегрузка пародонта из-за неправильного прикуса вследствие скученности зубов, плохого протезирования или потери группы зубов. Привычка крепко стискивать челюсти, скрежетать зубами также ведет к перегрузке и воспалению пародонта.
Развитие пародонтита может быть вызвано сужением просвета сосудов при сахарном диабете, атеросклерозе, изменением состава слюны, отечностью тканей, возникающих при эндокринных нарушениях.
Кроме того, доказана роль дефицита витаминов в заболеваниях пародонта. Так, гиповитаминоз С приводит к ломкости сосудов, снижению синтеза коллагена, что ослабляет связочный аппарат зубов, общему ослаблению иммунитета.
Классификация пародонтита
В зависимости от клинических симптомов и скорости развития заболевания пародонтит подразделяют на острый и хронический. Острый процесс, сопровождаемый болью и кровоточивостью десны, развивается в течение нескольких дней после физической или химической травмы, чаще всего вскоре после постановки пломбы, коронки или другой ортодонтической конструкции. При отсутствии лечения острый пародонтит может осложниться свищом. Однако в большинстве случаев острый процесс сменяется хроническим, который может продолжаться в течение нескольких лет. При этом период затухания клинических симптомов при провоцирующих факторах сменяется рецидивом.
В большинстве случаев заболевание с самого начала приобретает хроническую форму. Этому способствуют плохая гигиена полости рта и образование на зубах мягких и твердых отложений. Хронический пародонтит начинается постепенно и распространяется на всю поверхность десны, тогда его называют генерализованным.
Если кровоточивость десен наблюдается периодически и вызывается чисткой зубов и приемом жесткой пищи, ставят диагноз пародонтита легкой степени.
При усилении кровоточивости, болей, расшатывания и выпадения зубов отмечается средняя и тяжелая степень генерализованного пародонтита.
Симптомы пародонтита
При остром пародонтите боль, отечность и кровоточивость десны развивается в течение нескольких дней после воздействия травмирующего фактора. Как правило, боль возникает не только при кусании, но и вне жевательной нагрузки. Возможно формирование гнойника в области «причинного» зуба, который прорывается с образованием свища. Если травмирующий фактор не устранить (снять коронку, удалить излишек пломбы), свищ может стать постоянным выходом для гноя, скопившегося в десневом абсцессе.
Симптомы хронического пародонтита развиваются постепенно.
Однако со временем легкая боль при чистке зубов и жевании превращается в привычное явление. Кровоточивость становится постоянной, десны меняют цвет, оголяются шейки зубов. Пародонтальные карманы, которые можно измерить стоматологическим зондом, углубляются. Изо рта появляется неприятный запах, жжение, боли в деснах и в челюстях, усиливающиеся при смыкании зубов. Под припухшими деснами могут формироваться болезненные гнойнички. Прием пищи затрудняется. Постепенно шейки зубов оголяются, происходит рассасывание костных лунок, в которых крепятся зубы, затем зубы расшатываются и легко выпадают.
Диагностика пародонтита
Необходим в первую очередь клинический анализ крови и биохимический анализ крови для оценки обменных процессов (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и мочи для дифференциальной диагностики с воспалительными процессами, вызываемыми заболеваниями крови (лейкоз, агронулоцитоз, апластическая анемия, тромбоцитопеническая пурпура) или при различных болезнях внутренних органов (в том числе эндокринных – сахарного диабета, нарушения функционирования печени и почек и т. д.).
Тяжелая степень
Хронический генерализованный пародонтит тяжелой степени, как диагноз определяется при глубоких зубодесневых карманах свыше 5 мм и обнажением корня зуба на 2/3. При такой степени патологии возникает большая отечность, кровоточивость и гиперемированность десен, прием пищи достаточно болезненный. В пародонтальных карманах большое накопление гноя и микроорганизмов в виде зубные отложений. У больных присутствуют жалобы на боль, зуд, жжение и пульсацию в деснах. Самостоятельно качественную гигиеническую чистку выполнить невозможно, долгое время сохраняется стойкий неприятный запах. При отсутствии должной терапии наблюдаются сильное гноетечение и подвижность единиц III-IV степени, вплоть до выпадения. Возможно формирование осложнений в виде абсцедирования очагов инфекции и пародонтоза.
Также, такая патология проявляется нарушением общего состояния организма. Человека беспокоит слабость, повышенная температура, а в звязи с этим, и утомляемость. Увеличиваются и становятся болезненными при пальпации регионарные подчелюстные л/у.
Почему мы чаще всего рекомендуем удалять зубы с пародонтитом
Наши родные зубы – это очаг воспалительных процессов. Они имеют пористую структуру, поэтому именно на них в первую очередь оседают все микробы, оказывающие разрушительное воздействие на ткани пародонта. Если рядом с таким зубами ставить импланты с активной поверхностью, пусть даже самые резистентные, которые в своем составе имеют химические элементы, способствующие оздоровлению костных клеток (такие, как SLActive® от Straumann и TiUnit® или TiUltra® от Nobel Biocare), они все равно не способны справиться с массированной атакой со всех сторон и атрофией костной ткани. То есть сохраняя родные зубы мы рискуем потерять все результаты имплантации.
Так что если зубов осталось немного, они разрушены и поражены заболеваниями, то смысла их сохранять уже нет – гораздо проще провести удаление с одновременной заменой на импланты, после чего будет достаточно проводить регулярную гигиену полости рта (самостоятельно и у стоматолога-гигиениста) и фактически забыть о проблемах с зубами навсегда. Ведь нет зубов – нет и воспаления.
Мы категорически не рекомендуем проведение имплантации на одной челюсти, если на второй есть очаги генерализованного пародонтита тяжелой и острой стадии – даже несмотря на то, что нет непосредственного контакта, это все равно опасно. Наш организм – это единое целое, что уж говорить о полости рта. Патогенные микроорганизмы будут циркулировать вместе со слюной, поэтому воспаление тканей вокруг установленных имплантов – это лишь вопрос времени. Ни о каком пожизненном сроке службе в такой ситуации говорить нельзя.
Лечение
Когда патологический процесс приобрел форму хронического генерализованного пародонтита, выполнять эффективное лечение сложнее. Важно оказывать воздействие на основополагающую причину болезни. В связи с этим, генерализованная форма пародонтита нуждается в консультативном приеме стоматологов смежных направлений для выявления истока патологии. Стоматолог-терапевт/ пародонтолог может дать рекомендации для консультирования эндокринологом, гематологом, иммунологом и т.д. После общего взаимодействия и выявления причины пародонтита лечащий врач назначает необходимую терапию.
Лечение патологического процесса состоит из следующих мероприятий:
- Профессиональная чистка полости рта и обучение гигиене. Специалистом снимаются мягкие и твердые зубные отложения, в том числе и под десной. Выполняется полировка зубной эмали специальными щеточками с пастой и покрытие защитным гелем со фтором. Подбираются средства для ухода за полостью рта и проводится инструктаж по их использованию.
- Лечение сопутствующих стоматологических проблем. Для излечения пародонтита важно выполнить лечение кариозных процессов, заболевания пульпы, патологических процессов в десне и в кости.
- Медикаментозная терапия. Применяются ротовые ванночки растворами, аппликационные мази, НПВС и обезболивающие, иногда – антимикробные препараты.
- Устранение поддесневых карманов стоматологом-хирургом. При средней и тяжелой степени тяжести возможно выполнение открытого и закрытого кюретажа карманов, а также пластика десны.
- Лечение с применением ортопедических конструкций. В рамках комплексных мероприятий выполняют временное шинирование подвижных единиц ортодонтическим ретейнером или стекловолокном; избирательную пришлифовку жевательных поверхностей зубов; протезирование больших зубных дефектов для перераспределения жевательного давления.
- Физиотерапевтические манипуляции. Многие физиопроцедуры оказывают положительное воздействие на выздоровление: УВЧ, инфракрасное излучение, терапия магнитами и лазером, электрофорез, постоянный и переменный ток, вакуумный и точечный массаж, парафинотерапия, грязелечение.
Для эффективной терапии патологии и возникновении ремиссии процесса важно полностью соблюдать предписания специалиста.
Можно ли проводить имплантацию на фоне запущенного пародонтита
Имплантация с сохранением живых зубов при данной форме заболевания проводится крайне редко, но не исключается. В целом это оценивается на этапе первичной диагностики – врач будет понимать, каких результатов можно добиться комплексным лечением, есть ли смысл тратить время и средства на терапию или лучше сразу удалить подвижные зубы, заменив их на импланты, остановив таким образом процесс воспаления раз и навсегда.
Важно также понимать настрой самого пациента – сохранять зубы стоит, если вы готовы бороться за свои родные зубы до конца, если готовы к тому, что в течение ближайшего года необходимо минимум раз в месяц посещать пародонтолога и регулярно проходить лечение, а после установки имплантов придется усилить гигиену и подобные курсы станут для вас обыденностью.
Пародонтит – это инфекция. Не идите на поводу у тех врачей, которые предлагают провести имплантацию без комплексного лечения. Разовой чистки, кюретажа или шинирования недостаточно, воспаление будет прогрессировать, а значит велики риски его перехода на ткани вокруг импланта. Отторжение в такой ситуации гарантировано – вы потеряете деньги, время, нервы и будете вынуждены повторно проходить имплантацию, но уже 100% с удалением живых зубов и скорее всего с подсадкой костной ткани, т.к. своя собственная разрушена.
Таким образом, имплантацию при данной форме пародонтита с сохранением своих зубов можно проводить при соблюдении следующих параметров:
- если есть, что сохранять – если у вас осталось всего 3-4 зуба, вкладывать время и средства нет никакого смысла,
- если по итогам диагностики мы понимаем, что получится вывести заболевание в период стойкой ремиссии и риски имплантации за счет этого будут сведены к минимуму,
- если вы готовы к длительному лечению и выполнению всех рекомендаций своего врача в области изменения образа жизни, питания, проведения гигиены полости рта.