{jcomments on}Лечение пострадавших с переломами челюстей состоит из репозиции и иммобилизации отломков челюстей, а также медикаментозного лечения и физиотерапии. Репозиция включает сопоставление или перемещение отломков костей лицевого скелета в правильное положение. Если сопоставить сместившиеся отломки одномоментно не удаётся, их репонируют постепенно, в течение нескольких суток с помощью эластического вытяжения. Иммобилизация означает закрепление отломков в правильном положении на срок, необходимый для их сращения (консолидации), т.е. до образования костной мозоли. В среднем этот срок составляет 4-5 нед для неосложнённого течения заживления перелома верхней челюсти и одностороннего перелома нижней челюсти. При двустороннем переломе нижней челюсти сроки иммобилизации могут увеличиваться до 5-6 нед. Медикаментозное и физиолечение необходимо для профилактики развития осложнений в период консолидации отломков (антибактериальные, противовоспалительные, антигистаминные препараты; медикаменты, улучшающие реологические свойства крови и тканевую микроциркуляцию, иммуностимуляторы, препараты, оптимизирующие остеогенез). Кроме того, в обязательном порядке решается вопрос о целесообразности сохранения зубов в щели перелома и необходимости проведения лечебных мероприятий по отношению к этим зубам.
Виды консервативных методов иммобилизации отломков челюстей
Различают временные методы иммобилизации (в том числе транспортные) и постоянные (лечебные). Временные методы закрепления отломков челюстей разделяют на: — внеротовые (бинтовая повязка, подбородочная праща, импровизированные повязки с использованием подручных средств); — внутриротовые (методы межчелюстного лигатурного скрепления, различные по конструкции шины-ложки с «усами»). Постоянные (лечебные) методы иммобилизации подразделяют на: — шины внелабораторного изготовления (индивидуальные назубные шины из металла или другого материала, стандартные назубные шины); — шины лабораторного изготовления (зубонаддесневая шина Вебера простая или с наклонной плоскостью, шины Ванкевич и Ванкевич-Степанова, различные назубные капповые аппараты, наддесневая шина Порта).
Временная (транспортная) иммобилизация
Показания для наложения временной (транспортной) иммобилизации:— отсутствие условий для осуществления постоянной (лечебной) иммобилизации и необходимость транспортировки пострадавшего в специализированное медицинское учреждение; — отсутствие специализированных кадров, умеющих провести постоянную иммобилизацию; — недостаток времени, необходимого для проведения постоянной (лечебной) иммобилизации. Обычно это бывает в период ведения боевых действий или при других чрезвычайных ситуациях (землетрясение, аварии с большим числом жертв и т.п.), когда одномоментно отмечается большой поток пострадавших и раненых с травмой; — тяжёлое общесоматическое состояние (травматический шок, кома, внутричерепная гематома и др.), являющееся временным относительным противопоказанием для проведения лечебной иммобилизации. Временная иммобилизация накладывается на срок не более 3-4 сут (максимальное время, необходимое для транспортировки пострадавших в специализированное учреждение или вызова специалиста к больному), так как с её помощью нельзя добиться требуемой длительной неподвижности отломков. В исключительных случаях этот срок удлиняется из-за тяжёлого общего состояния пациента, при котором лечебная иммобилизация временно противопоказана. Временная иммобилизация может производиться как вне лечебного учреждения, так и в специализированной клинике. Если она накладывается на время транспортировки пострадавшего в медучреждение, то носит название «транспортная». Обычно временная иммобилизация накладывается младшим или средним медперсоналом, а также в виде самоили взаимопомощи. Некоторые методы выполняются только специалистами (межчелюстное лигатурное скрепление).
Внеротовые методы временной (транспортной) иммобилизации.
— Простая бинтовая теменно-подбородочная повязка. Её накладывают при переломах верхней и нижней челюсти. Используют широкий марлевый бинт, круговые туры которого проводят через подбородок и теменные кости. Можно использовать подручный материал: косынку, шарф и т.д., что менее удобно. Простая бинтовая повязка непрочно удерживается на голове, и её надо часто подправлять. — Теменно-подбородочная повязка по Гиппократу надёжно фиксируется на голове и не требует коррекции. Применяется при переломах верхней и нижней челюсти.
Теменно-подбородочная повязка по Гиппократу
— Стандартная мягкая подбородочная праща Померанцевой-Урбанской. Применяют при переломах верхней челюсти и нижней челюсти. Она состоит из подбородочной пращи, к которой с двух сторон пришиты широкие резинки, переходящие в матерчатые ленты с отверстиями для шнурка. Праща удобна и универсальна, но не используется при переломах беззубых челюстей и отсутствии зубных протезов.
Стандартная мягкая подбородочная праща Померанцевой-Урбанской
— Стандартная повязка для транспортной иммобилизации (жёсткая подбородочная праща) при переломах нижней и верхней челюсти. Эта повязка состоит из стандартной безразмерной шапочки и подбородочной жёсткой пращи с прорезями и выступами, используемыми для фиксации резиновых колец и языка пострадавшего, а также для оттока раневого содержимого. Внутриротовые методы временной (транспортной) иммобилизации.
Стандартная повязка для транспортной иммобилизации
— Стандартная транспортная шина-ложка для иммобилизации верхней челюсти. Состоит из стандартной шапочки и стандартной металлической шины-ложки с внеротовыми стержнями («усами»), прочно фиксированными к шине-ложке. — Межчелюстное лигатурное скрепление. В клинической практике используют наиболее часто. Для иммобилизации используют проволочные лигатуры, которые должны легко сгибаться, не окисляться и быть недорогими. Данному требованию отвечает бронзо-алюминиевая проволока диаметром 0,5-0,6 мм. Для наложения межчелюстного лигатурного скрепления берут отрезки бронзо-алюминиевой проволоки длиной 7-10 см и инструменты (крампонные щипцы, кровоостанавливающие зажимы типа бильрот, ножницы для разрезания металлической проволоки, анатомический пинцет). Показаниями к наложению межчелюстного лигатурного скрепления является предотвращение смещения отломков и устранение внутрираневой травмы на время транспортировки пострадавшего и на время его обследования, до момента оказания лечебной иммобилизации. Общие правила, соблюдаемые при наложении межчелюстного лигатурного скрепления: иммобилизацию проводят под местным обезболиваниием, предварительно удаляют зубной камень, не используют для межчелюстного лигатурного скрепления подвижные зубы и зубы, находящиеся в щели перелома, используют устойчивые зубы-антагонисты, проволочные лигатуры скручивают по часовой стрелке. Имеется большое число различных способов межчелюстного лигатурного скрепления отломков челюстей.
Методы межчелюстного лигатурного скрепления.
— Сильвермена. Вокруг каждого из двух рядом стоящих зубов проводится бронзо-алюминиевая лигатура и закручивается, затем концы этих двух лигатур также закручиваются. То же проделывается в области зубов-антагонистов. Верхний проволочный жгутик закручивается с нижним, а конец обрезается. Преимущества: простота изготовления. Недостатки: после скручивания лигатур в преддверии рта образуются толстые проволочные жгутики, травмирующие слизистую оболочку; в случае необходимости открыть больному рот и перерезать толстые проволочные жгутики, что довольно трудно. После осмотра полости рта конструкцию приходится переделывать.
— Межчелюстное лигатурное скрепление по методу Айви.
Межчелюстное лигатурное скрепление по методу Айви
Наиболее часто используется в клинической практике, как правило, во всех случаях переломов челюстей. При переломе верхней челюсти межчелюстное лигатурное скрепление дополняют наложением подбородочной пращи, чтобы предотвратить её смещение вниз при непроизвольном опускании нижней челюсти. Преимущества: простота и эффективность, возможность быстрого открывания рта в случае необходимости, без нарушения целостности конструкции. Межчелюстное лигатурное скрепление по Казаньяну менее удобно по сравнению с методом Айви. Методика отличается тем, что вокруг соседних зубов одного отломка проводят лигатуру в виде «восьмерки» и два её конца скручивают в преддверии рта. Ту же манипуляцию проводят на зубах-антагонистах и на зубах другого отломка. Свободные концы скручивают и обрезают. Таким образом, общий конец проволоки (жгутик) состоит из четырёх концов. Недостатками метода являются наличие толстого проволочного жгута в преддверии рта, который может травмировать слизистую оболочку, а также необходимость повторного наложения лигатур в случае их поломки или после экстренного срезания лигатур.
— Межчелюстное лигатурное скрепление по Гоцко.
В качестве лигатуры используют полиамидную нить. Её проводят вокруг шейки зуба и завязывают узлом на его вестибулярной поверхности. Далее оба конца нити проводят через межзубный промежуток зубовантагонистов из преддверия — в полость рта, затем каждый конец выводят из полости в преддверие рта (дистальнее и медиальнее), подтягивают и связывают между собой узлом, осуществляя иммобилизацию. Преимущество: малая травматичность, высокая эффективность.
Межчелюстное лигатурное скрепление по методу Гоцко
Лечебная (постоянная) иммобилизация с помощью назубных шин внелабораторного изготовления
Назубные индивидуальные проволочные шины Тигерштедта. Виды назубных шин Тигерштедта: — гладкая шина-скоба; — шина-скоба с распорочным изгибом; — шина с зацепными петлями.
Шины изготавливаются из алюминиевой проволоки d=1,8- 2,0 мм и длиной 12-15 см. К зубам они привязываются с помощью бронзо-алюминиевой проволоки d=0,5-0,6 мм. Шину изгибают индивидуально для каждого больного с помощью крампонных щипцов. Общие правила наложения назубных шин. Подкожно вводят 0,5 мл 0,1 % раствора атропина для уменьшения саливации, шинирование проводят под местным обезболиванием, необходимо удалить зубной камень для свободного проведения лигатуры в межзубный промежуток, изгибают шину со стороны перелома, её примеряют к зубам во рту, а изгибают её вне полости рта, шина должна прилегать к шейке каждого зуба хотя бы в одной точке, шину привязывают к каждому зубу лигатурной проволокой, которую закручивают по часовой стрелке. Изготовление шины начинают с изгибания большого зацепного крючка, который обхватывает первый зуб, или зацепного шипа, вводимого в межзубный промежуток. Для примерки шины её прикладывают к зубам во рту.
Гладкая шина-скоба.
Используется для лечения переломов нижней челюсти при условии, что на большем отломке находится не менее четырех, а на меньшем — не менее двух устойчивых зубов.
Гладкая шина-скоба
Показания к применению: линейные переломы нижней челюсти, расположенные в пределах зубного ряда, без смещения или с легковправимыми отломками, переломы альвеолярного отростка, переломы и вывихи зубов, подвижность зубов при остром одонтогенном остеомиелите и пародонтите, переломы верхней челюсти (методы Адамса и Дингмана), для предупреждения патологического перелома нижней челюсти. После лечения, перед снятием шины ослабляют лигатуры и проверяют отсутствие подвижности отломков, покачивая их. Снимают шину через 4-5 нед. Пациенту необходимо принимать жидкую пищу. Врач должен регулярно осматривать больного 2-3 раза в неделю. При этом необходимо контролировать состояние прикуса, прочность фиксации отломков, состояние тканей и зубов в щели перелома. При ослаблении фиксации шины на зубах необходимо подтягивать лигатуры, подкручивая их. Если при этом лигатура лопнет, её заменяют новой. Больного обучают гигиеническим мероприятиям по профилактике развития гингивита. С этой целью пациент должен 2 раза в день чистить зубы и шину зубной пастой и щёткой, после каждого приёма пищи зубочисткой удалять остатки пищи и проводить 3-5 раз в сутки полоскания рта антисептическими растворами.
Шина-скоба с распорочным изгибом.
Распорочный изгиб предотвращает боковое смещение отломков.
Шина-скоба с распорочным изгибом
Показания к применению: перелом нижней челюсти в пределах зубного ряда и наличие дефекта костной ткани не более 2-4 см, перелом нижней челюсти без смещения или с легковправимыми отломками, если щель перелома проходит через альвеолярную часть, лишённую зубов.
Шина с зацепными петлями.
Шину используют наиболее часто для лечения переломов челюстей. Изготавливают две шины с зацепными петлями на зубы верхней и нижней челюсти.
Шина с зацепными петлями
Показания к применению: переломы нижней челюсти за пределами зубного ряда, в пределах зубного ряда — при отсутствии на большем отломке четырёх, на меньшем — двух устойчивых зубов, переломы нижней челюсти с трудновправимыми отломками, требующими вытяжения, двусторонние, двойные и множественные переломы нижней челюсти, перелом верхней челюсти (с обязательным использованием подбородочной пращи), одновременные переломы верхней и нижней челюсти. При изготовлении шины её зацепная петля должна находиться под углом 45° по отношению к десне. Зацепные петли изгибают на шине таким образом, чтобы они располагались в области 6, 4 и 2-го зубов. Если у больного отсутствуют данные зубы, то зацепные петли изготавливают в области других зубов, имеющих антагонисты. Обычно на шине, прилегающей к зубам большего отломка, изгибают 3-4, а меньшего — 2-3 зацепные петли. Основание петли должно находиться в пределах коронки зуба. Если смещение отломков велико и изогнуть одну шину на оба отломка трудно, можно изготовить и закрепить шины на каждом из отломков. После их репозиции на зацепные петли надевают резиновые кольца под углом, чтобы они создавали компрессию отломков, что значительно препятствует их перемещению. Периодически (2-3 раза в неделю) осматривают пациента, подкручивают лигатуры, меняют резиновые кольца, обрабатывают преддверие рта антисептическими растворами, следят за состоянием прикуса. Спустя 10-25 сут после наложения шины проводят рентгенологическое исследование с целью контроля положения отломков. После сращения отломков перед снятием шин необходимо снять резиновые кольца и дать больному 1-2 дня походить без фиксации, принимая мягкую пищу. Если смещения отломков не произойдёт, шины снимают. Если возникнет небольшое изменение прикуса, то резиновую тягу сохраняют ещё 10-15 сут.
Шинирование по методу А.П. Вихрова и М.А. Слепченко.
Авторы предложили использовать полиамидную нить для усиления крепления шины на зубах. Для этого берут бронзоалюминиевую проволочную лигатуру, складывают её в виде шпильки и вводят оба её конца в один межзубной промежуток изо рта в сторону преддверия рта. Подтягивают лигатуру таким образом, чтобы на язычной поверхности межзубных промежутков образовалась маленькая петля. Проделывают аналогичную процедуру в области всех межзубных промежутков. Берут полиамидную нить диаметром 1 мм и пропускают её через все петли с язычной стороны, концы нити выводят в преддверие рта позади последних зубов с той и другой стороны. Далее на зубы укладывают ранее изготовленную шину так, чтобы она располагалась между двумя концами одних и тех же ранее проведенных бронзо-алюминиевых лигатур, которые затем скручивают. По мнению авторов, преимущества их метода следующие: более прочное скрепление отломков, сокращение времени закрепления шины, отсутствие травмы слизистой оболочки десны.
Шинирование по методу Вихрова-Слепченко
Назубные стандартные шины.
Для изготовления индивидуальных проволочных шин необходимы хорошие мануальные навыки. Их изготовление требует больших затрат времени и частого примеривания к зубной дуге. Особенно трудно их изгибать при аномалиях прикуса, дистопии зубов и др. Учитывая вышесказанное, были предложены стандартные шины, которые изготавливаются в заводских условиях, не нуждаются в изгибании зацепных петель и упрощают шинирование. В России стандартные ленточные шины предложены В.С. Васильевым. Шина сделана из тонкой плоской металлической ленты шириной 2,3 мм и длиной 134 мм, на которой имеется 14 зацепных петель. Шина легко изгибается в горизонтальной плоскости, но не гнётся в вертикальной. Шину Васильева обрезают до необходимых размеров, изгибают по зубной дуге так, чтобы она касалась к каждому зубу хотя бы в одной точке, и привязывают лигатурной проволокой к зубам. Достоинство шины в быстроте её наложения. Недостатком является невозможность её изгибания в вертикальной плоскости, что не позволяет избежать травмирования слизистой оболочки в боковых отделах челюстей из-за несоответствия шины кривой Шпее. Для одночелюстного шинирования эта шина не годится вследствие низкой прочности. За рубежом имеются различных конструкций стандартные шины из стальной проволоки (шины Винтера) и полиамидных материалов, которые можно изгибать в любых плоскостях. Шины производятся с заранее сделанными зацепными крючками.
Сравнительная оценка эффективности трех методов щадящей иммобилизации нижней челюсти при переломах
Г. А. Хацкевич д. м. н., профессор, завкафедрой стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
В. Г. Аветикян к. м. н., доцент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
И. Г. Трофимов к. м. н., доцент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
Чжан Фань врач, аспирант кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
И. Юань к. м. н., преподаватель Университета Шанхая (Шанхай, Китай)
В. Б. Некрасова д. м. н., профессор СПб МАПО (Санкт-Петербург)
Больные с травмами челюстно-лицевой области составляют около 30 % всех пациентов, находящихся на лечении в стационарах челюстно-лицевой хирургии, при этом переломы нижней челюсти составляют около 70—85 % от всех переломов костей лица (Ивасенко П. И., Журко Е. П., Чекин А. В., Конвай В. Д. и соавт., 2007; Инкарбеков Ж. Б., 2009; Bakardjiev A., Pechalova P., 2007).
Анализ опубликованных в научной литературе данных показал, что частота осложнений переломов нижней челюсти достигает от 10 до 41 % (Мубаркова Л. Н., 2008; Мирсаева Ф. З., Изосимов А. А., 2009), что не позволяет говорить об эффективности существующих методов лечения.
Важным патогенетическим звеном в развитии воспалительных осложнений при переломах нижней челюсти является нарушение местной иммунной защиты, регионального кровообращения и иннервации в зоне перелома, ухудшение гигиены полости рта и нарушение жевательной функции (Тимофеев А. А., 2004; Берхман М. В., Борисова И. В., 2007; Магомедгажиев Б. Г., 2008; Инкарбеков Ж. Б., 2009). Причем эти изменения может спровоцировать не только сама травма, но и неадекватные методы фиксации. Это особенно относится к круглым алюминиевым или к ленточным назубным шинам. Их наложение чрезвычайно травматично для пациента и опасно для хирурга в связи с возможностью ранения рук и инфицирования.
Кроме того, назубные шины, используемые в среднем в течение 30 суток, затрудняют гигиену ротовой полости и травмируют зубодесневую кайму. Это приводит к развитию резко выраженных воспалительных изменений в пародонте. Достаточно часто встречаются переломы нижней челюсти, при которых отсутствует смещение отломков, а подвижность невелика. В этом случае иммобилизация, которую обеспечивают назубные шины, оказывается избыточной. В связи с этим особую актуальность приобретает разработка щадящих методов иммобилизации.
Материал и методы исследований
Работа основывается на опыте лечения 90 пациентов с переломами нижней челюсти. Из них у 48 пациентов в качестве основного и вспомогательного (при операции остеосинтеза) метода фиксации использовался метод щадящей иммобилизации — межчелюстная фиксация с помощью несъемной ортодонтической техники (рис. 1).
Рис. 1а. Этап приклеивания назубных кнопок-брекетов Protekt. Иммобилизация нижней челюсти с помощью эластичных колец (наименее травматичный метод).
Рис. 1б. Этап приклеивания назубных кнопок-брекетов Protekt. Иммобилизация нижней челюсти с помощью эластичных колец (наименее травматичный метод).
В качестве методов сравнения использовались: иммобилизация отломков обвивными трансмаксиллярными швами — 18 пациентов (рис. 2).
Рис. 2а. Иммобилизация нижней челюсти с помощью двух проволочных обвивных швов.
Рис. 2б. Иммобилизация нижней челюсти с помощью двух проволочных обвивных швов.
Интермаксиллярное подвешивание с использованием ортодонтических мини-имплантатов — 24 пациента (рис. 3).
Рис. 3. Иммобилизация нижней челюсти с помощью внутрикостных имплантатов фиксаторов и эластичных колец.
Контрольная группа включала 16 лиц мужского пола (22,9 ± 1,2 года), практически здоровых.
В основной группе пациентов, где использовали брекеты Protekt и лингвальные кнопки, в качестве средств профилактики инфекционно-воспалительных осложнений связанных с травмой и с иммобилизацией нижней челюсти использовали биологически активные добавки (БАД) «Лесмин» для приема внутрь и индивидуальную гигиену полости рта с использованием зубной пасты «Фитолон».
Для диагностики и оценки результатов использовали клинико-рентгенологические иммунологические, индексно-гигиенические методы, электромиографию и допплеровскую флоуметрию для оценки сосудистой микроциркуляции.
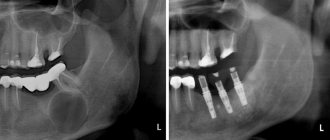
Показания к выбору метода иммобилизации с помощью несъемной ортодонтической техники (Protect) следующие. Самостоятельный метод иммобилизация нижней челюсти, как альтернатива шинированию, применяли в следующих случаях: односторонние переломы без смещения или с незначительным смещением; двусторонние переломы без смещения или с незначительным смещением; перелом мыщелкового отростка без клинически определяемого и функционально значимого смещения (незначительное ограничение движений в височно-челюстном суставе вследствие болевых ощущений, прикус не нарушен). При двусторонних переломах нижней челюсти в ряде случаев, когда осуществляли остеосинтез титановыми пластинами, использовали брекет-фиксацию в качестве дополнительного метода (рис. 4).
Рис. 4. Двусторонний перелом нижней челюсти. Осуществлена иммобилизация с помощью остеосинтеза и брекет-фиксаторов.
В анализ были включены только те случаи, когда метод щадящей иммобилизации использовался в качестве основного метода фиксации отломков и пациентами в полной мере выполнялись предложенные авторами рекомендации по гигиене полости рта. Всего проанализировано 66 клинических случаев. Варианты переломов в процентах и их соотношение представлены на рисунке 5.
Рис. 5. Варианты переломов нижней челюсти при щадящих методах иммобилизации.
Результаты исследований
Больные всех 3 групп наблюдались в сроки от начала лечения и в течение 3 месяцев. Окончательная оценка результатов лечения проводилась через 3 месяца после травмы. Воспалительные осложнения учитывались на протяжении всего лечения.Консолидация отломков произошла у всех пациентов вне зависимости от метода щадящей иммобилизации. Нарушение прикуса выявили лишь у одного пациента, иммобилизация челюсти у которого осуществлялась с использованием ортодонтических мини-имплантатов. В данном случае восстановить прикус удавалось путем избирательной пришлифовки зубов. Эффективность лечения рассматриваемыми методами оказалась одинаковой.
Воспалительные осложнения отмечались при всех методах щадящей иммобилизации, при этом в случае использования несъемной ортодонтической техники (1-я группа) только у одного пациента (4,2 %) выявлен ограниченный остеомиелитический процесс за счет оставленного в щели перелома зуба с некрозом пульпы против 12,6 % при фиксации с помощью мини-имплантатов и 16,6 % при фиксации обвивными трансмаксиллярными швами (рис. 6).
Рис. 6. Частота (%) воспалительных осложнений при разных методах щадящей иммобилизации.
Во второй группе (использование мини-имплантатов) у 1 пациента произошло нагноение гематомы, а у 2 выявлен ограниченный остеомиелитический процесс. В третьей группе (обвивные трансмаксиллярные швы) у 2 пациентов отмечалось нагноение послеоперационных гематом в тканях дна полости рта и у одного пациента хронический травматический остеомиелит. Таким образом, в группе пациентов, у которых щадящая иммобилизация проводилась с использованием несъемной ортодонтической техники, количество воспалительных осложнений минимально, что обусловлено не только меньшей дополнительной травматизацией при процедуре иммобилизации отломков, но и системным применением БАД.
Анкеты для изучения самооценки качества жизни заполнялись пациентами через 1 месяц после травмы при снятии фиксирующих конструкций. Сравнительный анализ результатов исследования проводился в выборках по 12 пациентов от каждой группы. Изучение профилей «качества жизни» у пациентов при разных методах щадящей иммобилизации показало, что в меньшей степени качество жизни снижается у пациентов с переломами нижней челюсти при фиксации с использованием несъемной ортодонтической техники и мини-имплантатов (рис. 7).
Рис. 7а. Сравнительная оценка относительно здоровых респондентов профилей КЖ при разных способах щадящей иммобилизации. ОТМШ — обвивные трансмаксиллярные швы.
Рис. 7б. Сравнительная оценка относительно здоровых респондентов профилей КЖ при разных способах щадящей иммобилизации. ОМИ — ортодонтические мини-имплантаты.
Рис. 7в. Сравнительная оценка относительно здоровых респондентов профилей КЖ при разных способах щадящей иммобилизации. НОТ — несъемная ортодонтическая техника.
Через месяц после травмы самооценка качества жизни у пациентов с переломами нижней челюсти при щадящем методе иммобилизации с использованием несъемной ортодонтической техники по всем шкалам физического компонента здоровья и одной шкале психического компонента (жизнеспособность) выше, чем у пациентов при фиксации с использованием обвивных трансмаксиллярных швов.
При определении уровня гигиены полости рта регистрировали индекс гигиены Федорова — Володкиной (ИГФВ) и выраженность воспаления пародонта по состоянию папиллярно-маргигально-альвеолярного индекса (РМА), на первичном осмотре статистически значимых отличий у пациентов трех групп не установлено.
Наибольшие значения РМА установлены в группе пациентов, где фиксация отломков проводилась с применением обвивных трансмаксиллярных швов — 43,3 ± 2,4 %
В дальнейшем при исследовании через 7 дней уровень гигиены полости рта ухудшился вне зависимости от метода щадящей иммобилизации и был оценен во всех группах как неудовлетворительный. При исследовании через месяц во всех группах отмечен дальнейший рост ИГФВ, однако в группе с использованием несъемной ортодонтической техники повышение ИГФВ установлено в меньшей степени — 2,4 ± 0,03 против 2,64 ± 0,07 балла (р < 0,01) в группе, где фиксация проводилась с использованием ортодонтических мини-имплантатов.
Относительно исходных значений увеличение воспаления в динамике лечения отмечалось во всех группах пациентов. При этом наибольшие значения РМА установлены при заключительном исследовании в группе пациентов, где фиксация отломков проводилась с применением обвивных трансмаксиллярных швов — 43,3 ± 2,4 %, а наименьшие при предложенном нами щадящем методе иммобилизации с использованием несъемной ортодонтической техники — 26,4 ± 0,8 % (табл. № 1).
Таблица № 1. Сравнительный анализ динамики стоматологических индексов при щадящих методах иммобилизации нижней челюсти, используемых в качестве основных.
| № | группы | n | ИГФВ (баллы) | РМА (%) | ||||
| 1 раз | 2 раз | 3 раз | 1 раз | 2 раз | 3 раз | |||
| 1 | НОТ | 24 | 2,08±0,04 | 2,3 ±0,06 ** | 2,4±0,03 *** | 22,0±0,8 | 27,5 ±1,0 *** | 26,4±0,8 ** |
| 2 | ОМИ | 24 | 1,98±0,07 | 2,32±0,07 ** | 2,64±0,07 *** | 22,2±1,0 | 26,9±1,36 ** | 34,9±1,3 *** |
| 3 | ОТМШ | 18 | 2,17±0,04 | 2,35 ± 0,09 | 2,5±0,09 ** | 25,1±2,1 | 32,2±1,75 * | 43,3 ±2,4 *** |
| Р1-2 | >0,05 | >0,05 | <0,01 | >0,05 | ||||
| Р1-3 | >0,05 | >0,05 | >0,05 | >0,05 | ||||
Примечание: различия относительно первичного обследования статистически достоверны: * — р<0,05; ** — р<0,01; *** — р<0,001; 1-й раз при первичном осмотре; 2-й раз через 7 суток (при выписке); 3-й раз через 1 мес. (при снятии конструкций).
Такой результат связан с применением в группах сравнения хирургического вмешательства, стимулирующего воспалительную реакцию. На менее выраженное воспаление при заключительном исследовании могло оказать влияние и применение пациентами экспериментальной группы БАД «Лесмин» и использование зубной пасты «Фитолон».
Изучение факторов неспецифической защиты и местного иммунитета в ротовой жидкости пострадавших с переломами нижней челюсти при первичном обследовании выявило, что во всех группах отмечается достоверное по сравнению со здоровыми лицами снижение активности лизоцима на фоне активации мукозального иммунитета (повышение уровня иммуноглобулинов) при выраженном дисбалансе про- и противовоспалительных цитокинов (повышение ИЛ-8 и снижение ИЛ-4). При обследовании через неделю снижение активности лизоцима относительно исходных данных установлено только у пациентов с обвивными трансмаксиллярными швами (65,5 ± 2,1 против 73,1 ± 2,3 % при р < 0,01). В этой же группе установлены наиболее низкие показатели активности лизоцима и через месяц (63,6 ± 2,2 %), хотя при поступлении именно в этой группе активность лизоцима была наиболее высокой (рис. 8).
Рис. 8а. Динамика активности лизоцима и sIgА в группах пациентов. Примечание: НОТ — 1-я группа, ОМИ — 2-я группа, ОТМШ — 3-я группа.
Рис. 8б. Динамика активности лизоцима и sIgА в группах пациентов. Примечание: НОТ — 1-я группа, ОМИ — 2-я группа, ОТМШ — 3-я группа.
При исследовании через 7 дней в 1 и 2 группе уровень sIgА незначительно снизился, а в 3-й группе столь же незначительно повысился. Заключительное обследование через месяц показало незначительное снижение (нормализацию) sIgА в 1-й группе, где использовался предложенный нами метод щадящей иммобилизации с помощью несъемной ортодонтической техники — 56,1 ± 3,8 против 72,5 ± 5,78 мкг/мг белка (р < 0,01) и 77,7 ± 11,4 мкг/мг белка.
Исследования показали, что при использовании несъемной ортодонтической техники в качестве основного метода фиксации воспалительные, осложнения в зоне перелома выявляются в 4,2 % случаев
При исследовании через 7 дней IgG во всех группах все еще оставался на высоком уровне. На этом фоне только в экспериментальной группе пациентов было отмечено снижение IgМ до уровня контроля (с 2,3 ± 0,2 до 1,37 ± 0,1 мкг/мг белка, при р < 0,001). Исследование через месяц подтвердило нормализацию уровня IgМ только в экспериментальной группе, где использовался предложенный нами метод щадящей иммобилизации с использованием несъемной ортодонтической техники (1,38 ± 0,1 против 1,9 ± 0,13 и 2,49 ± 0,26 мкг/мг белка в группах сравнения). При этом через месяц в экспериментальной группе наиболее значительно снизился и IgG (3,77 ± 0,3 против 4,6 ± 0,45 и 5,0 ± 0,4 мкг/мг белка в группах сравнения).
При первичном обследовании уровень ИЛ-8 превосходил показатели контрольной группы в 9 раз, у отдельных пациентов он был более 5000 пг/мл, а ИЛ-4 в ряде случаев вообще не обнаруживался. На фоне столь масштабных изменений в регуляторах иммунного ответа наименьшие установлены у пациентов экспериментальной группы. Так, уже через 7 дней у них отмечается снижение ИЛ-8 (с 2707,9 ± 198,7 до 1916,3 ± 199,0 пг/мл, при р < 0,01), а при исследовании через месяц именно в этой группе отмечается наиболее низкий уровень ИЛ-8 (1488,2 ±183,3 против 1953,3 ± 202,1 и 2247,1 ± 304 пг/мл в группах сравнения) (рис. 9).
Рис. 9. Динамика ИЛ-8. Примечание: НОТ — 1-я группа, ОМИ — 2-я группа, ОТМШ — 3-я группа.
Динамика ИЛ-4 менее выраженна. В экспериментальной группе его количество в процессе лечения практически не меняется, оставаясь в 2 раза ниже, чем в контрольной группе, а в группах сравнения происходит его дальнейшее снижение. Через месяц у пациентов 1-й группы уровень ИЛ-4 составляет 2,7 ± 0,2 против 1,12 ± 0,4 и 1,0 ± 0,5 пг/мл в группах сравнения.
Таким образом, изучение активности лизоцима, мукозального иммунитета и уровня цитокинов в ротовой жидкости показало, что в ответ на перелом нижней челюсти организм отвечает реакцией острофазового воспаления, сопровождающейся снижением активности лизоцима на фоне активации мукозального иммунитета и выраженного дисбаланса про- и противовоспалительных цитокинов. При использовании разработанного нами метода щадящей иммобилизации на фоне системного приема БАД «Лесмин» нормализация нарушений протекает быстрее (в ряде случаев улучшение наступает уже через 7 дней), а при обследовании через месяц она более выраженна, что обусловлено менее травматичной методикой фиксации и системным приемом биомодулятора БАД «Лесмин».
Выводы
- В качестве опоры для мандибуло-максиллярной фиксации предлагается использовать несъемную ортодонтическую технику: назубные брекеты и лингвальные кнопки, что исключит хирургическое вмешательство, осложняющее течение восстановительного процесса в тканях пародонта, упростит и повысит эффективность лечения пациентов с переломами нижней челюсти.
- При использовании несъемной ортодонтической техники в качестве основного метода фиксации воспалительные осложнения в зоне перелома выявлены в 4,2 % случаев. При использовании зубной пасты «Фитолон» и БАД «Лесмин» зарегистрированы лучшие показатели в сравнении с контролем. ИГФВ 2,4 + 0,03 против 2,65+0,1 балла при Р<0,05, и снижение интенсивности воспаления пародонта РМА 26,4+ 0,1 против 36,8 + 2,0 % при Р < 0,001.
- Полученные нами данные подтверждают регулирующее действие цитокинов в развитии воспаления. Изначальное повышение ИЛ-8, как следствие травмы, физиологически обусловлено и стимулирует систему мукозального иммунитета, не оказывая отрицательного влияния на такой фактор неспецифической защиты полости рта, как лизоцим. Однако высокие значения ИЛ-8 через месяц отрицательно сказываются на восстановлении активности лизоцима. При этом снижение уровня противовоспалительного цитокина ИЛ-4, установленное на всех этапах исследования, сопровождается повышением активности лизоцима.
- Восстановление активности лизоцима на фоне снижения повышенных иммуноглобулинов ротовой жидкости и уменьшения степени дисбаланса между про- и противовоспалительными цитокинами приводит к уменьшению воспалительной реакции в пародонте и улучшению гигиенического состояния полости рта, что подтверждает эффективность использования зубной пасты «Фитолон» и системного применения БАД «Лесмин» у пациентов с переломами нижней челюсти на фоне щадящего метода иммобилизации с использованием несъемной ортодонтической техники.
- Сравнительный анализ в трех группах пациентов при щадящей иммобилизации показал, что в случае использования несъемной ортодонтической техники количество воспалительных осложнений минимально, что, видимо, обусловлено не только меньшей дополнительной травматизацией при процедуре иммобилизации отломков, но и системным применением БАД. При этом через месяц после начала лечения у этих пациентов самооценка качества жизни выше, чем при других методах щадящей иммобилизации.
- При разработанном нами методе щадящей иммобилизации нормализация выявленных нарушений местной неспецифической и иммунной защиты протекает быстрее — в ряде случаев улучшение показателей наступает уже через 7 дней (снижение sIgА, IgМ и ИЛ-8), а при обследовании через месяц нормализация более выраженна (снижение sIgА, IgМ и ИЛ-8 при повышении активности лизоцима), что обусловлено как менее травматичной методикой фиксации, так и системным приемом биомодулятора БАД «Лесмин», повышающего неспецифическую резистентность полости рта и обладающего антиоксидантным действием.
Лечебная иммобилизация отломков челюстей с помощью шин лабораторного изготовления
Шины лабораторного изготовления относят к ортопедическим методам иммобилизации. Они выполняют как самостоятельую функцию иммобилизации, так и могут быть дополнительным приспособлением при различных хирургических способах скрепления отломков. К съёмным ортопедическим конструкциям относятся зубонаддесневые шины (простая или с наклонной плоскостью зубонаддесневая шина Вебера, шина Ванкевич, шина Ванкевич-Степанова) и наддесневая шина Порта. К несъёмным ортопедическим конструкциям относят назубные капповые шины с фиксирующими элементами различных модификаций. Показания к применению шин лабораторного изготовления: — тяжёлые повреждения челюстей со значительными дефектами костной ткани, при которых не производится костная пластика челюсти; — наличие сопутствующих заболеваний у пострадавшего (сахарный диабет, инсульт и др.), при которых применение хирургических методов иммобилизации противопоказано; — отказ больного от оперативного закрепления отломков; — необходимость дополнительной фиксации отломков одновременно с использованием проволочных шин. Для изготовления лабораторных шин необходимы условия: зуботехническая лаборатория, специальные материалы. Зуботехническую работу осуществляют зубные техники.
Простая зубонаддесневая шина Вебера.
Может применяться самостоятельно или как один из основных элементов при использовании метода окружающего шва при переломах нижней челюсти. Шину Вебера используют при значительных дефектах нижней челюсти в результате травматического остеомиелита или после операций резекции нижней челюсти по поводу опухоли. В этих случаях длительное ношение шины (в течение 2-3 мес) может привести к ликвидации выраженного бокового смещения нижней челюсти после снятия шины. Шину Вебера готовят лабораторным путём, предварительно сняв слепки с отломков челюстей. Для предотвращения бокового смещения отломков на ней делают наклонную плоскость в области моляров. Можно изготовить шину непосредственно во рту больного из быстротвердеющей пластмассы.
Шина Ванкевич и шина Ванкевич-Степанова.
Представляют собой зубонаддесневые шины с опорой на альвеолярный отросток верхней челюсти и твёрдое нёбо. Имеет в боковых отделах две обращённые вниз наклонные плоскости, которые упираются в передние края ветвей или в альвеолярную часть боковых отделов тела нижней челюсти преимущественно с язычной стороны и не позволяют отломкам нижней челюсти смещаться вперёд, вверх и внутрь. Применяют шину Ванкевич для фиксации и предупреждения бокового и вращательного смещения отломков нижней челюсти, особенно при значительных её дефектах, за счёт упора наклонных плоскостей в передние края ветвей челюсти. Шина Ванкевич в модификации Степанова отличается тем, что вместо верхнечелюстного базиса имеется металлическая дуга, как у бюгельного протеза. Шину Порта применяют в случае перелома беззубой нижней челюсти без смещения отломков и отсутствия у больного съёмных зубных протезов и зубов на верхней челюсти. Шина представляет собой две базисные пластинки на каждую челюсть по типу полных съёмных протезов, жёстко соединённых между собой в положении центральной окклюзии. В переднем отделе шины имеется отверстие для приёма пищи. Шину Порта используют в сочетании с ношением подбородочной пращевидной повязки.
Капповые назубные шины с фиксирующими элементами.
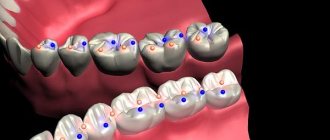
Применяют для иммобилизации отломков нижней челюсти при наличии дефекта костной ткани в пределах зубного ряда, когда на отломках имеется достаточное количество устойчивых опорных зубов. Эти шины состоят из металлических колпачков, припасованных к зубам нижней челюсти. Колпачки спаивают между собой и фиксируют на зубах каждого отломка. С помощью различных замков (штифты, рычаги и т.д.) отломки после их репозиции закрепляют на срок, необходимый для консолидации. Зубы, используемые для шинирования, не препарируют.
Перелом нижней челюсти — симптомы и лечение
Диагностика пациентов с переломами нижней челюсти проводится с целью установления локализации, количества переломов, а также установления травм близлежащих тканей, сосудов и нервов.
Методы диагностики бывают основными и дополнительными (инструментальными).
Основные методы диагностики проводятся стандартным набором инструментов в приёмном покое, стоматологическом кабинете или перевязочной. Врач выясняет у пациента жалобы, узнаёт о перенесённых заболеваниях и проведённых ранее операциях. На этом этапе очень важно установить время получения травмы, так как давность играет большую роль в дальнейшей тактике лечения.
В ходе выяснения обстоятельств доктор узнаёт, была ли травма получена в бытовых условиях, на производстве либо в ходе драки и имеет ли она криминальный характер. В случае получения травм в ходе насильственных действий, врач обязан сообщить об инциденте в полицию. После чего с потерпевшим беседует сотрудник внутренних дел, выясняя подробности произошедшего. В связи с этим часто наблюдается сокрытие реальных причин получения травмы, и пациент выдумывает порой очень нелепые и неправдоподобные истории.
Иногда сбор жалоб и анамнеза затруднён или не возможен в связи с тяжёлым состоянием пациента, его алкогольным/наркотическим опьянением.
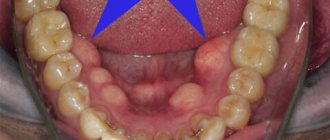
Клиническое исследование начинается с внешнего осмотра, выявляется посттравматическая отёчность, изменение цвета кожных покровов, наличие ссадин, гематом, кровотечений. Далее проводится пальпация, в ходе которой выявляется характер отёчности, исключается воспалительный инфильтрат, гематома, подкожная эмфизема. Пальпация нижней челюсти проводится симметрично, начиная с ветви нижней челюсти, заканчивается в подбородочном отделе. Наличие костной ступеньки указывает на перелом нижней челюсти. Также определяется степень подвижности фрагментов и направление их смещения.
При осмотре полости рта особое внимание уделяется слизистой оболочке альвеолярной части нижней челюсти, выявление нарушений целостности и кровотечений. Определяется соотношение зубных рядов, смещение центральной линии нижней челюсти при открывании и закрывании полости рта. Ориентирами являются уздечки губ, линия между центральными резцами верхней и нижней челюсти.
Зачастую открывание полости рта при переломах челюсти ограничено. При покачивании нижней челюсти, опираясь на жевательные зубы и базальный край, можно определить степень патологической подвижности нижней челюсти и локализацию перелома.
Дополнительные методы диагностики:
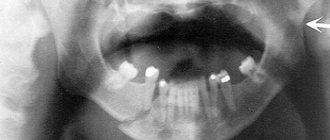
- Рентгенограмма: проводится рентгенограмма черепа в прямой проекции с целью исключения переломов других отделов лица и рентгенограмма нижней челюсти в боковых проекциях, анализируется количество переломов, наличие или отсутствие смещения, диастаз (щель) и наличие зубов в линии перелома.
- Ортопантомограмма — более современный метод, функционал как у рентгенограммы. Проводится один развернутый снимок, есть возможность просмотра на экране монитора с применением различных программ.
- Компьютерная томография позволяет наиболее точно выявить переломы нижней челюсти, измерить расстояние смещения отломков, диастаза, установить размер и количество осколков, наличие инородных тел. С помощью определённых режимов настройки можно определить нарушение мягких тканей (мышц, сосудов, нервов) и наличие гематом.
- Оценка общего состояния организма — обследование органов и систем организма, выявление вирусных и хронических заболеваний. Для этого проводится физикальное обследование, цифровая рентгенограмма органов грудной клетки, ультразвуковое исследование, применяются лабораторные методы диагностики. При необходимости проводятся консультации смежных специалистов. Всё это помогает подобрать пациенту максимально эффективную терапию с учётом особенностей конкретного клинического случая.