К справочнику Пальпация гортани и шеи является одним из диагностических методов, которые применяются в отоларингологии при лечении заболеваний лор-органов.
Автор:
- Оганесян Тигран Сергеевич
эксперт по лор-патологиям
3.75 (Проголосовало: 4)
Пальпация гортани и шеи – это визуальная диагностика заболеваний глотки и гортани, которая позволяет оценить состояние кожи, выраженность местной сосудистой сети, форму и положение органа.
Многое становится ясно уже во время беседы с пациентом, например, по звучанию его голоса (наличие гнусавости, дребезжания, одышки и других характерных симптомов), предъявляемым жалобам (их динамика, сопутствующие заболевания в анамнезе). После осмотра и расспроса больного врач переходит к пальпации гортани и шеи. В зависимости от показаний она может носить поверхностный или глубокий характер.
Кость в горле (рыбья кость)
Среди случаев инородных тел верхних дыхательных путей в практике оториноларинголога рыбьи кости встречаются наиболее часто. Пик обращаемости по поводу удаления рыбьих костей приходится на летние месяцы, когда в рационе присутствует много свеже – пойманной речной рыбы. Самара не является исключением, так как стоит на реке Волга. Удаление, проталкивание рыбьих костей проводится в домашних условиях корочкой хлеба. Чаще всего застревают мелкие, тонкие кости – ребра. Кость застревает в верхних отделах дыхательного и пищеварительного трактов в момент проглатывания. Наиболее излюбленными местами фиксации кости в глотке являются небные миндалины, язычная миндалина, боковые валики, задние небные дужки, грушевидные синусы. Небные миндалины становятся мишенью для рыбных костей, так как в момент глотания активно сопровождают пищевой комок. Язычная миндалина страдает по тем же причинам. Ткань небных и язычной миндалин представлена лимфаденоидной тканью, которая очень рыхлая и легко нанизывается на тонкую рыбью кость. Сопутствующая патология в виде хронического тонзиллита с гипертрофией миндалин повышает риск вхождения кости в ткань. В случае, когда кость застряла в верхних отделах глотки и находится в зоне прямой видимости, удаление рыбьей кости в такой ситуации не представляет сложности. Ситуация с фиксацией кости в нижних отделах глотки требует участие специалиста. Вынуть такую кость без помощи оториноларинголога крайне затруднительно. Осложнение травмы глотки рыбьими костями наблюдаются редко. Выделяют такую форму ангины как травматическая, при длительном нахождении кости в ткани миндалины может развиться паратонзиллит, который закончится паратонзиллярным абсцессом. Острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани как осложнение встречается достаточно редко. Удаление рыбных костей в Самаре выполняется ЛОР врачами в Амбулаторном центре №1. Первая врачебная помощь. При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы. Допускается пальцевое исследование. Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение. Специализированная помощь. Инородные тела язычной миндалины, валлекул корня языка и грушевидных карманов извлекают при непрямой ларингоскопии у взрослых и прямой гипофарингоскопии у детей с помощью гортанного корнцанга или щипцов. Назначают противовоспалительную терапию. Если инородное тело в глотке не обнаружено, а болевой синдром сохранен, необходимо исключить инородное тело пищевода. С этой целью проводят фиброгипофарингоскопию и эзофагоскопию.
Храп и синдром обструктивного апноэ
Врач-оториноларинголог НПЦ МСР им. Л.И.Швецовой
Кузнецова Елена Николаевна
Что такое храп и чем он опасен
Храп (ронхопатия, доброкачественный ночной храп) — это звуковой феномен, возникающий при биении друг о друга мягких структур глотки на фоне прохождения струи воздуха через суженные дыхательные пути. Это специфический процесс, сопровождающий дыхание человека во сне, выраженный отчетливым низкочастотным дребезжащим звуком.
*от 30 до 50% взрослого населения храпит во сне
*у 30 % храпящих развивается синдром обструктивного апноэ сна.
Синдром обструктивного апноэ сна (СОАС) — это заболевание, характеризующееся наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью (Guilleminault C., 1978).
Часто свидетелями этого заболевания являются бодрствующие близкие, которые с тревогой наблюдают, как внезапно обрывается храп и возникает пугающая остановка дыхания, затем спящий громко всхрапывает и вновь начинает дышать. Иногда может отмечаться до 500 остановок дыхания за ночь общей продолжительностью до 4 часов, что ведет как к острому, так и хроническому недостатку кислорода и существенно увеличивает риск развития артериальной гипертонии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне.
У больных с нарушениями дыхания во сне отмечаются беспокойный поверхностный неосвежающий сон, потливость и учащенное ночное мочеиспускание, разбитость и головные боли по утрам, резкая дневная сонливость, раздражительность, снижение памяти и внимания, импотенция.
Причины СОАС те же, что и у храпа. Разница заключается лишь в степени их выраженности. Если при храпе стенки дыхательных путей только вибрируют при прохождении струи воздуха, то при болезни они периодически полностью спадаются, прекращая доступ воздуха в легкие.
Причинами храпа являются:
1.Анатомические нарушения, приводящие к сужению дыхательных путей:
— Нарушение носового дыхания
- Искривление носовой перегородки
- Хронические риниты
- Врожденная узость носовых ходов и/или глотки
- Полипы в носу
— Патология глотки
- Удлиненный небный язычок
- Нарушение иннервации мышц мягкого неба вследствие различных дегенеративных нервно-мышечных процессов или в связи с принятием веществ, обладающих миорелаксирующим действием
(снотворные, транквилизаторы, седативные препараты, алкоголь) - Маленькая, смещенная кзади нижняя челюсть (с нарушением прикуса)
- Увеличение небных миндалин
— Ожирение
Риск возникновения храпа у пациентов с ожирением в 8-12 раз выше, чем у пациентов с нормальным индексом массы тела. У пациентов с ожирением 3 степени тяжелая форма синдрома обструктивного апноэ (СОАК) развивается в 60% случаев. Риск развития СОАК существенно повышается при окружности шеи у мужчин более 42 см и у женщин более 40 см.
Жировые отложения в области латеральных стенок глотки ведут к сужению просвета глотки, увеличивая вероятность её спадения на уровне от небного язычка до надгортанника.
2.Функциональные факторы и заболевания, снижающие тонус мышц глотки:
- Собственно, сон (снижение мышечного тонуса)
- Дефицит сна и усталость
- Прием алкоголя
- Прием снотворных препаратов
- Курение
- Снижение функции щитовидной железы (гипотериоз и акромегалия)
- Менопауза у женщин
- Старение
Храп, как звук, представляет собой в большей степени социальную проблему для окружающих, чем для самого человека. Однако храп может быть предвестником и один из основных симптомов серьезного заболевания — синдрома обструктивного апноэ сна.
ОПТИМАЛЬНАЯ ДИАГНОСТИЧЕСКАЯ ТАКТИКА
Диагноз собственно храпа, как правило, не вызывает особых затруднений. Следует, однако, отметить, что сам человек обычно недооценивает свой храп. Окружающие — переоценивают. Например, человек может 10 раз за ночь негромко похрапеть (общая длительность составить 10-20 минут), но это 10 раз разбудит соседа по комнате и у него сложится впечатление, что вся ночь была испорчена громким храпом.
Гораздо сложнее обстоит дело с диагностикой синдрома обструктивного апноэ сна. Для предварительной самодиагностики можно использовать скрининговое правило или тест на дневную сонливость, который позволяет заподозрить заболевание.
Точный диагноз может быть установлен только врачом на основании консультации и полисомногафии.
Полисомнография и кардио-респираторный мониторинг
Полисомнография — метод длительной регистрации различных функций человеческого организма в период ночного сна.
Регистрируются следующие параметры:
- Храп.
- Дыхание.
- Насыщение крови кислородом.
- Дыхательные движения грудной клетки и брюшной стенки.
- Положение тела.
- Электроэнцефалограмма (активность мозга).
- Электроокулограмма (движения глаз).
- Электромиограмма (тонус подбородочных мышц).
- Движения нижних конечностей.
Может также осуществляться постоянная видеозапись сна. Полисомнография проводится в лабораториях сна, располагающих соответствующим диагностическим оборудованием.
Кардио-респираторный мониторинг
Регистрируются те же параметры, что и при полисомнографии, за исключением пп. 6,7,8. Основное отличие кардио-респираторного мониторинга (КРМ) от полисомнографии заключается в том, что не проводится анализ собственно структуры сна. В определенной степени это снижает диагностическую точность метода, однако для диагностики нарушений дыхания во сне (храп и апноэ сна) часто достаточно проведения КРМ.
В случае необходимости диагностики собственно расстройств сна (бессонница, нарколепсия и т.д.) или двигательных нарушений во сне (синдром периодических движений конечностей во сне) необходимо проведение полисомнографии. Полисомнографию также следует проводить в случае предполагаемого сочетания нарушений дыхания во сне с расстройствами собственно сна или двигательными расстройствами во сне.
ОПТИМАЛЬНАЯ ЛЕЧЕБНАЯ ТАКТИКА
Не существует единственного и стопроцентно эффективного метода лечения храпа и синдрома обструктивного апноэ сна. Соответственно, следует относиться с долей здорового скепсиса к объявлениям о чудодейственных вмешательствах, устраняющих храп у всех больных за один сеанс.
Многообразие храпа и разная тяжесть состояния требуют индивидуализации лечебного подхода. Иногда достаточно снизить вес на 5-7 кг, чтобы перестать храпеть. Большое значение имеет точная оценка затрудненного носового дыхания в возникновение храпа. В ряде случаев устранение искривления носовой перегородки избавляет от храпа. Лазерная пластика и криопластика неба эффективны только при неосложненном храпе или легких формах синдрома обструктивного апноэ сна. При резкой гипертрофии миндалин необходимо ставить вопрос о тонзилэктомии, особенно в случае выраженных нарушений дыхания во сне. Применение внутриротовых приспособлений от храпа наиболее эффективно у пациентов с ретро — и микрогнатией.
При тяжелой форме синдрома обструктивного апноэ сна и отсутствии явных анатомических дефектов, которые можно было бы устранить хирургически, единственным эффективным методом лечения является создание постоянного положительного давления в дыхательных путях (СИПАП – терапия)
СИПАП (англ. CPAP) – терапия (аббревиатура от английских слов Continuous Positive Airway Pressure, которые отражают смысл метода). Механизм действия СРАР-терапии достаточно прост. Если в дыхательных путях создать избыточное положительное давление во время сна, то это будет препятствовать их спадению и устранит основной механизм развития заболевания, заключающийся в циклическом перекрытии дыхательных путей на уровне глотки.
Таким образом, конкретные лечебные подходы должны определяться квалифицированным специалистом в зависимости от причин и тяжести состояния. Ниже приведено краткое описание всех возможных методов лечения храпа и синдрома обструктивного апноэ сна.
ОБЩЕПРОФИЛАКТИЧЕСКИЕ МЕРОПРИЯТИЯ И САМОЛЕЧЕНИЕ
Не увеличивать или снизить массу тела
При наличии определенных проблем с нарушениями дыхания во сне увеличение массы тела на 10% от исходной может ухудшить параметры дыхания на 50%. Обычно это сопровождается переходом в следующую по тяжести стадию СОАС. Проводилось наблюдение пациентов, которые за полтора — два года набирали по 15-20% массы тела. Эти пациенты с легкой формой СОАС после набора массы тела получали тяжелую форму со всеми вытекающими последствиями. Это и значительное ухудшения качества сна, учащение ночного мочеиспускания, кризовая утренняя гипертония, утренняя головная боль, резкая дневная сонливость, раздражительность и ряд других симптомов. Существенное снижение массы тела может, соответственно, значительно улучшить ситуацию.
Бросить или ограничить курение
Курение часто вызывает хроническое воспаление глотки и трахеи, сопровождающееся отечностью их стенок и снижением тонуса глоточных мышц. Это, в свою очередь, вызывает сужение дыхательных путей и усиливает храп и СОАС. Следует, однако, крайне осторожно подходить к вопросу прекращения курения у больных с СОАС и ожирением. Это может привести к дальнейшему увеличению массы тела и прогрессированию заболевания (см. выше), что сведет на нет преимущества от прекращения курения. В данной ситуации необходимо сначала предпринять попытку существенного похудания, а уже за тем решать вопрос с курением. В случае продолжения курения желательно, по крайней мере, воздерживаться от него за два часа до сна.
Избегать приема транквилизаторов и снотворных препаратов
Транквилизаторы и снотворные препараты, как правило, снижают мышечный тонус и способствуют расслаблению глоточной мускулатуры, что, в свою очередь, может утяжелять храп и СОАС.
Не принимать алкоголь перед сном
Алкоголь также расслабляет глоточную мускулатуру, провоцируя храп и СОАС. Печень человека перерабатывает около 10-15 мл чистого спирта в час. Например, в 100 мл водки содержится 40 мл чистого спирта, соответственно, отрицательное действие этой дозы будет продолжаться около 2.5-4 часов. Следует особо воздерживаться от одновременного приема алкоголя и снотворных препаратов.
Лечебные мероприятия, не требующие врачебного вмешательства
Позиционное лечение
- Легкие формы храпа и СОАС часто являются позиционнозависимыми и возникают только на спине. Это обусловлено западением языка. Существует простой и эффективный способ отучить человека спать на спине. На ночной пижаме или специальной жилетке между лопаток пришивается карман, в который помещается мяч для большого тенниса. В этом случае каждая попытка лечь на спину будет оканчиваться пробуждением и поворотом на бок. В начале применения этого метода возможно ухудшение качества сна, особенно у лиц, привыкших спать на спине, однако в течение 3-4 недель вырабатывается стойкий условный рефлекс не спать на спине.
- Необходимо обеспечить возвышенное положение изголовья. Приподнятое положение туловища уменьшает западение языка даже в положении на спине. Более того, жидкость в организме смещается книзу, что приводит к уменьшению отечности слизистой на уровне носа и глотки, увеличению их просвета, а, соответственно, и ослаблению храпа.
- Не следует использовать для обеспечения возвышенного положения головы туго набитые большие подушки, так как при этом туловище, как правило, сползает с подушки, а голова оказывается сильно наклонена, что может даже усилить храп.
- Голова должна располагаться максимально параллельно туловищу. Для достижения этого желательно использовать небольшие плоские подушки, ортопедические или специальные контурные подушки. Перечисленные позиционные методы лечения помогают не только при храпе, но и при отрыжке желудочным содержимым, часто отмечающейся у полных храпящих людей. В ассортименте наших аптек есть ряд препаратов для лечения храпа.Капли для полоскания горла «Good night»Данные капли представляют собой смесь 10 различных эфирных масел, применяющуюся в разведенном виде для полоскания горла. По мнению производителей, капли оказывают следующие эффекты:
- Обладают тонизирующим действием на глоточную мускулатуру, что ослабляет храп.
- Уменьшают или устраняют сухость во рту во время сна, першение и другие неприятные ощущения в горле утром.
Смазывают ткани глотки, что уменьшает их травмирование и отечность при храпе.
К сожалению, первоначальный энтузиазм в отношении этих капель, сменился умеренным скепсисом. На основании результатов контролируемых исследований, доложенных на V Всемирном конгрессе по апноэ сна (Марбург, Германия, 1996), был сделан вывод об отсутствии явного клинического эффекта капель в отношении СОАС.
Несмотря на это, вполне возможно рекомендовать данный препарат, так как он, во-первых, явно уменьшает субъективные неприятные ощущения в горле, связанные с храпом (сухость, першение, болевые ощущения), во-вторых, возможно обладает профилактическим действием в отношении прогрессирования заболевания за счет уменьшения хронической травмы мышечных тканей на уровне глотки (работает как смазка). Последнее положение на данный момент не подтверждено, но и не опровергнуто, хотя с патофизиологической точки зрения имеет право на существование.
Препарат СнорСтоп (SnoreStop)
Снорстоп — комплексный гомеопатический препарат
Лекарственная форма: Таблетки для сублингвального приема (под язык).
Показания к применению: препарат Снорстоп применяют в качестве симптоматического средства для снижения интенсивности храпа во время сна.
Противопоказания: абсолютных противопоказаний нет. Препарат осторожно следует применять при синдроме обструктивного апноэ сна (болезни остановок дыхания во сне), беременности.
Принимают Снорстоп один раз непосредственно перед сном (положить таблетку под язык до полного растворения препарата в полости рта). При весе до 72 кг – 1 таблетка перед сном. При весе более 72 кг – 2 таблетки перед сном. При снижении выраженности храпа принимать Снорстоп через день, в случае положительной динамики постепенно снижать частоту применения до прекращения приема.
Препарат Снорстоп применяется в России с 2000 г. Снорстоп предназначен для ситуационного облегчения неосложненного храпа. Он не обладает излечивающим эффектом. После прекращения курсового лечения храп через некоторое время появляется или усиливается вновь. Кроме этого, Снорстоп практически бесполезен при синдроме обструктивного апноэ сна, когда помимо храпа отмечаются остановки дыхания с последующим громким всхрапыванием. Обычно рекомендуется применять Снорстоп для ситуационного устранения или облегчения храпа, например, при поездке в командировку, нахождении в больнице и т.д. Эффект от лечения обычно ощутим уже в первую ночь, но обычно увеличивается и достигает максимума в течение 3-4 дней. Таким образом, желательно начать прием препарата заблаговременно. Снорстоп также рекомендуется ситуационно применять пациентам, у которых храп появляется или усиливается после приема алкоголя. Препарат также показан для лечения храпа, возникшего после перенесенной ангины или фарингита.
Не рекомендуется принимать Снорстоп больше 40 дней. После этого необходимо сделать перерыв приблизительно на тот же период, в течение которого применялся препарат, так как любой длительный прием фармакологических средств несет в себе риск потенциальных осложнений
В случае хронического храпа и, тем более, синдрома обструктивного апноэ сна лучше обратиться в специализированный сомнологический центр для уточнения причин и тяжести болезни и выбора наиболее эффективного лечения.
Стоит упомянуть еще и различные спреи, для облегчения храпа « Храпекс», «Слипекс». Механизм действия этих препаратов так же заключается в тонизировании мышц глотки.
Обеспечение максимально свободного носового дыхания
Затруднение носового дыхания может существенно усиливать храп и СОАС. Остановимся на терапевтических методах улучшения носового дыхания, особенно в ночное время. Наилучший эффект достигается от применения специальных наклеек на нос (см. рисунок). Эти наклейки представляют собой пружинящую полоску, которая приклеивается к крыльям носа и раздвигает их, что существенно облегчает носовое дыхание. Предсказать эффективность полосок можно достаточно просто, попросив пациента захватить крылья носа кончиками пальцев, развести их в стороны и сделать несколько вдохов через нос. Данные наклейки устанавливаются на всю ночь. Применять их можно постоянно или ситуационно, когда нужно максимально облегчить храп или имеются провоцирующие храп факторы (употребление алкоголя, ОРВИ).
При преходящей ночной заложенности носа необходимо рассмотреть возможность аллергической реакции на предметы спальни (пыль, перо, домашний клещ), а также реакции слизистой носа на сухой воздух. В последнем случае хороший эффект дает увлажнение воздуха в течение ночи. Постоянное использование препаратов типа глазолина или санорина нецелесообразно из-за быстрого снижения их эффекта и развития зависимости. В случае хронической носовой обструкции необходима консультация оториноларинголога.
Упражнения для уменьшения храпа
Существует комплекс упражнений, для тренировки мышц языка, нижней челюсти и глотки, направленный на ослабление храпа:
ПРИМЕНЕНИЕ ВНУТРИРОТОВЫХ ПРИСПОСОБЛЕНИЙ ОТ ХРАПА
Существует отечественное внутриротовое устройство для лечения предотвращения и лечения храпа «ЭКСТРА-ЛОР» По виду оно отдаленно напоминает обычную детскую соску и состоит из чашеобразного лепестка, касающегося языка, и фиксирующих ободков, предохраняющих его от заглатывания или выпадения изо рта. Механизм действия заключается в фиксации языка в определенном положении, что препятствует возникновению храпа. Однако и этот механизм не дает 100% результата. Чашеобразный лепесток не может постоянно фиксировать язык.
Лечебный эффект устройства более логично объяснить его рефлекторным действием на мышцы языка и глотки. Если в полости рта оказывается инородное тело, то язык все время пытается его коснуться, иногда даже помимо нашего желания. Наличие в передней полости рта чашеобразного лепестка рефлекторно вызывает выдвижение языка вперед и напряжение его мышц, а также мышц глотки, что препятствуют вибрации и спадению ее стенок.
Это устройство оказывает наибольший эффект у лиц без выраженного ожирения, с неосложненным храпом и нормальным дыханием через нос. Основным препятствием к использованию устройства является возможность ухудшения качества сна из-за наличия инородного тела во рту.
Имеются также внутриротовые приспособления, которые выдвигают вперед нижнюю челюсть, что увеличивает передне-задний размер дыхательных путей и, соответственно, уменьшает храп и тяжесть СОАС. Это могут быть заготовки из термолабильного материала, которые в нагретом виде устанавливаются на верхнюю челюсть (как загубник у боксера), после чего пациент закрывает рот с выдвинутой вперед нижней челюстью. Заготовка застывает и при повторном использовании обеспечивает выдвижение нижней челюсти вперед (рисунок справа). Внутриротовые устройства дают наилучший эффект при неосложненном храпе, легких и умеренных формах СОАС у больных с микро — и ретрогнатией. Основными недостатками моделируемых устройств является их высокая стоимость и необходимость участия врача в их установке.
ЛАЗЕРНАЯ ПЛАСТИКА И КРИОПЛАСТИКА НЕБА
Лечебный эффект указанных методов основан на вызывании термического или холодового ожога слизистой оболочки мягкого неба. Лазером или криоаппликатором наносятся линейные или точечные ожоги в области мягкого неба и небного язычка, что вызывает их воспаление. При заживлении ткани отмечается уменьшение объема и уплотнение неба, что уменьшает его вибрацию и звуковой феномен храпа. Технически процедура достаточно проста и проводится в амбулаторных условиях. Однако пациент испытывает значительные болевые ощущения, напоминающие сильную ангину. Процедура может повторяться 1-3 раза с интервалами в 2-3 недели до достижения желаемого эффекта.
Пластики эффективны при неосложненном храпе и легкой форме СОАС у пациентов с низко расположенным мягким небом и удлинённым небным язычком. При умеренных и тяжелых формах синдрома обструктивного апноэ сна, особенно у пациентов с ожирением, эффективность данных методик низка.
ХИРУРГИЧЕСКОЕ УСТРАНЕНИЕ АНАТОМИЧЕСКИХ ДЕФЕКТОВ НА УРОВНЕ НОСА И ГЛОТКИ
Затруднение носового дыхания является одной из причин возникновения храпа и синдрома обструктивного апноэ сна (СОАС). Средние и тяжелые формы СОАС следует рассматривать как абсолютное показание к устранению хронической носовой обструкции, вызванной искривлением носовой перегородки, полипами или утолщением слизистой оболочки носа. При легких формах и неосложненном храпе, особенно у лиц старших возрастных групп, необходимо тщательно взвесить возможные преимущества и риски. При этом необходимо учитывать социальную значимость храпа для пациента и его желание устранить этот звуковой феномен.
Основным хирургическим вмешательством на уровне глотки является увулопалатофарингопластика. Данная операция предполагает иссечение небного язычка, части мягкого неба и небных дужек, а также удаление миндалин. Указанная операция весьма травматична и должна применяться по строгим показаниям, так как возможно развитие ряда осложнений (послеоперационная остановка дыхания или кровотечение; в отдаленном периоде — гнусавость голоса и попадание пищи в дыхательные пути). Следует также отметить, что при тяжелых формах СОАС у больных с ожирением положительный эффект данного хирургического вмешательства достигается только у 20-30% прооперированных лиц. Это обусловлено сохранением сужения нижележащих отделов глотки на уровне корня языка и надгортанника.
В любом случае решение о хирургическом лечении должно приниматься ЛОР — хирургом с учетом данных клинического осмотра, результатов полисомнографии и других дополнительных методов обследования.
ЛЕЧЕНИЕ ПОСТОЯННЫМ ПОЛОЖИТЕЛЬНЫМ ДАВЛЕНИЕМ В ДЫХАТЕЛЬНЫХ ПУТЯХ
СИПАП (СРАР — терапия)
Выше уже упоминался этот вид лечения. Этот метод неивазивый и простой в применении, но требует наличие специального дорогостоящего оборудования.
Лечение проводится с помощью небольшого компрессора, который подает постоянный поток воздуха под определенным давлением в дыхательные пути через гибкую трубку и герметичную носовую маску. Если у здорового человека наличие трубки и маски на лице может вызвать ухудшение качества сна, то у больного с тяжелой формой СОАС, сопровождающейся сотнями остановок дыхания за ночь, а соответственно и сотнями микропробуждений мозга, сон с аппаратом воспринимается как гораздо меньшее зло. Более того, практически сразу же устраняется дневная сонливость, улучшается общее качество жизни.
Процедура подбора лечебного давления проводится в сомнологических клиниках. В последствие пациент самостоятельно пользуется аппаратом в домашних условиях.
В тяжелых случаях аппарат необходимо использовать каждую ночь. При более легком течении заболевания возможно периодическое применение аппарата (4-5 раз в неделю). Лечение практически не дает побочных эффектов. Отмена аппаратного лечения (даже если оно проводилось несколько лет) не влечет за собой каких-либо осложнений, за исключением постепенного возвращения исходной симптоматики. Применение аппарата не излечивает человека, но обеспечивает нормальный сон, улучшение качества жизни и профилактику серьезных осложнений. Даже очень тяжелые больные уже через несколько дней могут ощутить значительное улучшение самочувствия.
ЗАКЛЮЧЕНИЕ
В сегодняшней лекции мы постарались выяснить, что же такое храп, каковы причины его возникновения.
-Лечение храпа – непростая задача, требующая повышенного внимания к диагностике не только ЛОР органов, но и общесоматического состояния больного.
-В большинстве клинических случаев лечение храпа – этапный процесс.
-Ни одна из существующих методик не может дать 100% гарантию избавления от храпа. Средняя эффективность современных методик составляет 70%.
-При неосложненном храпе можно попробовать самостоятельно методы консервативного лечения (гимнастика, спреи, позиционное лечение). Но при обструктивном апноэ – это лишняя трата драгоценного времени.
Спасибо за внимание. Будьте здоровы!
Инородные тела глотки
Причины.
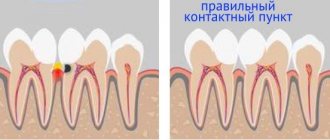
Обычно локализуются в рото- и гортаноглотке, куда попадают с пищей, иногда при манипуляциях во рту (булавка, игла, зубочистка). Самым частым инородным телом глотки является рыбья кость, которая вонзается в рыхлую ткань небных, язычной миндалин, в валлекулы корня языка. Реже инородные тела (монета, мясная кость) фиксируются в грушевидных карманах. В носоглотку инородные тела попадают из полости носа (игла), из нижних отделов глотки при рвоте. Это происходит чаще у детей и лиц пожилого возраста.
Симптомы.
Боль в горле при глотании с иррадиацией в ухо (колющая при рыбьей кости), дискомфорт в проекции инородного тела, иногда гиперсаливация, рвота, затрудненное глотание.
Осложнения.
Кровотечение, острый фарингит, латерофарингеальный абсцесс, медиастинит, флегмона глотки, шеи, сепсис, стеноз гортани.
Первая врачебная помощь.
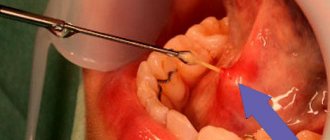
При фарингоскопии следует внимательно осмотреть небные миндалины, отодвинув небные дужки, при непрямой ларингоскопии – корень языка, валлекулы языка, грушевидные карманы. Допускается пальцевое исследование.
Извлекают инородное тело корнцангом или пинцетом под визуальным контролем, после этого — рекомендовать полоскать ротоглотку раствором антисептика, придерживаться щадящей диеты. При иной локализации инородных тел глотки пациента следует в срочном порядке госпитализировать в оториноларингологическое отделение.
Специализированная помощь.
Инородные тела язычной миндалины, валлекул корня языка и грушевидных карманов извлекают при непрямой ларингоскопии у взрослых и прямой гипофарингоскопии у детей с помощью гортанного корнцанга или щипцов. Назначают противовоспалительную терапию. Если инородное тело в глотке не обнаружено, а болевой синдром сохранен, необходимо исключить инородное тело пищевода. С этой целью проводят фиброгипофарингоскопию и эзофагоскопию
Глотка
Глотка
(лат.
pharynx
) — верхняя часть пищеварительного тракта человека, имеющая форму трубки, одним концом открывающаяся в ротовую полость, а другим — в пищевод. Глотка простирается от основания черепа до 6-7-х шейных позвонков. Внутреннее пространство глотки составляет полость глотки. Глотка расположена позади носовой и ротовой полостей и гортани, впереди от основной части затылочной кости и верхних шести шейных позвонков.
Полость глотки отделена от пищевода верхним пищеводным сфинктером.
Сжатие глотки осуществляется мышцами — констрикторами (сжимателями) глотки: верхним, средним и нижним. Обратную к ним функцию выполняют мышцы — подниматели глотки: шилоглоточная и трубноглоточная
Длина глотки 12-14 см, она условно делится на 3 части:
а) верхняя — носовая часть (носоглотка); б) средняя — ротовая часть (ротоглотка); в) нижняя — гортанная часть (гортаноглотка).
Отверстие, соединяющее полость рта с глоткой, называется зевом.
Из анатомических особенностей необходимо обратить внимание на обилие лимфоидной ткани в области глотки, что имеет большое клиническое значение. Как уже упоминалось, между дужками мягкого неба слева и справа имеется по миндалине. На границе между верхней и задней стенками глотки по средней линии имеется очаг скопления лимфоидной ткани — глоточная миндалина (третья миндалина). На передней стенке нижней части глотки в корне языка расположена четвертая миндалина. Весь комплекс лимфоидной ткани, расположенной на всех сторонах глотки, носит название лимфоидного глоточного кольца. На задней стенке глотки в слизистой оболочке имеется множество фолликул скопления лимфоидной ткани (Ионов А.Ю. и др.).
Кислотность секрета глотки у здоровых и больных хроническим ларингитом и с фаринголарингеальным рефлюксом
Кислотность секрета глотки у здоровых и больных хроническим ларингитом и с фаринголарингеальным рефлюксом различна. У больных при сравнении с группой здоровых лиц кислотность секрета глотки выше, т.е. рН меньше (А.В. Лунев):
| Группы обследованных | Средние значения кислотности секрета глотки, ед. рН |
| Здоровые | 6,5 |
| Больные хроническим ларингитом без ГЭРБ | 5,6 |
| Пациенты с фаринголарингеальным рефлюксом | 4,9 |
| Больные ГЭРБ без фаринголарингеального рефлюкса | 5,2 |
На сайте GastroScan.ru в разделе «Литература» имеется подраздел «ЛОР-заболевания, ассоциированные с заболеваниями ЖКТ», содержащий публикации для профессионалов здравоохранения по данной тематике.
Материалы для пациентов
Также на сайте GastroScan.ru имеются материалы для пациентов по различным аспектам гастроэнтерологии:
- «Советы врачей» в разделе сайта «Пациентам»
- «Популярная гастроэнтерология» в разделе «Литература»
- «Популярная гастроэнтерология» в разделе «Видео»
Назад в раздел
Инородные тела пищевода
Причины.
Поспешная еда, отсутствие зубов, неадекватные зубные протезы, снижение глоточного рефлекса, алкогольное опьянение, рубцовое сужение пищевода. Инородные тела застревают обычно в области физиологических сужений, чаще на уровне первого грудного позвонка.
Симптомы.
Начало заболевания внезапное, связано с приемом пищи. Характерны боль в горле или за грудиной с иррадиацией в спину, межлопаточную область, дисфагия, афагия, слюнотечение, общая слабость, недомогание, болезненность при пальпации шеи (слева), усиливающаяся при поколачивании по позвоночнику, возможно вынужденное положение головы.
При локализации инородного тела в области первого физиологического сужения пищевода голова наклонена вперед, вниз, пациент держит ее неподвижно, поворачивается всем туловищем. При локализации инородного тела в грудном отделе пищевода – положение больного полусогнутое («поза несущего человека»).
При непрямой ларингоскопии выявляют отечность, гиперемию слизистой оболочки в области черпалонадгортанных складок, черпаловидных хрящей, скопление слюны в грушевидном кармане (чаще левом). Возможны позывы на рвоту, кашель. Крупное инородное тело может вызвать затрудненное дыхание через гортань.
Осложнения.
Перфорация пищевода, периэзофагит, медиастинит, кровотечение из магистральных сосудов.
Первая врачебная помощь.
. Немедленная эвакуация в госпиталь. Запрещаются попытки протолкнуть инородное тело проглатыванием корок хлеба, использованием бужей.
Специализированную помощь
оказывают оториноларингологи совместно с эндоскопистами. Для этого проводят непрямую ларингоскопию, рентгенологическое исследование шейного отдела в двух проекциях (по Г.М.Земцову), позволяющее обнаружить тень инородного тела, косвенные признаки неконтрастного инородного тела пищевода или повреждения его стенок.
Такими симптомами являются:
- выпрямление шейного отдела позвоночника вследствие напряжения лестничных мышц;
- расширение предпозвоночного пространства;
- наличие симптома воздушной «стрелки» – скопления воздуха, вышедшего из желудка, ниже уровня инородного тела, заостренный конец «стрелки», указывающий на место расположения инородного тела;
- полосчатые просветления в предпозвоночном пространстве – признак проникновения воздуха в позадипищеводную клетчатку или развития гнилостного воспаления с образованием газа.
С диагностической и лечебной целью проводят также фиброэзофагоскопию. При невозможности извлечь ущемленное инородное тело пищевода при эзофагоскопии выполняют эзофаготомию. Назначают противовоспалительную терапию.
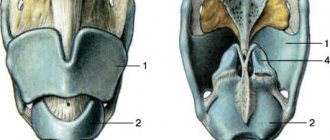
Виды пальпации гортани и шеи
Поверхностная пальпация
Этот тип исследования ориентирован на получение объективных данных о консистенции и тургоре кожи в области шеи, который может быть изменен в результате развития патологического процесса, например, злокачественной опухоли. Пациент находится в вертикальном положении.
Область пальпируется в двух позициях — при обычном положении головы и слегка запрокинутой назад. Результаты позволяют оценить характер рельефа кожи, покрывающей гортань и соседние области.
- подъязычная кость;
- щитовидный хрящ;
- перстневидный хрящ;
- грудная кость;
- выступ подъязычной кости;
- впадина между подъязычной костью и щитовидным хрящом;
- кадык;
- впадина между перстневидным и щитовидным хрящами;
- дуга перстневидного хряща;
- гортанный выступ;
- впадина над грудной костью.
Инородные тела дыхательных путей
Причины.
Аспирация жидкости или обтурация частицами пищи, грунта при внезапном глубоком вдохе, падении, плаче, испуге, разговоре, смехе. Этому способствует отвлечение внимания пострадавшего во время еды, привычка держать во рту посторонние предметы, снижение гортанно-глоточного рефлекса, ношение съемных зубных протезов, алкогольное опьянение, отсутствие сознания при черепно-мозговой травме, отравлении.
Чаще встречаются инородные тела бронхов (88%), реже – трахеи (8,8%) и гортани (3,2%). Клиническая картина зависит от характера, формы и уровня нахождения инородного тела в дыхательных путях.
Глубокая пальпация
Врач детально обследует зону подъязычной кости, пальпирует углы нижней челюсти. Движения пальцев рук врача направляются сверху вниз, спускаясь по краям грудиноключично-сосцевидной мышцы. После пальпации надключичных ямок он уже переходит непосредственно к самой гортани. Отоларинголог перебирает пальцами обеих рук все ее элементы, исключая/устанавливая болезненность, определяет форму и консистенцию структур.
Перемещение гортани из стороны в сторону помогает оценить степень ее подвижности. При травмах, например, в случае перелома хрящей, при смещении органа вправо-влево становится различим хруст.
Проводя пальпацию гортани, также можно выявить перешеек щитовидной железы, который находится близко к перстневидному хрящу. Ощупывая эту область, врач предлагает пациенту сглотнуть слюну. Если в ходе таких действий ощущается своего рода толчок, это может свидетельствовать о наличии эктопированного участка в тканях щитовидной железы.
Для записи на консультацию к отоларингологу звоните по одному из указанных телефонов или оставьте онлайн-заявку на сайте. Все специалисты принимают по предварительной записи. В экстренных случаях и при неотложных состояниях можно воспользоваться услугой вызова врача на дом.
Инородные тела гортани
Симптомы.
При инородных телах, закрывающих более половины голосовой щели (живая рыба, кусок пищи, аденоидная ткань), развивается молниеносный стеноз: возникает удушье, исчезает голос, утрачивается сознание.
Острые и тонкие металлические инородные тела (булавки, швейные иглы, рыбья кость) вначале не вызывают резкого нарушения дыхания. Возникает судорожный кашель, сопровождающийся внезапным затруднением дыхания, возможны расстройство голоса, рвота, боль в области гортани. При ларингоскопии можно обнаружить инородное тело, вонзившееся в область черпаловидного хряща, черпалонадгортанной складки. Присоединение отека слизистой оболочки вызывает нарастание инспираторной одышки.
Осложнения.
Инородное тело, обтурирующее просвет гортани, вызывает молниеносный стеноз, и без надлежащей помощи в ближайшие минуты приводит к летальному исходу. При неполной обтурации гортани посторонним предметом в ближайшие часы развивается острый стеноз гортани.
Первая врачебная помощь.
При IV (терминальной) стадии стеноза гортани проводят коникотомию или крикоконикотомию, при III (декомпенсированной) стадии стеноза – срочную трахеостомию. Осуществляют введение дегидратирующих, мочегонных, антигистаминных, кортикостероидных препаратов. Пострадавшего немедленно эвакуируют в ЛОР-отделение.
Специализированная помощь
заключается в безотлагательном удалении инородного тела при непрямой (у детей) или прямой фиброларингоскопии с участием эндоскописта и анестезиолога, проведении противоотечной, противовоспалительной, симптоматической терапии.
Инородные тела трахеи
Симптомы.
Инородные тела (орешки, бобы, горох, арбузные семечки), увлеченные вдыхаемым воздухом, могут проходить через голосовую щель и фиксироваться на слизистой оболочке трахеи. Это приводит к приступообразному судорожному сухому кашлю, затрудненному дыханию, боли за грудиной, рвоте при приступах кашля. Обнаруживают симптомы «баллотирования» или «хлопания» постороннего предмета в трахее. Присоединение отека слизистой оболочки приводит к инспираторной одышке.
Осложнения.
Инородные тела, способные к набуханию (семена бобов), в сочетании с реактивным отеком слизистой оболочки трахеи могут привести к ее стенозу, особенно у маленьких детей, развитию трахеита.
Первая врачебная помощь.
Назначают седативные, дегидратирующие, антигистаминные, кортикостероидные препараты, антибиотики, кислородные ингаляции. При декомпенсированном стенозе выполняют трахеостомию.
Специализированная помощь
состоит в неотложном удалении инородного тела при верхней трахеоскопии под наркозом с применением миорелаксантов. При невозможности извлечь разбухшее инородное тело через голосовую щель проводят трахеостомию на бронхоскопической трубке и удаляют его через разрез в трахее. Назначают противовоспалительную, противоотечную, симптоматическую терапию.