23.11.2019
Термин «остеобластокластома» был предложен А. В. Русаковым в 1959 году. В Международной гистологической классификации первичных опухолей и опухолеподобных заболеваний костей принят термин «гигантоклеточная опухоль».
До настоящего времени существуют различные наименования гигантоклеточной опухоли: гигантоклеточная опухоль типа эпулида, бурая опухоль, гигантома, гигантоклеточная саркома, остеокластома, местная фиброзная остеодистрофия.
В этиологии данной опухоли, по мнению ряда авторов, существенную роль играет травма кости. Гигантоклеточные опухоли относят к истинным опухолям — бластомам. В настоящее время и хирургами, и патологоанатомами данные опухоли признаны доброкачественными, хотя и склонными к рецидивированию. Это привело к замене терминов «гигантоклеточная саркома», «гигантоклеточная опухоль» термином «гигантома». Гигантоклеточная опухоль может принимать саркоматозное строение.
Остеобластокластома является доброкачественной остеогенной опухолью. Возникает в челюстных костях. Опухоль развивается преимущественно у лиц молодого возраста, чаще у женщин 11–30 лет. По данным Ю. И. Бернадского, остеобластокластомы составляют 20,7 % от числа опухолей костей лица.
Остеобластокластома может располагаться по периферии кости и в толще костной ткани. При локализации на альвеолярном отростке челюсти её рассматривают как гигантоклеточный эпулид. В нижней челюсти опухоль чаще всего выявляется в области премоляров и моляров, в верхней челюсти — в области премоляров. К редким локализациям относится поражение скуловой кости.
Остеобластокластома— клиника образования
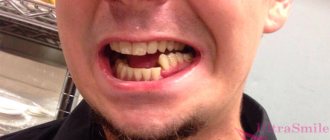
Незаметно для больного появляется равномерное утолщение на одном из участков нижней или верхней челюсти, часто безболезненное. Рост опухоли продолжается в течение 3–10 лет, но иногда бывает и более интенсивным.
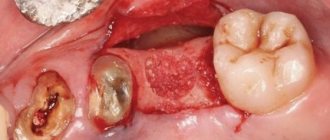
При пальпации образования его плотные участки чередуются с размягчёнными. Форма его выпуклая, куполообразная, иногда происходит истончение стенок челюсти, что проявляется в виде симптома Дюпюитрена (крепитация). Зубы в зоне образования подвижны, электровозбудимость их понижена, в очаге поражения отмечается резорбция корней зубов на 1/3 длины. Слизистая над опухолью либо не изменена, либо слегка анемична, бывает расширена венозная сеть слизистой оболочки в области опухоли.
При возникновении одонтогенного воспалительного процесса превалируют признаки острого воспаления. Диагноз может быть установлен при комплексном клинико-рентгенологическом исследовании.
На основании клинико-рентгенологических данных и морфологической картины различают три основные формы остеобластокластом: ячеистую, кистозную, литическую.
Ячеистая форма чаще наблюдается в зрелом и пожилом возрасте, характеризуется очень медленным развитием. При обследовании больного определяется плотная припухлость с бугристой поверхностью, отграничить опухоль от здоровых участков кости клинически не удаётся; челюсть часто имеет веретенообразную форму. Зубы, расположенные в зоне опухоли, редко меняют своё положение. Электровозбудимость пульпы интактных зубов не нарушена. Слизистая оболочка, покрывающая опухоль, несколько анемична.
При кистозной форме опухоли первыми симптомами заболевания в большинстве случаев являются жалобы на зубную боль. При пальпаторном обследовании отдельные участки опухоли податливы при надавливании (симптом «пергаментного хруста»); истончённая кость над опухолью имеет гладковыпуклую, куполообразную форму.
Литическая форма встречается редко, чаще в детском и юношеском возрасте, и составляет 10 % от всех остеобластокластом челюстей. Развитие данной формы остеобластокластомы происходит довольно быстро. В ряде случаев первый признак развивающейся опухоли — боль. При истончении кортикального слоя, наряду с самостоятельными болями в покое, появляется боль при пальпации. Венозная сеть сосудов слизистой оболочки, покрывающей опухоль, расширена. Зубы нередко смещаются и становятся подвижными, электоровозбудимость пульпы понижается. В области поражения могут происходить патологические переломы челюсти; при локализации на верхней челюсти возможно прорастание в верхнечелюстную пазуху, носовую полость и другие кости лицевого скелета. При пункции образования обнаруживается жидкость бурого или желтоватого цвета, что связано с распадом эритроцитов и образованием гемосидерина, иногда с кровью. Пунктат не включает в себя кристаллов холестерина, что обычно встречается при кисте.
Этиология
Частота данной опухоли среди всех первичных опухолей костей составляет около 4–9,5%. Доля ГКО в структуре всех доброкачественных костных опухолей — 18–23%. Наиболее часто заболевание обнаруживается в третьем десятилетии жизни, очень редко опухоль наблюдается у детей до 15 лет и у больных с незавершенным остеогенезом. Женщины поражаются ГКО чаще, чем мужчины, в соотношении 1,5:1. Наиболее частой локализацией опухоли являются метаэпифизарные отделы длинных трубчатых костей: дистальный отдел бедренной кости — 23–30%, проксимальный отдел большеберцовой кости — 20–25%, дистальный отдел лучевой кости — 10–12%, проксимальный отдел плечевой кости — 4–8%. Реже ГКО наблюдается в крестце — 4–9%, в телах позвонков — 3–6%, в мелких костях кисти — 1–5%, стопы — 1–2%. В большинстве случаев ГКО — доброкачественная опухоль, однако в 1–1,5% встречаются первично-злокачественные формы и в 10–25% наблюдений диагностируются вторично-злокачественные опухоли.
Остеобластокластома — рентгенологическая картина
Рентгенологически при ячеистой форме опухоли на месте очага поражения отмечается тень от множества мелких и более крупных полостей или ячеистых образований, отделённых друг от друга костными перегородками различной толщины. Реакции со стороны надкостницы не наблюдается. Картина во многом сходна с рентгенологической картиной амелобластомы.
Кистозная форма на рентгенограмме напоминает одонтогенную кисту челюсти и амелобластому. Отличие кистозной формы амелобластомы в том, что её граница с костью нередко имеет мелкофестончатые очертания в виде чрезвычайно маленьких бухточек.
При литической форме остеобластокластомы опухоль даёт бесструктурный очаг просветления.
Причины развития остеобластокластомы челюсти
В основе любого опухолевого перерождения клеток лежит изменение структуры клеточной ДНК. И сегодня до конца не выяснено, что именно вызывает такие изменения. Не найден окончательный ответ и на вопрос о том, почему иммунная система иногда теряет из виду опухолевые клетки. Вместе с тем, выявлены определенные закономерности возникновения остеобластокластомы и установлено, какие факторы способны спровоцировать развитие этой опухоли. К таковым относятся:
- Механические травмы – так, остеобластокластома может быть спровоцирована ушибом челюстной кости либо постоянным травмированием слизистой оболочки ротовой полости некачественно обработанной зубной пломбой либо плохо подогнанным зубным протезом.
- Занесение инфекции в лунку от удаленного либо выпавшего зуба.
- Хронические воспалительные процессы в периодонте, надкостнице либо челюстной кости. Также возникновению опухоли может способствовать гайморит или актиномикоз.
- Присутствие в тканях и полостях челюсти обломков пломб, остатков корней зубов и прочих инородных тел.
Остеобластокластома — микроскопическая картина
Микроскопически в остеобластокластоме различают большое количество мелких, слегка вытянутых клеток с округлым ядром (типа остеобластов), среди которых определяются массивные скопления гигантских многоядерных клеток (остеокластов). В одноядерных клетках отмечаются митозы, в многоядерных они отсутствуют. Форменные элементы опухоли представлены также фибробластами и ксантомными клетками. Участки кровоизлияний подвергаются макрофагальной реакции соответствующими фагоцитарными клетками. В некоторых участках опухоли обнаруживаются островки остеоидной ткани. Опухоль насыщена распавшимися эритроцитами и имбибирована кровяным пигментом — гемосидерином, который придаёт ей бурую окраску. Наличие последнего и множественных кровоизлияний, часто в виде кровяных кист, обусловлено особенностью кровотока в опухоли.
Кровь в остеобластокластоме циркулирует вне сосудистого русла по межтканевым щелям. Отсутствие эндотелия позволяет ей проникать в ткань опухоли и скапливаться там. При этом форменные элементы крови разрушаются, образуя скопление гемосидерина. Иногда в опухоли может обнаруживаться обилие фиброзной ткани.
Остеобластокластома — дифференциальная диагностика
Остеобластокластому (кистозная и ячеистая формы) необходимо дифференцировать с амелобластомой и радикулярной кистой, литическую форму — с остеогенной саркомой (в отличие от остеолитической саркомы в остеобластокластоме отмечаются истончение и вздутие коркового слоя челюсти) и фиброзной остеодисплазией (характерен медленный рост и сохранение на рентгенограмме непрерывности коркового слоя челюсти), фибромиксомой, центральными фибромами челюстей.
Клинико-рентгенологическое обследование без гистологического сопоставления бывает недостаточным для установления точного диагноза остеобластокластомы. Частота расхождения клинического диагноза с патогистологическим составляет 30%; наиболее частые расхождения возникают при дифференцировании остеобластокластомы с амелобластомой — 16 %
Остеобластокластома — лечение
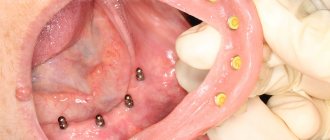
Лечение остеобластокластом челюстей — хирургическое. При кистозной и ячеистой формах обычно достаточно тщательного выскабливания очага поражения. Если опухоль занимает значительные участки челюстной кости, возможно проведение резекции нижней челюсти, при необходимости — с одномоментной костной пластикой. При литической форме чаще используется частичная резекция челюсти без нарушения непрерывности нижнечелюстной кости (континуитальная резекция) или резекция фрагмента челюсти с одномоментной костной пластикой. Лучевая терапия не даёт достаточного лечебного эффекта. Однако данный метод лечения назначается больным, которым любое оперативное вмешательство противопоказано по общесоматическому статусу. Обычно используют короткофокусную рентгенотерапию, дистанционную гамма-терапию, тормозное и электронное излучение высоких энергий. Средняя доза облучения колеблется в пределах 30–50 Гр/кг. Прогноз лечения благоприятный, однако возможность малигнизации и метастазирования опухоли при доброкачественном характере новообразования не исключается. К рецидивам опухолевого процесса обычно приводит неправильная лечебная тактика.
Опубликовано в Статьи
Миксома нижней челюсти
Миксомы — это опухоли доброкачественного характера, которые образуются на челюстно-лицевой кости. Они составляют не более 1% среди заболеваний данного типа, которые локализуются в определённой области человеческого организма.
Причины возникновения
Данное заболевание передается по наследству, или является продолжением течения некоторых заболеваний ротовой полости. При правильном лечении миксома редко переходит в хроническую стадию. Однако если не прибегнуть к профессиональной помощи специалиста, она может достичь внушительных размеров.
Структура миксомы формируется из муцина и пронизывающих её кровеносных сосудов, которые являются, одновременно, питающими. В связи с тем, что опухоль обладает довольно продолжительным сроком для своего формирования, который может составлять до нескольких лет, заметить новообразование удается чаще всего только при внешнем осмотре. Миксома проявляется на поверхности кожи в виде гладкой выпуклости, с достаточно плотной основой и имеет в своем составе ячеистую структуру с несколькими перегородками.
Местом её локализации чаще всего является нижняя челюсть. Опухоль приводит к смещению или расшатыванию зубов с последующим их выпадением в случае отсутствия необходимого лечения. Нижняя губа при этом может онеметь или даже потерять подвижность.
Диагностирование и последующее лечение
Для определения наличия опухоли применяются следующие методы:
- Рентгенологические снимки. Они свидетельствуют не только о наличии данного образования, его размерах и строении, но также и о наличии структуры из ячеек, которая выглядит на изображении в виде сот, вместо положенной костной ткани.
- Проведение пункции. У пациента берется проба, из пострадавших тканей, в виде светлой жидкости. Данный метод хотя и не позволяет получить полную картину, однако помогает при диагностировании миксомы. Этот тип исследования проводится в случаях, когда другие методы не принесли должных результатов.
- Гистологическое исследование. Данный тип диагностики позволяет произвести наиболее полное изучение тканей появившегося образования. При этом раскрывается полная клиническая картина заболевания.
Для лечения миксомы на любой из её стадий используют хирургическое вмешательство. Во время операции повреждённый участок, вместе со здоровой тканью, полностью удаляется под наркозом. Это позволяет предотвратить дальнейшее её распространение. Данная операция является простой и не несет в дальнейшем никаких последствий. Однако это происходит в случае раннего обнаружения опухоли. Поэтому если человек замечает, какую либо, опухоль в полости рта, необходимо немедленно обратиться за диагностикой к специалисту. Данные действия помогут предотвратить осложнения, которые могут привести к потере большого количества зубов или даже навредить внешности человека.