Свищ всегда приходит внезапно, когда воспаление уже вылечено или операционная рана давно зажила. Его появление нельзя предугадать, хоть его формирование проходит не без симптомов, но то, что в этом месте случится именно свищ — догадаться невозможно. Зато появившийся свищ спутать с чем-то другим очень сложно.
- Что такое свищ?
- Виды свищей
- Причины появления свищей
- Симптомы появления
- Методы диагностики
- Способы лечения свищей
- Профилактика свищей
Что такое свищ?
Свищ — это сформировавшееся в результате патологического процесса соустье между полыми органами желудочно-кишечного тракта и/или мочеполовой системы. Свищ — это также и извитой трубчатый ход от органа, проходящий через мягкие ткани с выходом на кожу.
Более благозвучное название свища, заимствованное из латыни — «фистула», но это медицинское понятие более широкое, поскольку включает также искусственно сформированные соустья, как оперативно создаваемая фистула между веной и артерией у диализных пациентов. В одной ипостаси фистула — это свищ, в другой — искусственно созданное соустье, свищ же всегда нерукотворная патология.
Свищ всегда имеет начало — внутреннее отверстие, локализующееся в первичном очаге воспаления с нагноением. Началом свища может быть незаживающая рана от травмы или операции, что особенно характерно для органов желудочно-кишечного тракта, продуцирующих секреты: желудочный, кишечный или панкреатический сок, желчь.
Наружное отверстие свища может открываться в другой орган или на кожу, как при свище прямой кишки, но это отверстие не обязательно — некоторые свищевые ходы слепо заканчиваются в мягких тканях, мышцах или клетчатке, образуя там гнойные кистообразные полости — затёки.
Анестезия и обезболивание после операции
Подавляющее большинство оперативных вмешательств по поводу свищей прямой кишки проводятся под субарахноидальной или, как ее еще называют, спинальной анестезией. Она относится к регионарным методам анестезии, при которых происходит блокада передачи нервных импульсов в определенной части тела. Отличительной особенностью любого метода регионарной анестезии является минимальное количество осложнений, в частности, со стороны сердечно-сосудистой системы, органов дыхания, головного мозга. Вы при этом находитесь в сознании или, по Вашей просьбе, пребываете в поверхностном медикаментозном сне (седация).
В случае проведения субарахноидальной анестезии при операциях на промежности блокада нервного импульса происходит на пояснично-крестцовом уровне. В нашей клинике врачи анестезиологи-реаниматологи предпочитают выполнение “седельного” блока, обеспечивающего идеальную анестезию промежности практически без моторного блока, т.е. с сохранением двигательной функции. При необходимости анестезию возможно дополнить внутривенной седацией. Все это обеспечивает максимальный комфорт для пациента и идеальные условия для работы хирурга.
Если Вы постоянно принимаете ряд препаратов, например, гипотензивных, влияющих на свертываемость крови или других, за несколько дней до операции обязательно сообщите об этом врачу анестезиологу-реаниматологу.
Оперативные вмешательства на промежности также можно провести и под общей анестезией.
После операции в обязательном порядке в плановом режиме Вам будет назначено обезболивание в течение нескольких дней, которое можно с легкостью проводить в домашних условиях с помощью таблетированных препаратов. К ним относят местноанестезирующие препараты, внутривенные анальгетики и, при выраженном болевом синдроме, сильнодействующие средства.
Виды свищей
Классификация свищей многообразна, у каждого органа — собственная градация свищей по локализации, иногда степени вовлечения окружающих тканей и даже по объему через свищ выделяемого секрета.
Полные свищи имеют наружное и внутреннее отверстие, неполные — только внутреннее.
Открывающиеся в коже называются наружными свищами, соединяющие органы свищи — внутренние.
Внутренние свищи по числу вовлеченных в процесс органов бывают комбинированными и изолированными. Изолированные свищи называются по органу, давшему ему начало: панкреатический, желчный, кишечный, вагинальный, мочеточниковый и так далее.
При соустье двух или нескольких органов — комбинированном виде свища используется «объединённое» название, так при свищевом ходе между прямой кишкой и влагалищем — свищ ректовагинальный, при свищевом ходе от желчного пузыря к желудку — свищ холецистогастральный, между поджелудочной железой и стенкой желудка — панкреатогастральный или поджелудочно-желудочный свищ.
По количеству ходов свищи делятся на одноканальные или простые и многоканальные или сложные, а также разветвленные или непрямые и неразветвленные или прямые.
По состоянию тканей и хода — инфицированные или осложненные свищи, как правило, гнойные и «чистые» неинфицированные или неосложненные свищи с выделением, к примеру, желчи или панкреатического сока.
| В зависимости от количества отверстий | Полные свищи | Имеют два отверстия – соединяют два органа между собой или один орган с поверхностью кожи. |
| Неполные свищи | Имеют только одно отверстие. | |
| В зависимости от локализации второго отверстия (для полных свищей) | Внутренние свищи | Соединяют внутренние органы. |
| Наружные свищи | Соединяют внутренние органы с поверхностью кожи. | |
| В зависимости от количества вовлеченных органов | Изолированные свищи | Получают название только по одному органу, давшему начало свищу. |
| Комбинированные свищи | Вовлечено два и более органов. | |
| В зависимости от хода свища | Одноканальные (простые) | Один свищевой ход. |
| Многоканальные (сложные) | Несколько свищевых ходов. | |
| Разветвленные (непрямые) | Имеется разветвление свища. | |
| Неразветвленные (прямые) | Нет разветвлений. | |
| В зависимости от наличия осложнений | Неосложненные (неинфицированные) | Признаки инфекции отсутствуют. |
| Осложненные (инфицированные) | Имеются признаки инфекционного процесса в свище. | |
| В зависимости от течения | Первичные | Свищ обнаружен впервые. |
| Рецидивирующие | Процесс то утихает, то вновь активируется: развивается воспаление, появляются новые свищевые ходы или открываются старые. |
Свищи делятся на первичные и хронически протекающие — рецидивирующие, когда процесс то затухает, то вновь воспаляется с образованием новых ходов и, иногда, закрытием старых.
Свищ прямой кишки классифицируют по отношению к анальному сфинктеру, а свищи, локализующиеся над анусом и подковой огибающие его, с открытием внутрь прямой кишки ещё и градуируют по 4 степеням сложности.
Поджелудочные полные свищи могут быть малыми с выделением до полстакана сока, средними — до 700 миллилитров и большими.
Вариантов классификаций столько — сколько существует в человеческой природе видов свищей.
Анатомия прямой кишки и перианальной области, функции запирательного аппарата
Прямая кишка и анальный канал – конечные отделы пищеварительного тракта. Непосредственные задачи прямой кишки – накопление, формирование и выведение кишечного содержимого и газов. Функции анального канала уникальны: система нервных рефлексов и сложнейший мышечный комплекс обеспечивают одну из наиболее важных функций организма — контроль опорожнения кишечника, а также дифференцировку состава кишечного содержимого без необходимости сознательной оценки и последующий «умный» контроль эвакуации. Другими словами, здоровый человек большую часть времени не задумывается над тем, какое именно содержимое находится в прямой кишке, нужно ли и можно ли в данной обстановке его удерживать. Все это контролируется неосознанно, благодаря многоуровневой нервно-мышечной саморегуляции процесса держания.
Примерную границу между прямой кишкой и анальным каналом со стороны слизистой оболочки (просвета) кишки образует так называемая зубчатая линия. На ней располагаются вертикальные складки, чередующиеся с углублениями – криптами. В крипты открываются протоки анальных желез. Слизь, продуцируемая этими железами, облегчает скольжение кишечного содержимого при прохождении через анальный канал. Такие обстоятельства, как травматизация, отек слизистой при нарушении дефекации, хронические заболевания кишечника могут привести к воспалительным изменениям крипт и анальных желёз.
Кнаружи от слизистой оболочки расположен комплекс мышц – это упоминаемые выше мышцы-сфинктеры, обеспечивающие функцию удержания и выведения. Выделяют внутренний и наружный сфинктеры. Внутренний сфинктер формирует так называемый тонус покоя, бесперебойно обеспечивая герметичность анального канала. Регуляция и сокращение его происходят неосознанно, то есть без нашей воли. Наружный сфинктер окружает внутренний и состоит из нескольких слоев (порций). Его сокращение происходит за счет нашего волевого усилия (Рис.1).
Рисунок 1. Схематичное изображение сфинктеров прямой кишки
Причины появления свищей
Большинство свищей формируется в результате осложненного течения воспалительного процесса: при остром панкреатите, воспалении окружающей прямую кишку клетчатке — парапроктите, язвенно-некротическом колите — болезни Крона.
Деструктивные процессы внутренних органов тоже могут положить начало формированию свищевого хода, так происходит при пролежнях стенки желчного пузыря крупным камнем, когда сдавливание тканей приводит к их истончению и последующему разрыву. У трёх их четырёх женщин с желчнокаменной болезнью пролежни — ведущая причина формирования желчного свища.
Аналогичный механизм локальной деструкции тканей включается при прободении или пенетрации язвы желудка в поджелудочную железу, завершающийся открытием желудочно-поджелудочного свищевого хода.
Некоторые исследователи причиной образования свища считают ишемические изменения стенки прямой кишки при частом использовании ректальных свечей с НПВС.
Травмы операционные, родовые и спонтанные — одна из ведущих причин образования свища. Операционные травмы могут быть случайными — не замеченными при ревизии и практически микроскопическими рассечениями тканей в зоне операции и отсроченными, когда отторгаются организмом используемые в хирургии материалы: шовный шёлк или скобки степлера.
Кроме случайной хирургической травмы к свищам может привести оперативная помощь при вскрытии гнойного парапроктита. Речь не идет о неадекватной хирургии, просто это такое неблагоприятное место: плохое кровоснабжение клетчатки — основного места действия при невозможности прекращения транзита через кишку каловых масс, изобилующих кишечной микрофлорой. Нет стерильности и всегда присутствуют патогенные микроорганизмы — нет условий для заращения операционной раны.
Травмы при родах, особенно разрывы при неадекватной акушерской помощи, а также незамеченные при послеродовом осмотре повреждения — самая частая причина влагалищных фистул.
Изменение мягких тканей после давней лучевой терапии, особенно при сочетанном облучении рака шейки или тела матки, рака прямой кишки тоже может привести к формированию свищей. К формированию хода предрасполагает несколько факторов: нарушение питания тканей в результате постлучевого фиброза при наличии обильной кишечной и влагалищной микрофлоры. Постлучевые свищи довольно сложно дифференцировать с истинными злокачественными свищами, формирующимися при некрозе прогрессирующей или рецидивной злокачественной опухоли.
Кисты поджелудочной железы, наполненные едким панкреатическим секретом, способны самопроизвольно находить выход своему содержимому, расплавляя ткани ферментами и формируя свищевые ходы из брюшной полости в грудную — между поджелудочной железой и плеврой или бронхами.
Аналогичный результат, только с выходом на кожу, возможен при пункционном дренировании кистозных полостей поджелудочной железы, выполняемом с лечебной целью у ослабленного пациента, или при дренировании перекрытого камнем или опухолью общем желчном протоке.
Каждый свищ имеет свою конкретную причину и комбинацию неблагоприятных условий для заживления.
Книга «Глазные болезни»
Глава 8
- Патология слезопродуцирующего аппарата
- Патология слезоотводящих органов
ЗАБОЛЕВАНИЯ СЛЕЗНЫХ ОРГАНОВ.
Патология слезопродуцирующих органов.
Патология слезопродуцирующих органов может быть представлена аномалиями развития, воспалительными процессами, опухолями, атрофиями и дегенерациями, а также посттравматическими изменениями. С аномалиями развития чаще встречаемся у детей. Аномалии слезной железы проявляются ее отсутствием, недостаточностью развития, опущением, а также гипертрофией. Отсутствие или недостаточность развития слезной железы приводят к ксерозу и потере зрения и лечение в таких случаях только оперативное. Заключается оно в пересадке в наружный отдел конъюнктивальной полости стенонова протока околоушной слюнной железы. Имеется большое сходство между физико-химическим составом секрета слезной и слюнных желез и это обеспечивает удовлетворительное состояние глаза.
<< ОГЛАВЛЕНИЕ
В случае опущения слезной железы и нарушении ее функции также показано оперативное лечение – подшивание слезной железы к надкостнице в области наружной части брови.
При гиперсекреции проводится частичное удаление ее, склерозирующая терапия с целью уменьшения продукции слезы.
Воспалительные заболевания слезной железы – дакриоадениты встречаются не так часто. Они делятся на острые и хронические. Острый дакриоаденит (dacryoadenitis acuta) (рис.) чаще встречается у детей и лиц молодого возраста, может быть одно- и двусторонним. Заболевание возникает при гриппе, скарлатине, ангине, ревматизме, пневмонии, брюшном тифе, при гонорее, а чаще всего при паротите. При паротите острый дакриоаденит всегда двусторонний и наблюдается одновременно с воспалением околоушной и подчелюстной слюнных желез, т.е. одна и та же инфекция поражает слюнные и слезные железы. Это объясняется тем, что имеется определенное единство в гистологическом строении слезных и слюнных желез, а также общая их иннервация. Однако, воспалительный процесс в околоушной железе может закончиться еще до развития дакриоаденита или может быть слабо выражен. Это особенно необходимо иметь в виду у детей, чтобы избежать диагностической ошибки. Клиническая картина острого дакриоаденита проявляется в отечности и болезненности наружной части верхнего века. Отек может распространиться из области железы, на височную область и всю половину лица и тогда глазная щель закрывается. При тяжелом течении у ослабленных детей возможно возникновение абсцесса или флегмоны, которая может захватить и ретробульбарное пространство. Глазное яблоко смещается книзу и кнутри, появляется двоение с небольшим выпячиванием глазного яблока из орбиты. Движения глаза ограничены кверху и кнаружи. Конъюнктива в наружной части резко гиперемирована, набухшая, может быть хемоз. Страдает общее состояние (появляются головные боли, расстраивается сон и аппетит, повышается температура), возникает регионарный лимфаденит предушных лимфатических узлов.
Лечение заключается в местном применении различных тепловых процедур, УВЧ, витаминных капель и мази с сульфаниламидами и антибиотиками, обкалывание подкожно антибиотиками области слезной железы. Общее лечение направлено на борьбу с основным заболеванием. Показаны антибиотики и сульфаниламиды, симптоматические средства (анальгетики, снотворные препараты и т.д.). В случае нагноения, образования абсцесса производится разрез и промывание полости антибиотиками.
При затянувшихся дакриоаденитах применяется рентгенотерапия. Обычно заболевание заканчивается выздоровлением. Хронические дакриоадениты могут развиваться из острых, однако чаще встречаются самостоятельно. Процесс бывает как односторонним, так и двусторонним и может возникнуть при туберкулезе, сифилисе, при синдроме Микулича, а также при трахоме. Субъективных ощущений при хроническом дакриоадените нет. Клиническая картина характерна тем, что в области слезной железы образуется припухлость, плотная на ощупь, безболезненная, уходящая вглубь орбиты, постепенно увеличивающаяся. Кожа над ней не изменена. При туберкулезном дакриоадените нагноения и творожистого распада не бывает.
Синдром Микулича. Впервые эту болезнь описал в 1892 году немецкий хирург Иоганн Микулич и с тех пор она носит название болезни или синдрома Микулича. Это – симптомокомплекс, который развивается медленно,начинается в возрасте 20-30 лет и характеризуется медленно прогрессирующим, симметричным увеличением слезных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных), смещением глазных яблок книзу и кнутри и выпячиванием их вперед. Нагноения желез никогда не бывает. В процесс вовлекаются и лимфатические узлы. Причина заболевания полностью не выяснена. Гистологически при болезни Микулича наблюдается лимфоматозная гиперплазия слезных и слюнных желез. Некоторые авторы считают, что иногда причиной является туберкулез. Однако большинство расценивает заболевание как лимфоматоз слезных и слюнных желез, вызванный системным заболеванием всего лимфатического аппарата – лейкемией и псевдолейкемией. При обследовании больного с подозрением на синдром Микулича обязательны исследования крови. Для диагностики туберкулезного дакриоаденита важное значение имеет общее клиническое исследование на туберкулез и кожный туберкулиновый тест Манту. Люэтический хронический дакриоаденит протекает в форме гуммозного дакриоаденита слезной железы. Шанкр встречается реже. При врожденном люэсе может быть врожденный интерстициальный дакриоаденит.
Лечение направлено на основную причину заболевания. Местно – рентгенотерапия. Во всех случаях болезни Микулича показано также применение подкожно или внутрь препаратов мышьяка.
Дифференцируют — с хроническим продуктивным сиалооаденитом, со слюннокаменной болезнью, опухолями слюнных желез, с синдромом Съегрена, инфекционным мононуклеитом. Из опухолей могут быть смешанные опухоли слезной железы, цилиндромы, саркомы, аденокарциномы.
В качестве большой редкости описаны аденомы и онкоцитомы. Иногда встречаются кисты слезных желез. Кисты бывают в пальпебральной части слезной железы и появляются вследствие заращения выводных протоков железы, напоминая гранулу-кисту выводного протока подчелюстной слюнной железы. Размеры ее от вишневой косточки до лесного ореха. Опухоль безболезненная, эластичная с неизмененной над ней кожей. При вывороте верхнего века она видна в виде просвечивающегося прозрачного пузыря.
Лечение сводится к вскрытию кисты или созданию постоянного сообщения ее с конъюнктивальной полостью.
В настоящее время считают, что смешанные опухоли слезной железы принадлежат к разновидностям смешанных опухолей слюнных околоушных желез. Они возникают из аномальных клеточных элементов, отщепившихся на различных этапах формирования зародыша. Разделяют на три группы: первую составляют смешанные опухоли, паренхима которых состоит из нескольких тканей, производных одного зародышевого листка, во второй группе паренхима построена из дериватов двух зародышевых листков, к третьей относятся смешанные опухоли, в паренхиме которых имеются элементы всех трех зародышевых листков. Развиваются они, как правило, у лиц преклонного возраста, растут медленно, хотя есть случаи быстрого роста. Главными симптомами являются неврологические боли и экзофтальм. Реже бывает диплопия и визуальные расстройства. На глазном дне часты изменения в виде застойного соска, неврита и атрофии зрительного нерва. В определенном проценте случаев опухоль имеет злокачественные черты — наклонность к рецидивам и метастазированию.
Лечение — удаление опухоли вместе со слезной железой и рентгенотерапия. Саркомы встречающиеся в детские и юношеские годы протекают тяжело, прогноз в смысле жизни плохой. При аденомах и онкоцитомах лечение также хирургическое, но прогноз благоприятный. Опухоли надо дифференцировать с хроническими дакриоаденитами. Вследствие оперативных вмешательств, травм, перенесенного дакриоаденита, рубцовых процессов в конъюнктивальной полости, общих заболеваний могут появиться дегенеративные процессы в слезной железе. Все атрофические и дегенеративные изменения приводят к гипосекреции и развитию тяжелых дистрофических процессов в конъюнктиве и роговице. К дегенеративным процессам в слезной железе относится и синдром Съегрена, о котором сказано в разделе «Заболевания роговицы».
ПАТОЛОГИЯ СЛЕЗООТВОДЯЩИХ ОРГАНОВ
Основным признаком заболевания слезоотводящих путей является постоянное слезотечение, которое усиливается на холоде и ветру. При патологическом слезотечении отмечается слезостояние в области слезного ручья (желоба, между глазным яблоком и свободным краем нижнего века), и слезного озера, а если оно длительное, то появляется мацерация и гиперемия кожи краев век.
В ряде случаев слезотечение под влиянием холода может быть обусловлено сокращением подкожных мышечных волокон у лиц с повышенной кожной чувствительностью. Редко слезотечение связано с усиленной функцией слезной железы, чаще оно связано с раздражением I и II ветви тройничного, симпатического нервов, крылонебного узла, при фокальной инфекции и в частности при заболеваниях зубов (рефлекторное слезотечение). Слезотечение может иногда быть единственным признаком злокачественных опухолей придаточных пазух носа, а также первым признаком начальной стадии опухолей гипофиза. Слезотечение возникает при остеомах верхней челюсти, растущих в пазуху. Патологическое слезотечение наблюдается при конъюнктивитах, блефаритах, кератитах, склеритах, инородных телах в роговице, при острых и хронических ринитах, воспалительных процессах в придаточных полостях носа и т.д.
В 1928 году невропатологом Богорад Ф.А. описан симптом, при котором слезоотделение стимулирует различная пища, часто независимо от ее вкусовых качеств, теплоты и твердости, а иногда только запах пищи. Одни жевательные движения, а также психический плач слезотечением из больного глаза не сопровождается. При врожденном синдроме патологические связи развиваются в ядрах отводящего, верхнего слюнного и лицевого нервов. Развитие приобретенного синдрома зависит, по мнению авторов, описавших этот синдром, от неправильной регенерации секреторных волокон лицевого нерва после его паралича, прорастающих не в слюнную, а в слезную железу.
Для лечения рекомендуют блокирование парасимпатической иннервации слезной железы, общеукрепляющее лечение, витамины, климатолечение. При приобретенном предлагают хирургическое лечение.
Слезотечение бывает при синдроме крылонебного узла, назоцилиарного нерва. Усиленное слезотечение наблюдается при базедовой болезни, спинной сухотке, при некоторых энцефалитах, болезни Паркинсона, при истерии. Однако чаще патологическое слезотечение связано с нарушением функции слезоотводящих путей врожденного или приобретенного характера. Приобретенные расстройства связаны с патологией слезных точек и канальцев, а также с патологией слезного мешка и слезоносового канала. Довольно часто у пожилых людей встречается атоническая эверсия слезных точек. При этом вследствие слабости мышцы Горнера внутренняя треть века вместе со слезной точкой неплотно прилежит к глазному яблоку.
Лечение — хирургическое. Сужение и облитерация слезных точек чаще являются следствием хронических блефаритов и конъюнктивитов, длительно протекающих, но может быть обусловлено стойким спазмом m. sphincter puncti lacrimalis. В последнем случае помогает расширение слезной точки коническим зондом. Если сужение рубцового характера, проводится кровавое расширение или операция. Инородные тела в канальцах — ресницы, частицы пищи, даже могут быть глисты — удаляются оперативным путем.
Гнойное воспаление канальцев (каналликулит) — это воспаление его слизистой оболочки. При распространении воспаления на окружающие ткани развивается периканалликулит. В области канальца появляется гиперемия кожи, припухлость, он пальпируется в виде плотного болезненного тяжа. Из слезных точек выделяется слизисто-гнойное отделяемое. Выражены слезостояние и слезотечение. Причинами развития каналликулита может явиться туберкулезная или сифилитическая инфекция, бруцеллез, трахома, блефариты, а также микозы и др. Грибковые каналликулиты протекают длительно.
Лечение — главное воздействие на причину. Показаны промывания антисептиками, частое закапывание капель и закладывание мазей из антибиотиков и сульфаниламидов. При грибковом каналликулите — рассечение слезного канальца и выскабливание содержимого с обработкой раствором йода.
К врожденным аномалиям относятся: атрезия слезных точек, атрезия слезных канальцев, атрезия слезных точек и канальцев, добавочные слезные точки и канальцы (несколько слезных точек и канальцев), дислокация слезных точек и канальцев (вперед, назад, кнаружи, кнутри).
Воспалительные заболевания слезного мешка
Воспаления слезного мешка разделяются на острые и хронические. Хроническое воспаление слезного мешка – дакриоцистит хронический (dacryocystitis chronica) возникает в результате нарушения проходимости слезно-носового канала, когда в мешке задерживается слеза и в застоявшейся слезе различные микроорганизмы (чаще пневмококки и стафилококки) находит благоприятные условия для размножения. Заболевание может быть также вызвано длительными процессами, проходящими по соседству с мешком, например, в гайморовой полости, в костях, окружающих мешок, в результате чего происходит стенозирование слезоносового канала. Наблюдается также его врожденный стеноз. Хронический дакриоцистит может быть связан с переломом верхней челюсти, при сифилитических процессах в носу. Может быть и туберкулез слезного мешка.
При хроническом дакриоцистите отмечается припухлость в области слезного мешка, слезотечение, а затем и гноетечение. При надавливании на область слезного мешка из слезных точек выдавливается слизистое, слизисто-гнойное или гнойное содержимое. Иногда при сохранении частичной проходимости в стенозированном слезно-носовом канале, содержимое слезного мешка может опорожниться в полость носа. Слезное мясцо, полулунная складка и конъюнктива раздражены, гиперемированы, нередко отмечается упорный конъюнктивит и блефарит. При длительном существовании дакриоцистита мешок может сильно растянуться и тогда в области слезного мешка отмечается резкое выпячивание величиной с грецкий орех. Кожа над припухлостью несколько истончена. Слизистая мешка может атрофироваться, потерять характер слизистой, переставать отделять слизь и гной, и тогда в мешке содержится прозрачная, несколько тягучая жидкость (это так называемая водянка слезного мешка — hydrops sacci lacrimalis). У женщин заболевание в 6-7 раз встречается чаще, чем у мужчин. Хронический дакриоцистит всегда грозит опасностью возникновения язв роговой оболочки, флегмоны слезного мешка (phlegmonae sacci lacrimalis).
Острый дакриоцистит, или флегмона слезного мешка — это гнойное воспаление стенок слезного мешка и окружающей его клетчатки. Вызывается, как правило, кокковой флорой, но могут быть и грамотрицательные палочки, первичная туберкулезная инфекция, вирусы и грибки. Чаще всего острый дакриоцистит развивается как осложнение хронического, а в отдельных случаях вследствие перехода воспалительного процесса на клетчатку, окружающую слезный мешок из соседних придаточных полостей (гайморовой, решетчатого лабиринта), костей, окружающих слезный мешок или из полости носа. В области слезного мешка появляется сильная краснота и плотная болезненная припухлость, распространяющаяся на прилежащие участки носа, щеки. Глазная щель сужена или закрыта. Через несколько дней опухоль становится мягче, формируется абсцесс, который затем вскрывается, чаще наружу, образуя свищ. Такой свищ может долго не заживать, появляется фистула, через которую постоянно выделяется слезная жидкость. Может образоваться и так называемая внутренняя фистула, когда гной прорывается в полость носа через слезно-носовой канал. При отсутствии лечения, особенно у больных детей, острый гнойный дакриоцистит может привести к разлитому флегмонозному процессу. При недостаточном лечении могут наблюдаться рецидивы. Лечение — сухое тепло, УВЧ в сочетании с антибиотиками внутримышечно, сульфаниламидами внутрь, местное применение антибиотиков в виде обкалывания, а также 3% колларголовой мази. Слизистую носа можно смазать кокаином с адреналином. Если образовался абсцесс — вскрытие через кожу с дренированием полости. При стихании острых явлений — оперативное вмешательство- дакриоцисториностомия.
Дакриоцистит новорожденных — развивается вследствие того, что после рождения сохраняется слизисто-желатинозная перепонка, которая в период внутриутробного развития закрывает снизу просвет слезно-носового канала (в норме она лопается при первом вдохе ребенка). В таких случаях в первые дни у новорожденных во внутреннем углу глаз наблюдается отделяемое слизистое и умеренная гиперемия конъюнктивы. В последующие недели жизни появляется слезостояние, а затем постоянное слезотечение. Можно также отметить припухлость в области слезного мешка. При надавливании на область слезного мешка (у маленьких детей лучше шариковым концом стеклянной палочки) из нижней слезной точки выдавливается слизистое, слизисто-гнойное содержимое. Острый дакриоцистит является, как правило, осложнением врожденного дакриоцистита, в редких случаях может возникать при переходе воспалительного процесса из смежных тканей, например, при гнойном остеомиелите лобного отростка верхней челюсти. У детей он протекает с высокой температурой и общим беспокойством. Как исход может быть фистула наружная или внутренняя. Диагностика врожденного дакриоцистита не трудна, однако бывают ошибки, когда гиперемию конъюнктивы и отделяемое у новорожденных принимают за конъюнктивит и длительно, безуспешно лечат антибиотиками. Лечение дакриоцистита новорожденных заключается в применении толчкообразного массажа области слезного мешка по направлению сверху вниз с последующим закапыванием в конъюнктивальный мешок растворов альбуцида (30%), левомицетина (0,25%) и т.д. и витаминных капель. Массаж следует проводить 1-2 недели и одновременно 2 р в день необходимо выдавливать содержимое слезного мешка и закапывать в конъюнктивальный мешок 0,25% раствор левомицетина и 1:5000 раствор фурациллина. При гнойных дакриоциститах массаж противопоказан в связи с возможным развитием флегмоны слезного мешка. При отсутствии положительного результата через 7-10 дней производится промывание слезоотводящих путей стерильным физиологическим раствором после предварительного выдавливания содержимого мешка. Повторное промывание можно проводить с 0,5% р-ром химотрипсина и лидазы в концетрации 32 ЕД на 1 мл физиологического раствора, в равных концентрациях.. Если проходимость не восстанавливается, тут же переходят к обычному зондированию зондом Боумена N 1, при необходимости его комбинируют с ретроградным. Зондирование.) следует проводить в возрасте на позднее 3-х месяцев. Проводится также консервативное лечение — промывание слезоотводящих путей коктейлем: 0,5 мл 2,5% суспензия гидрокортизона, 32 ЕД лидазы и 5 мл стерильного 0,5% раствора новокаина. Перед операцией целесообразно контрастное рентгенологическое исследование.
Операция дакриоцисториностомия (Дюпюи-Дютана). Под кожу спинки носа в области слезного мешка инъецируют 6-10 мл 2% раствора новокаина с добавлением 0,1% раствора адреналина. В пятиграммовый шприц к новокаину добавляют 8-10 капель адреналина и вкалывают иглу под кожу приблизительно на 2 см ниже внутренней связки век, продвигая кнутри по направлению связки. Вторую инъекцию, без адреналина, делают выше внутренней связки, направляя конец иглы назад и книзу. Для анестезии слизистой носа, в нос вводят по направлению к верхней раковине тампон, смоченный 5% раствором кокаина или 2% раствором дикаина с адреналином. Разрез скальпелем начинают на 2-3 мм выше внутренней связки век, отступая от места ее прикрепления на 2-3 мм и несколько кнаружи и далее продолжают вдоль нижнего края орбиты. Длина разреза — 2-3 см. Края кожной раны отсепаровывают немного в сторону и вводят в рану расширитель. При помощи небольшого распатора раздвигают в стороны мягкие ткани (круговую мыщцу век), и если попадется угловая вена иди другой сосуд, их осторожно отодвигают в сторону и подводят под браншу ранорасширителя. Мягкие ткани раздвигают до появления внутренней связки век. После ее выделения разрезают сверху вниз на 0,75-1 см надкостницу и отслаивают ее вместе с мешком от кости боковой спинки носа и слезной ямки вниз до слезно-носового канала. Ее отодвигают кнаружи, чтобы была хорошо видна передневнутренняя стенка слезного мешка, покрытая отслоенной надкостницей, а во внутренней части раны обнаженная кость (слезная кость, носовой отросток верхней челюсти и носовой отросток лобной кости). Намечают границы участка на кости, подлежащего удалению. Бором с помощью бормашины или фрезой удаляют кусок кости высотой до 1,5 см, шириной 1,0-1,2 см. Слизистую носа не повреждать! Костный лоскут удаляют пинцетом. Извлекают тампоном из полости носа и в нос левой рукой вводят желобоватый зонд или шпатель, а правой рукой с помощью узкого ножа рассекают слизистую сверху до низу. Таким же вертикальным разрезом рассекают вместе с надкостницей слезный мешок по его внутренней стороне. Через слезную точку в мешок вводят конический зонд, с помощью которого выпячивают внутреннюю стенку мешка для уверенности, что стенка будет прорезана насквозь. После разреза зонд виден в полости раны. На заднюю губу слизистой носа и слезного мешка накладывают из тонкого кетгута три шва изогнутой иглой Ома. Швы завязывают наглухо и концы нитей отрезают.
Точно также накладывают швы на передние губы. Кожную рану зашивают шелком, швы обрезают, рану смазывают йодной настойкой или зеленкой. На рану кладут валик из марли и давящую повязку. В полость носа, для предупреждения кровотечения, вводят полоску марли до получения тампонады. В течение первых часов больному назначают постельный режим, в течении суток нельзя сморкаться, употреблять горячую пищу и питье. Через 48 часов делают первую перевязку. Если кровотечения нет, то тампон удаляют совсем, если есть — вставляют свежий. При необходимости внутривенно вводят р-р 10% хлористого кальция 5,0-10,0 мл, делают викасол или гемотрансфузию. Через 6-7 дней снимают кожные швы и промывают слезные пути каким-либо дезинфицирующим раствором.
О положительном или отрицательном эффекте судят только в первые 1-2 месяца, при рецидиве дакриоцистита повторное промывание слезных путей, зондирование или повторная операция. Если не удается сшить губы, то можно удалить слизистую носа в пределах сделанного отверстия и вырезать стенки мешка, за исключением наружной (операция Тоти). В остальном операция производится, как только что описанная, которая по существу является модификацией операции Тоти.
Опухоли слезного мешка. Встречаются редко. Могут развиваться из любой образующей ее ткани: эпителиального слоя, подслизистой, мышечных волокон фасциального покрытия.
Доброкачественные опухоли – папиллома. Аденома, фиброма. Возможно злокачественное перерождение папиллом.
Злокачественные- рак слезного мешка, саркомы и очень редко меланомы. Рак слезного мешка наиболее часто является цилиндро-клеточным, родственный опухолям носовой полости и придаточных полостей т. к. эпителий выстилающий слезный мешок и эпителий респираторного аппарата одного и того же происхождения. Саркомы слезного мешка встречаются главным образом у детей и в юношеском возрасте, очень злокачественны и заканчиваются быстрой гибелью больных. Для опухоли слезного мешка различной природы клиническая картина сходна. Сначала появляется слезотечение, затем образуется припухлость и отек в области слезного мешка. В этой стадии пальпируется плотная и эластичная опухоль. Правильный диагноз можно поставить, если опухоль которая пальпируется в виде плотного образования, спаянного с кожей, быстро увеличивается в размере, при надавливании на область слезного мешка из слезных точек появляются сукровичное отделяемое или капельки крови- симптом кровавых слез, выявляются дефекты заполнения при контрастной дакриоцистографии и имеются изменения, выявляемые при КТ и ЯМР.
В третьей стадии опухоль прорастает в полость носа, через решетчатую пластинку в придаточные пазухи и в верхнюю челюсть.
Лечение во всех случаях опухолей слезного мешка хирургическое. О характере опухоли в начальных стадиях судят только после вскрытия слезного мешка. При злокачественных лечение хирургическое вплоть до экзентерации орбиты и лучевое. При саркомах и меланомах прогноз плохой т. к наступает генерализация процесса и в ближайшие месяцы после начала заболевания больные погибают.
Осложнения во время операции и после нее: при кровотечении накладывают зажим Пеана на кровоточащий сосуд и рану тампонируют. Позднее носовое кровотечение, как было указано, останавливают тампонадой носа, внутривенным введением хлористого кальция, гемотрансфузией.
Вопросы:
- Назовите анатомическое устройство слезопродуцирующего слезоотводящего аппарата?
- При каком заболевании чаще возникает дакриоаденит?
- Чем характеризуется синдом Микулича?
- Что является основным признаком патологии слезоотводящих путей?
- Какой симптом описал в 1928 г Богорад.Ф.А?
- Что является наиболее частой причиной каналликулита?
- Назовите отличия хронического дакриоцистита от острого?
- Какая операция проводится при дакриоцистите?
- Вследствие чего развивается дакриоцистит новорожденных?
- С чего надо начинать лечение дакриоцистита новорожденных?
- Назовите доброкачественные и злокачественные опухоли, могущие развиваться в слезном мешке?
Поделитесь в социальных сетях!
0
Симптомы появления
Процесс формирования свища сложно отследить, он может занимать от нескольких дней, как случается при остром панкреатите, так и несколько месяцев, как при постлучевых изменениях тканей.
Проявления на начальном этапе формирования свища обусловлены его первопричиной, как правило, местным воспалительным процессом с исходом в гнойное расплавление тканей с болью и инфильтрацией, часто интоксикацией и лихорадкой.
Вне обострения воспалительной реакции свищевой ход прощупывается как тяж. Размеры уплотнения вокруг свищевого хода обусловлены воспалительной инфильтрацией и разветвлением самих свищевых ходов, рубцовыми изменениями окружающих тканей, ранее вовлекавшимися в воспалительный конгломерат.
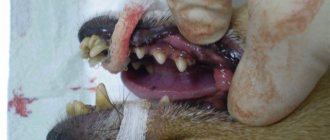
Сформированный свищ имеет вход и, иногда, выход, ткани вокруг него уплотнены, из отверстия можно выдавить отделяемое: гной, желчь, панкреатический сок и так далее. При свищевом ходе из кишки во влагалище из половых органов может вытекать кал, при соустье кишки с мочевым пузырём из ануса подтекает моча. Отделяемое из кишечного свища имеет каловый запах, гнойный секрет из влагалища тоже специфически пахнет. Особенно тяжёлым окружающим кажется запах отделяемого свища, ведущего из зоны распада злокачественной опухоли.
Воспаление вызывает болевой синдром от небольшого дискомфорта до невыносимых болей. Опухолевые свищи не болят, поскольку формируются внутри распадающегося новообразования.
При активизации инфекции с формированием затеков гнойного содержимого присоединяется общая реакция: интоксикация, высокая температура, потливость и бледность, сердцебиение и учащённое дыхание.
Послеоперационный уход
В послеоперационном периоде всем пациентам обязательно проводится местное и общее обезболивание. К местному обезболиванию относятся мази и свечи, которые позволяют локально снизить выраженность болевого синдрома. Таблетки, капсулы, внутривенные препараты относят к общему обезболиванию. При значительной выраженности боли в условиях стационара применяют также сильнодействующие препараты (наркотические анальгетики). Схему применения обезболивающих, методы введения, конкретные названия препаратов вам расскажет ваш лечащий врач.
Время пребывания в стационаре составляет в среднем 1-5 дней. Это зависит от объема операции, наличия осложнений и некоторых других индивидуальных характеристик. В послеоперационном периоде ежедневно вам будут выполнять перевязки и контроль заживления раны. Антибактериальная терапия показана не всем пациентам, а только при наличии показаний, которые определяет врач. В обязательный уход за раной входит промывание ее струей воды комнатной температуры 3-4 раза в день. Это способствует механической очистке и позволит уменьшить риск инфекционных осложнений. Врач также вам покажет, как правильно выполнять перевязки для того, чтобы их можно было делать самостоятельно дома.
Методы диагностики
Диагностика простого неразветвленного одноканального свища несложна — достаточно прощупать в локальном уплотнении тяж, из которого при надавливании может потечь содержимое.
Все наружные выходы свища исследуются пуговчатым зондом, так определяется локализация ходов. Зонд вводят со стороны кожи, осторожно продвигая его до упора, если исследуется прямокишечный свищ, то внутри прямой кишки прохождение зонда определяют указательным пальцем.
Дальше проводится проба с красящим веществом — метиленовым синим, который шприцем вводится в наружное отверстие. При ректальном свище до пробы в кишку вставляют ватный тампон, по отметкам красителя на нем определяют точное место внутреннего отверстия.
При любом свище можно фиксировать выход краски при эндоскопии: аноскопии, ректоскопии, колоноскопии, цистоскопии, кольпоскопии и так далее. Эндоскопическое обследование одно из ведущих и в процессе диагностики и лечения выполняется неоднократно.
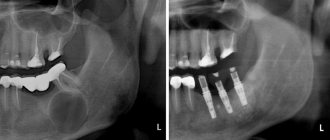
В некоторых случаях выполняется фистулография — рентген анатомической области до и после введения в свищ контрастного вещества. Процедура не требуется только при простых и коротких свищах прямой кишки вне обострения воспаления.
Методы визуализации — КТ и МРТ также позволяют уточнить локализацию ходов и затеков, разветвленность и первопричину заболевания.
При вовлечении прямой кишки информативна ультрасонография (УЗИ) специальным ректальным датчиком, когда компьютерная программа позволяет увидеть патологию в трёхмерном изображении. При планировании операции дополнительно определяется функция анального сфинктера.
| Этап обследования | Методики | Для чего применяются |
| Методики, которые применяются в кабинете врача во время первичного осмотра |
|
|
| Лабораторные анализы |
|
|
| Инструментальные исследования |
|
|
Какие могут быть осложнения после операции?
В настоящее время при наличии стандартизированной техники и комплексного подхода в диагностике и лечении прямокишечных свищей неприятные последствия сводятся к минимуму. Однако следует отметить, что риск развития осложнений всегда существует.
К наиболее грозному осложнению после оперативных вмешательств по поводу прямокишечных свищей относят развитие анального недержания. Риск его возникновения особенно высок при выполнении повторных вмешательств, когда анатомия значительно изменена, а функция держания может быть исходно скомпрометирована. Стоит отметить, что при выполнении операций опытным специалистом, выполняющим данный вид вмешательств на постоянной основе, риск недержания практически отсутствует.
Помимо этого, возможно развитие кровотечения, как в ранний послеоперационный период, так и через несколько дней после выполненного оперативного вмешательства. Характер и тяжесть осложнения определяются только после осмотра. Остановка кровотечения, как правило, возможна в условиях перевязочной. В отдельных случаях может потребоваться повторная операция.
Кроме того, при лечении сложных и рецидивных свищей из-за выраженных рубцовых изменений возможно расхождение швов, фиксирующих слизисто-мышечный лоскут, что ведет к возникновению воспаления в ране и требует повторных вмешательств.
Способы лечения свищей
Свищи редко закрываются самостоятельно, на это можно надеяться только при создании благоприятных условий, к примеру, ограничении и отчасти контроле движения кала по прямой кишке с помощью очистительных клизм. В подавляющем большинстве случаев консервативная терапия неэффективна, единственный радикальный способ лечения — хирургический, то есть иссечение патологического участка в том числе и с реконструкцией недостающих тканей.
Технически простое оперативное вмешательство, в том числе эндоскопическое, и добрая сотня хирургических модификаций не может вылечить около половины пациентов, которых преследуют рецидивы. Особенно сложно добиться успеха при кишечных и мочевых свищах, поскольку они всегда контаминированы микрофлорой. В некоторых случаях приходится прибегать к формированию кишечной стомы, временно — на несколько месяцев прекращая движение каловых масс по патологически измененному участку кишки.
В единичных случаях прибегают к «дедовским методам» лечения с выскабливанием слизистой оболочки хода, обжигают её химическими реагентами и ферментами, добиваясь слипания стенок. Большего результата — приблизительно у 50% добиваются введением в свищевой ход фибринового клея, склеивающего стенки.
Аналогично клею действуют тампоны из биоматериалов, герметизирующие внутреннее отверстие, запустевание хода способно вызвать слипание стенок и закрытие свища.
До настоящего времени не определились с ролью антибиотиков в лечении свищей, вызванных воспалением, поскольку лекарства не способны проникнуть внутрь инфильтрата из-за массивных рубцовых изменений. Тем не менее, при свищевых ходах на фоне болезни Крона специфическая медикаментозная терапия проводится обязательно и небезуспешно.
Операция при свищах методом LIFT
Профилактика свищей
Не все болезни поддаются профилактике, особенно свищи, осложнившие течение гнойного парапроктита. Тем не менее, возможно адекватное лечение приводящих к парапроктиту заболеваний — геморроя и трещин, и именно это будет профилактикой образования свищей.
Осложненное течение родов не предотвратить, но качественная и своевременная акушерская помощь, внимательное отношение к женщине и тщательный послеродовый осмотр — доступная профилактическая мера.
Высокая частота постлучевых поражений тканей, прогрессирующий с течением времени фиброз, заставил онкологов отказаться от высоких доз лучевой терапии и даже изменить подходы к лечению злокачественных опухолей половой сферы.
Особое значение придается правильному выбору способа хирургического лечения заболеваний полых органов и адекватному ведению послеоперационного периода.
В нашей клинике осложненное течение заболевания — большая редкость, потому что мы не только знаем о способах профилактики, но и активно их используем.
| Стоимость : | |
| Консультация врача-хирурга первичная | 5100 руб. |
| Консультация врача-хирурга повторная | 4600 руб. |
| Консультация врача-хирурга к.м.н. | 6900 руб. |
| Консультация врача-онколога первичная | 5100 руб. |
| Консультация онколога повторная | 4600 руб. |
| Консультация врача-онколога к.м.н. | 6900 руб. |
| Консультация врача-онколога д.м.н. | 10500 руб. |
| Фистулография | 41800 руб. |
Запись на консультацию круглосуточно
+7+7+78
Список литературы:
- Шелыгин Ю.А., Благодарный Л.А. /Справочник по колопроктологии// -М.: Литтерра; 2012.
- Becker A., Koltun L., Sayfan J. /Simple clinical examination predicts complexity of perianal fistula// Colorectal Dis.; 2006; 8.
- Gaertner W.B., Hagerman G.F., Finne C.O., et al. /Fistula-associated anal adenocarcinoma: good results with aggressive therapy// Dis Colon Rectum; 2008; 51.
- Genadry R.R., Creanga A.A., Roenneburg M.L., Wheeless C.R. /Complex obstetric fistulas // Int. J. Gynaecol. Obstet.; 2007; Vol. 99; Suppl. 1.
- Ommer A., Herold A., Berg E. / S3-Leitlinie: Rektovaginale Fisteln (ohne M. Crohn) // Coloproctology; 2012; Vol. 34.
- Sahni V.A., Ahmad R., Burling D. / Which method is best for imaging of perianal fistula?// Abdom Imaging.; 2008; 33.
- Zoulek E., Karp D.R., Davila G.W./ Rectovaginal fistula as a complication to a Bartholin gland excision // Obstet. Gynecol.; 2011; Vol. 118; N 2.
Почему Вы выбираете нас?
Входящая в состав ПМГМУ им. И. М. Сеченова Клиника колопроктологии и малоинвазивной хирургии — это образец медицины нового поколения, гармонично сочетающий глубочайшие фундаментальные знания, отточенные навыки, современный мультидисциплинарный подход и внимательное отношение к любой категории пациентов.
ККМХ — гарант того, что выполненные в наших стенах оперативные вмешательства соответствуют самым актуальным представлениям о колоректальной хирургии. Это и собственное отделение анестезиологии-реанимации, сотрудники которого обеспечивают гладкое течение операции и раннего послеоперационного периода, занимаются лечением тяжелых пациентов. Это «открытая реанимация», где Вы можете не только узнать наиболее полную информацию о состоянии близкого человека, но и находиться рядом с ним в нелегкое для него время.
Двери нашей Клиники открыты для пациентов, которым было отказано в лечении в других стационарах вследствие сложности хирургического вмешательства или запущенности процесса. Пожилые пациенты, пациенты с «букетом» сопутствующих заболеваний (так называемые коморбидные) — сфера нашего особого интереса. Наличие в стационаре таких высокопрофессиональных специалистов, как кардиолог, пульмонолог, уролог и пр. позволяют проводить лечение пациентов любого возраста и с любыми сопутствующими заболеваниями.
ККМХ — это динамично развивающийся коллектив специалистов, искренне и глубоко любящих своё дело, непрерывно обучающихся и обучающих других, заинтересованных в том, чтобы Вы были здоровы.